Dentoalveolární chirurgie / Test 9
Nezhoubný nádor dutiny ústní – sialom patra
Test 9
Na Stomatologickou kliniku LF UK a FN v Plzni byl praktickým zubním lékařem (PZL) doporučen 57letý muž pro náhodně zjištěnou lézi tvrdého patra. Pacient byl celkově zdráv, bez chronické medikace. Subjektivně nepociťoval žádné obtíže. Alergická anamnéza byla negativní a ostatní anamnéza byla nevýznamná.
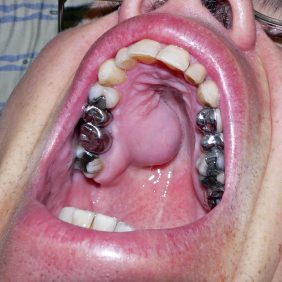
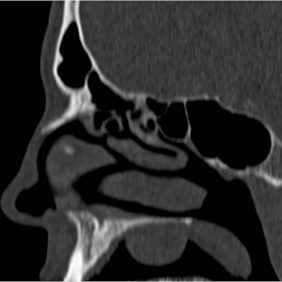
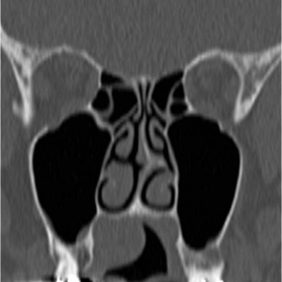
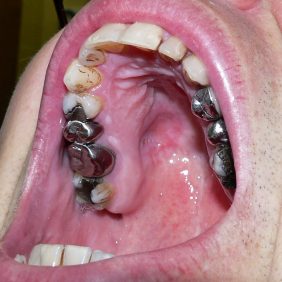
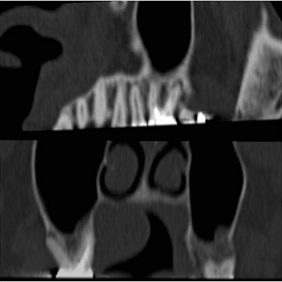
Při klinickém vyšetření jsme extraorálně zjistili fyziologický nález. Otvírání úst nebylo omezené. V dutině ústní bylo patrné vyklenutí na tvrdém patře vpravo přibližně velikosti 2,5 x 2 cm v rozsahu zubů 14 až 17, přesahující i mírně přes střední čáru patra. Sliznice kryjící tento patologický nález byla fyziologického nezánětlivého vzhledu, bez trofických defektů (obr. 1). Při palpačním vyšetření byl útvar nebolestivý s hmatnou fluktuací. Vzhledem k tomu, že se jednalo o náhodný nález, nebylo možno stanovit dobu trvání léze. Všechny zuby v pravém horním kvadrantu byly poklepově nebolestivé a kromě zubu 16 měly všechny i pozitivní reakci na chlad. Zhotovili jsme ortopantomogram a poté vzhledem ke stanovené pracovní diagnóze i CT vyšetření (obr. 2), (obr. 3), (obr. 4). Zjistili jsme, že zub 16 byl nedokonale endodonticky ošetřený s rozšířením periapikální štěrbiny u distobukálního kořene, jinak u ostatních zubů v celém pravém horním kvadrantu nebyly přítomny žádné periapikální nálezy ani klinické nebo radiologické známky parodontitidy.
Otázky:
1. Jaká je diferenciální diagnostika takto vyhlížejících lezí?
2. Proč je důležité 3D zobrazovací vyšetření?
3. O jakou diagnózu se s největší pravděpodobností jedná a jakým způsobem ji potvrdíme?
4. Jaká je terapie?
Test 9 – řešení
Ad 1: Podle incidence výskytu musíme nejprve zvažovat odontogenní palatinální absces, odontogenní cystu horní čelisti nebo nádor, a to především sialom (nádor malé slinné žlázy patra). Palatinální absces (nejčastěji při periodontitidě nebo parodontitidě) vyloučíme podrobnou anamnézou, klinickým a radiologickým vyšetřením chrupu a nepřítomností lokálních či celkových známek zánětu. Patrový absces navíc nepřesahuje raphe palati. Odontogenní cystu propagující se na patro (nejčastěji cystu radikulární) můžeme v tomto případě vyloučit radiologicky, nepřítomností ohraničeného, expandujícího (periapikálního) projasnění v čelisti. Dále musíme pomýšlet na nádor, a to na prvním místě na benigní či maligní sialom. Z ostatních tumorů pak můžeme zvažovat i některý z non-Hodgkinových extranodálních lymfomů (v České republice má nejvyšší incidenci difuzní velkobuněčný B-lymfom). Spinocelulární karcinom, nejčastější zhoubný nádor dutiny ústní, je nepravděpodobný, neboť se většinou projevuje jako vřed nebo exofytický útvar verukózního vzhledu. Může se samozřejmě jednat o řadu jiných, benigních či maligních lézí, které jsou však vzhledem k četnosti výskytu podstatně méně pravděpodobné.
Ad 2: U všech palatinálních lézí, kde zvažujeme v rámci diferenciální diagnózy i nádor, je nutné zjistit integritu kosti patra pomocí 3D zobrazovacího vyšetření (především CT, MR, ale i CBCT) a tak vyloučit či potvrdit eventuální propagaci nádoru do nosu či čelistní dutiny nebo naopak prorůstaní nádoru z těchto lokalizací do úst (1). V obou případech může být nález v dutině ústní jen pověstnou „špičkou ledovce“. Toto vyšetření tedy zásadně ovlivňuje další postup a léčbu. U našeho pacienta byla podle CT vyšetření kost patra intaktní (obr. 3), (obr. 4).
Ad 3: Podle dostupných vyšetření se nejpravděpodobněji jedná o nádor malé slinné žlázy patra. Nádory malých slinných žláz tvoří 9 – 23 % všech sialomů a jsou tak druhé nejčastější po tumorech žlázy příušní (2). Až 50 % těchto sialomů bývá maligních (2, 3). Nejčastějším benigním nádorem malých slinných žláz je pleomorfní adenom (40–45 % všech případů) (2, 3). Nejčastější malignitou je pak adenoidně cystický nebo mukoepidermoidní karcinom a polymorfní low-grade adenokarcinom. Sialomy dutiny ústní postihují nejvíce slinné žlázy patra, horního rtu a tváře. Výskyt v lokalizacích jako dolní ret, jazyk, ústní spodina a retromolární oblast je podstatně vzácnější, ale klinicky závažnější, protože zde vznikají převážně salivární karcinomy (v 50 až 100 % případů) (2).
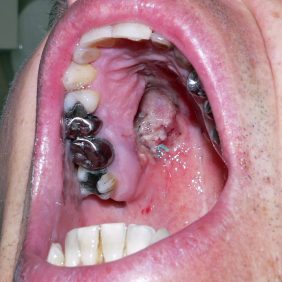
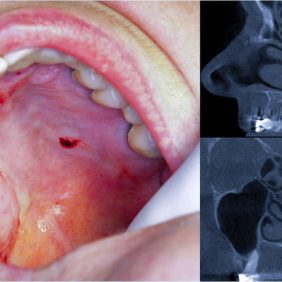
Je třeba zdůraznit, že benigní i maligní tumory se projevují stejnými příznaky (minimálně v počátku onemocnění), takže nelze podle klinického nálezu usuzovat na biologickou povahu nádoru. Proto i dobře ohraničený tumor bez trofických defektů povrchové sliznice a osteolýzy čelisti může být maligním sialomem, jak pro srovnání ukazuje obrázek 5 (obr. 5). To se netýká jen low-grade salivárních karcinomů, ale i tumorů z tzv. „high risk“ skupiny. Například adenoidně cystický karcinom je typický svým pomalým růstem, takže nejsou výjimkou ani případy, kdy byl nádor i roky přítomen v dutině ústní bez povšimnutí pacienta či zubního lékaře. Dlouhá doba perzistence tak může být mylně považována za „důkaz“, že se nejedná o závažné onemocnění. Přesná diagnóza sialomu je samozřejmě stanovena až histologicky.
Při odběru tkáně pro potřeby histopatologického vyšetření můžeme postupovat dvěma způsoby. Na rozdíl od nádorů velkých slinných žláz se u sialomů malých slinných žláz připouští probatorní biopsie (incisional biopsy), neboť se tumor následně stejně odstraňuje i s povrchovou sliznicí a okolními tkáněmi a biopsii lze provést s minimálním rizikem rozesetí nádorových buněk (3). Tento postup je doporučován, protože při jasně stanovené diagnóze pak můžeme indikovat i další vyšetření a příslušný chirurgický výkon k odstranění tumoru (viz dále). Pokud při zobrazovacím vyšetření nezjistíme osteolýzu patra a alveolu, je druhou možností kompletní odstranění nádoru (excisional biopsy) bez předchozí probatorní biospie (vhodné u nádorů malého rozsahu). Při tomto způsobu ošetření, kdy nevíme, jaký typ nádoru odstraňujeme, je s výhodou dodržet širší bezpečnostní okraje excize. Nádor se odstraňuje včetně kryjící sliznice a periostu. Další postup se pak řídí typem nádoru a dosaženou radikalitou. U radikálně odstraněných benigních tumorů se jedná již o definitivní terapii, v opačném případě je nutná reexcize. U maligních nádorů se musí dokončit staging (vyšetření na přítomnost lokoregionálních a vzdálených metastáz) a podle výsledků pak eventuálně následuje další chirurgická a/nebo onkologická léčba. V našem případě se jednalo o nezhoubný nádor, a to o myoepiteliom.
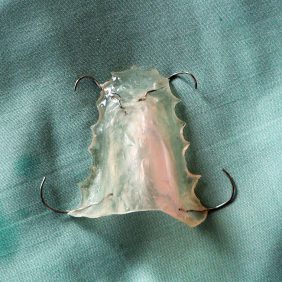
Ad 4: Léčba sialomů patra je primárně chirurgická. Benigní nádory s intaktní kostí maxilly excidujeme s přibližně 1 cm širokým okrajem nepostižené tkáně včetně periostu a patrové sliznice kryjící tumor. Subperiostální disekci provádíme v anterposteriorním směru, v dorzálním pólu pak cévními klíšťkami klampujeme palatinální nervověcévní svazek, který následně přerušujeme a jeho proximální část kauterizujeme nebo podvazujeme (obr. 6). Podle rozsahu nádoru je výkon možné provést i v lokální anestezii. Nejlepší je ránu ponechat sekundárnímu hojení. Lokální lalokové plastiky vytvářejí navíc druhou ránu a pro hojení nejsou výrazněji přínosnější. Exponovaná palatinální kost se spontánně kompletně překrývá granulacemi do 3 – 6 týdnů, epitelizace je pak skončena do 3 měsíců od výkonu (3) (obr. 7). Ránu většinou zpočátku kryjeme různými typy obvazů (zinkoxid-eugenolová pasta, mastný mul aj.) ideálně ještě v kombinaci s krycí pooperační patrovou deskou zhotovenou před výkonem (obr. 8). K tomuto účelu se dá v některých případech využít i stávající horní snímatelná náhrada. Po odstranění obvazu (u plastického za 1 – 2 týdny) se deska užívá již jen při jídle, kdy brání traumatizaci rány.
Low-grade maligní nádory se dají excidovat obdobným způsobem, ale s větším bezpečnostním okrajem. Někteří autoři však doporučují v těchto případech výkon rozšířit o palatektomii, a to i při známkách radiologicky intaktní kosti patra, které bývají přítomny nejen u benigních, ale právě i u nízce maligních sialomů. Ostatní palatinální salivární karcinomy se chirurgicky řeší různě rozsáhlou resekcí maxilly, transorálně či ze zevního přístupu (Weber-Ferguson). Podle typingu, gradingu a stagingu se pak eventuálně doplňuje příslušný typ krční disekce a následně i onkologická terapie. Pacienty se zhoubnými sialomy dispenzarizujeme.
Summary
Dentoalveolar surgery
Test 9: Benign tumor of oral cavity – Minor salivary gland tumor of the palate
The author demonstrates the diagnostic and therapeutic approach for the management of palatal minor salivary gland tumors by the example of the myoepithelioma occurring in this localization.
Obrazová dokumentace
Literatura
1. Hauer L. Dentoalveolární chirurgie. Test 1: Nekrotizující sialometaplazie – léze imitující orální malignity. LKS, 2015, 25(1): 17 – 19.
2. Neville BD, Damm DD, Allen CM, Bouquot JE. Oral and maxillofacial pathology. 3rd edition, Saunders, 2009, 473–477.
3. Marx RE, Stern D. Oral and Maxillofacial Pathology: A Rationale for Diagnosis and Treatment. 2nd edition, Quintessence Pub Co, 2012, 547 – 598.
14. 9. 2015
Print: LKS. 2015; 25(9): 181 – 183
Autor:
Fotografie
- Lukáš Hauer
Rubrika:
Téma: