Dětský pacient s poruchou autistického spektra v ordinaci zubního lékaře – neošetřitelný pacient?
Praktické sdělení
Souhrn: Porucha autistického spektra je vývojové mentální postižení, které se projevuje abnormální sociální interakcí, stálými opakujícími se vzorci chování a narušenými komunikačními schopnostmi. Důsledkem je, že pacient nechápe okolní svět tak, jak jej chápe zdravý člověk, často reaguje nezvykle na běžné situace a podněty. Prevalence výskytu tohoto onemocnění se pohybuje okolo 1 %. Autismus prozatím patří mezi nevyléčitelná onemocnění, nicméně psychologickými přístupy lze zmírnit problematické chování. Často používanou terapeutickou metodou je takzvaná metodika strukturovaného učení, která se soustředí mimo jiné na nácvik funkční komunikace. Spolupráce autisty při zubním vyšetření a ošetření je limitována především základním onemocněním.
Klíčová slova: porucha autistického spektra, autismus, neošetřitelné dítě, pedostomatologie
Children´s patient with the autism spektrum disorder in the dental office – an untreated child?
Professional article
Summary: Autism spectrum disorder is a developmental mental disorder that is manifested by abnormal social interaction, persistent repetitive patterns of behavior and impaired communication abilities. As a result, the patient does not understand the surrounding world as a healthy person does, he often responds unusually to common situations and stimuli. The prevalence of this disease is around 1%. Autism belongs to incurable diseases but psychological approaches can alleviate problematic behavior. The commonly used therapeutic method is so-called structured learning methodology, which focuses, among other things, on the training of functional communication. Autistic cooperation during the dental examination and treatment is especially limited by primary illness.
Keywords: autism spectrum disorder, autism, untreated child, children’s dentistry
Úvod
Stále častěji se v běžné praxi setkáváme s pojmem neošetřitelné dítě. Neošetřitelnost může mít mnoho příčin, jako je nízký věk pacienta, strach z neznámého, nepříjemná zkušenost z předchozího nešetrného ošetření či přenesený strach rodičů a nevhodné poznámky pronesené v okolí dítěte. Dalšími limitujícími faktory jsou různá celková onemocnění, psychomotorická retardace nebo poruchy autistického spektra. Porucha autistického spektra (PAS) je vývojové mentální postižení, které se projevuje abnormální sociální interakcí, stálými opakujícími se vzorci chování a narušenými komunikačními schopnostmi, objevuje se již před třetím rokem věku. Není neobvyklé, že po prvním neúspěšném pokusu o ošetření dětského pacienta s poruchou autistického spektra je tento odeslán k sanaci chrupu v celkové anestezii. Nicméně u řady dětí lze se zvýšenou mírou trpělivosti realizovat některé výkony ambulantně, v běžném provozu ordinace.
Poruchy autistického spektra
Mezi poruchy autistického spektra, řazené v Mezinárodní klasifikaci nemocí (MKN, 10. Revize) k pervazivním vývojovým poruchám, patří dětský autismus, atypický autismus, Aspergerův syndrom, Rettův syndrom. Tato onemocnění jsou charakteristická především nápadnostmi v sociálních vztazích a komunikaci, opakováním stejných činností a adaptačními obtížemi. O PAS se hovoří jako o behaviorálním syndromu, což znamená, že je definován a diagnostikován na úrovni chování. Jsou definovány jádrové oblasti u PAS, ale neexistují konkrétní behaviorální projevy. Tedy každý člověk s PAS je jedinečný a prototyp člověka s touto diagnózou neexistuje [1].
Jádrové obtíže u pacientů s PAS:
- slabá sociální interakce, nezájem o kontakt s lidmi a sociální vazby,
- neschopnost pochopení obsahu a procesu uvažování druhých osob, absence empatie,
- opožděný vývoj řeči, neemotivní mluva, echolálie (opakování toho, co dítě právě slyšelo v okolí),
- obsedantní lpění na neměnnosti života, stereotypní chování, rituály, které vytvářejí pocit bezpečí,
- unisenzorická hypersenzitivita (nesnášení některých smyslových vjemů – například sluchových, a naopak využití jednoho senzorického kanálu na maximum, například zrakový – schopnost zapamatovat si i dlouhé texty),
- sebezraňování, agrese, křik, v případě, že je dítě nepochopeno či jeho potřeby nejsou uspokojeny,
- porucha centrální koherence (nereagují na zavolání nebo si nevšimnou, že někdo přišel, protože se zrovna soustředí na pro ně významný detail) [2, 3].
Projevy jsou výraznější při zvýšené zátěži a ve chvíli, kdy požadavky na dítě překročí kapacitu jeho schopností. Poruchy chování těchto pacientů zasahují do všech oblastí jejich života. Nejbližší rodina je často první, kdo si všimne, že s dítětem není vše v pořádku. Děti nesnadno vytvářejí kontakty s lidmi v okolí kvůli svým atypickým vzorcům chování, což se projeví jak v rodině, tak v kolektivu ostatních dětí. Později ve škole jsou často označovány za nesoustředěné, pomalejšího tempa, nepřizpůsobivé [1].
Autistické poruchy mohou být kombinované s jiným postižením, časté jsou psychiatrické komorbidity (úzkostné poruchy, deprese), mentální retardace, epilepsie, poruchy cirkadiánního rytmu, problémy s příjmem potravy [1, 2, 3].
Příprava pacienta
Pro práci s dětským pacientem s PAS je stěžejní zázemí, jaké mu poskytuje rodina, a péče, kterou mu členové rodiny věnují. Před vlastním vyšetřením a ošetřením je vhodné vést rozhovor s rodiči v jeho nepřítomnosti a zjistit, jak se pacient chová a jak reaguje, jaké má návyky, zda má nějaké zvláštnosti v pohybu, jak komunikuje, co ho uklidňuje a jakou by mohl chtít odměnu. Pacienti s PAS mívají velice specifické potřeby a běžné odměny z ordinace pedostomatologa (jako jsou obrázky a hračky) jim jako odměna připadat nemusí. Řada z nich je technicky zaměřena, zajímá je fungování věcí a lpí na svých stereotypech. Pro některé může být odměnou sledování oblíbeného pořadu či oblíbená hra spíše než nové autíčko [4, 5].
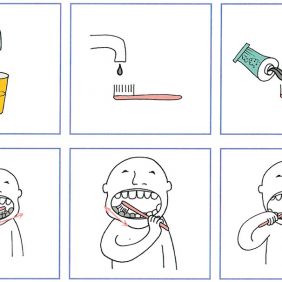
Rodič nám může pomoci přemluvit dítě ke spolupráci, tak jak to dělá doma. Nesmíme opomíjet důležitost prevence, proto by první kroky zubního lékaře měly vést k tomu, aby rodiče dokonale nacvičili domácí dentální hygienu (https://www.youtube.com/watch?v=XhhDt3zYDzE). Kromě techniky čištění bývá problémem dosáhnutí určité míry spolupráce, která nám pomůže samotné čištění uskutečnit. Rodič by se měl pokusit začlenit dentální hygienu jako jeden z neměnných úkonů, který probíhá pravidelně, ve stejnou dobu, a vytvořit tak rituál. Velkým pomocníkem je metoda strukturovaného učení a vizualizace pokynů. Na jednotlivých kartičkách je znázorněna činnost ve všech fázích a pro pacienta s PAS je potom jednodušší soustředit se na jednotlivé body. Tento nácvik je základem pro samostatné čištění zubů (obr. 1). Důslednost v počínání rodiče je hlavním faktorem úspěchu. Díky zájmu dětí s PAS o techniku může někdy pomoci užívání elektrických kartáčků, které mohou dítě zaujmout a podpořit tak nadšení z provádění dentální hygieny [4, 6, 7].
Dítě, které přichází do ordinace zubního lékaře již s představou o tom, co bude následovat, je posléze na křesle lépe zvladatelné. Důležitým momentem je vymezení časového rámce návštěvy zubní ordinace a ujištění, že po skončení ošetření se dítě opět vrátí domů. To je opět možno zobrazit vizuálně pomocí karet. Trénink na vyšetření začíná ideálně v domácím prostředí, se spolupracujícím rodičem, který má o ošetření zájem. K domácí přípravě slouží široká škála pohádek a her se stomatologickým zaměřením, které se dají nainstalovat do mobilního telefonu či tabletu, dítě si je může samo ovládat a vyzkoušet. Další variantou je přímo nácvik s pomůckami podobnými těm z ordinace, jako jsou plastová zubní zrcátka, nejlépe formou hry a habituace, kdy postupně dochází k přivykání a útlumu reakce, když se předměty po čase stávají známými [7, 8]. Nicméně úspěšný nácvik v domácím prostředí ne vždy zaručuje příznivou reakci dítěte. Stejně tak je třeba počítat se skutečností, že jedno úspěšné vyšetření či ošetření automaticky neznamená, že se zdaří i veškerá další naplánovaná péče.
Klinické vyšetření
Již první kontakt s dítětem je klíčový. Základní principy vyšetření i ošeření odpovídají postupům, které využíváme u zdravých dětských pacientů. Malého pacienta s PAS je třeba vnímat především jako dítě, samozřejmě s přihlédnutím k jeho specifickým potřebám.
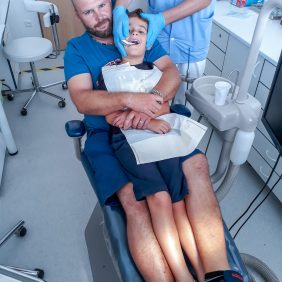
Není vhodné nechat pacienta na ošetření čekat, a musíme proto naplánovat návštěvu tak, aby byla prodleva mezi příchodem do čekárny a posléze do ordinace co nejmenší. V ideálním případě by první návštěva měla být pouze seznamovací, přičemž postupujeme ve vyšetřování tak daleko, jak nám dítě dovolí. Protože dítě je v tomto okamžiku hlavním aktérem, zaměříme se v první řadě na něj, pozdravíme se s ním, oslovujeme ho jménem. Nehovoříme příliš hlasitě, nevykonáváme žádné prudké pohyby a snažíme se ho ničím nevyděsit. Poté, co si zběžně prohlédne ordinaci, se usadí na křeslo. V případě, že to tělesná konstituce rodiče a dítěte dovolí, je nejlepší posadit dítě rodiči na klín. Malý pacient je klidnější, neboť cítí přítomnost známého člověka, a rodič také může napomáhat, na dítě mluvit, konejšit, případně se s ním držet za ruce (obr. 2). V žádném případě nepoužíváme při prvním kontaktu násilí. Výjimkou jsou samozřejmě stavy, kdy dítě poprvé přijde do ordinace s akutní bolestí či přímo s otokem dentálního původu. Zde je vhodné snažit se co nejvíce potlačit nepříjemné zážitky, s výhodou používáme některých forem analgosedace [4, 5].
Během vyšetřování či ošetřování může pacient s PAS reagovat zdánlivě zcela nesmyslně, časté je stálé opakování některých gest či posledních slov, co zrovna slyšel. Bylo by chybou nechat se takovým chováním znervóznit nebo vyprovokovat, zmíněné opakování je pouze forma vyrovnání se vzniklou situací. Je nutné vyvarovat se prudkých pohybů, kvůli kterým by následovala ze strany dítěte impulzivní odmítavá reakce. Používáme krátká a jasná sdělení, s klidnou intonací v hlase. Při komunikaci se snažíme přizpůsobit rychlosti vnímání a slovní zásobě, nepoužíváme cizí či komplikovaná slova. Zcela se vyvarujeme výrazů, které jsou pro dětské pacienty děsivé (například píchnout injekci, vytrhnout zub a podobně). Nikdy nelžeme a nezatajujeme skutečnosti, které dítě během ošetření stejně zjistí, ale přizpůsobujeme se rytmu chápání a podle toho volíme i slovní zásobu.
Je těžké nenarušovat osobní zónu, která je pro pacienty s PAS důležitá, protože zubní ošetření je velice kontaktní záležitost. Je proto potřeba ponechat dostatečné množství času na aklimatizaci dítěte v ordinaci a na přijetí skutečnosti, že se ho bude dotýkat neznámý člověk.
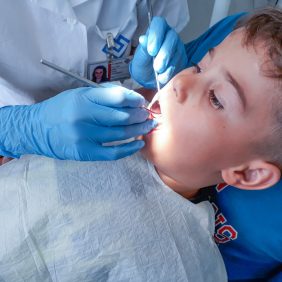
Další neopomenutelnou součástí je oční kontakt. Pacienti s PAS se většinou očnímu kontaktu vyhýbají a je jim nepříjemný, nicméně mají dobře vyvinuté senzitivní vnímání, hodně jim pomáhá vizualizace konkrétního problému, protože si vše překládají do vlastních obrazů (obr. 3). Neparalyzujeme tedy dítě upřeným pohledem, ale ani se očnímu kontaktu zcela nevyhýbáme, abychom nepůsobili strojeným či nejistým dojmem [2, 4, 5].
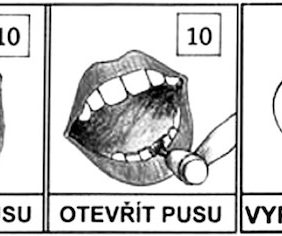
V první řadě využíváme postupu tell-show-do (řekni-ukaž-udělej) (obr. 4). Nejprve srozumitelně oznámíme, co se chystáme udělat (například „spočítáme zuby a zkontrolujeme, jestli jsou zdravé“), ukážeme dítěti zrcátko pouze z dálky, můžeme půjčit do ruky, aby se podívalo samo na sebe. Dále uděláme krátkou ukázku přímo před dítětem, například na plyšovém zvířátku. V případě příznivé spolupráce si může dítě samo zkusit vyšetření se zrcátkem na modelu či hračce. Pokud zdárně pokračujeme, provádíme vyšetření v ústech pacienta, přičemž usilujeme o co největší šetrnost a maximální rychlost [4, 5].
Může se stát, zvláště u menších dětí, že výše zmíněné postupy psychologické intervence selžou. Jestliže ani po opakovaných návštěvách není možné dítě vyšetřit, přistoupíme, pokud to fyzická konstituce dovolí, k fixaci dítěte rodičem a vyšetření za pomoci asistence, která drží hlavu dítěte, případně kovový prst v ústech pacienta, aby bylo možné vyšetření provést. K tomuto opatření přistupujeme vždy po domluvě s rodičem, provádíme jej co nejšetrněji a nejrychleji. Zejména je třeba dbát na to, abychom dítě při fixaci neporanili, mezi kovový prst a zuby se nesmí dostat jazyk nebo tváře. Ústa pacienta při absolutní nespolupráci musíme pomoci otevřít, vyčkáme na nádech a do úst vložíme gumovou rozporku. Další variantou je použití opačné strany tupého nástroje, např. zrcátka, v oblasti za posledními moláry [4, 5, 8].
Vlastní ošetření
Ačkoli jsou děti s autismem velice specifickými pacienty, využíváme u nich postupy stejné jako u zdravých dětí. Musíme je modifikovat s přihlédnutím k jejich individuálním potřebám, komunikačním schopnostem, často přímo s vazbou na konkrétního pacienta. Důležité je obrnit se vysokou dávkou trpělivosti a při neúspěchu hledat nové cesty, schůdné pro dítě, pro rodiče i ošetřující personál. Základem úspěchu u malého pacienta s PAS je zájem o sanaci ze strany rodičů i zubního lékaře.
Při ošetřování dětských pacientů s PAS se řídíme stejnými obecnými pravidly, která již byla zmíněna v oddíle o vyšetřování. Mluvu přizpůsobujeme konkrétnímu vnímání dítěte, volíme přiměřený tón i hlasitost, neděláme prudké pohyby, vše napřed popisujeme a ukazujeme. Pokud je to možné, dítě sedí na křesle spolu s rodičem, asistence případně jemně přidržuje hlavu dítěte, aby nedošlo při mimovolném prudkém pohybu k poranění nástroji (obr. 2).
Léčebný plán sestavujeme tak, aby byly výkony vhodně rozloženy do časové osy. Protože je potřeba nejprve získat důvěru dítěte, začínáme takovými výkony, které jsou časově méně náročné a nejsou bolestivé (povrchové kazivé léze, pečetění fisur, odstranění zubního kamene atd.). Někdy pozorujeme zvýšený práh bolestivosti, není to však pravidlo, proto je potřeba řídit se individuální reakcí dítěte na podněty [8, 9].
U konzervační sanace volíme opět postup tell-show-do. Se zaměřením na technickou stránku věci můžeme přirovnat tvrdokovový vrtáček k elektrickému kartáčku, ukázat lze nejprve na nehtu rodiče, poté i dítěte (nejlépe palec, dítě na něj nejlépe vidí, je dobře přístupný a má odpovídající velikost). Práci s nástroji, kde je potřeba chlazení, lze přirovnat ke sprše a obrátit tak pozornost dítěte k věci, kterou zná z běžného života. Je vhodné upozornit na teplotu a proud vody a opět ukázat na ruce (dáváme dobrý pozor, abychom se vzájemně nedotkli, pouze svlažili vodou). Při vlastní sanaci stanovíme časovou hranici, po kterou bude sanace probíhat (počítání do pěti či deseti, podle aktivity dítěte). Děláme pravidelné přestávky pro vyplachování, ale sanaci zbytečně neprodlužujeme a neoddalujeme, abychom časovou náročností neztratili pracně získanou spolupráci. Zhotovení výplně můžeme dítěti ilustrovat jako zdobení zoubku či zalepení dírky po vyhnaném červíkovi, výplňové materiály ukazujeme dopředu, pokud je dítě ještě schopno udržet pozornost.
Během ošetření pravidelně dítě chválíme, dodáváme mu odvahu a motivujeme slíbenou odměnou. K ošetření je vždy potřeba přistupovat pozitivně, nenechat se vyprovokovat mimovolnými pohyby, agresivními výrazy pacienta či jeho netrpělivostí. Lékař by měl působit klidně, přiměřeně sebejistě, ale s pochopením, chovat se tak, aby ho dítě mohlo respektovat, ale nestavět se pouze do role autority [2, 8].
Před aplikací anestezie ať už svodné nebo infiltrační je vždy potřeba místo vpichu znecitlivět za použití slizniční anestezie, abychom minimalizovali bolest z ošetření. Pokud používáme gel s příchutí, můžeme aplikovat pomocí vatové peletky, stejně postupujeme i v případě použití kožního spreje Lidocaine Egis 10% (Egis Pharmaceuticals PLC, Budapešť). Aplikovat anestetikum pomocí rozprašovače na větší plochu sliznice není vhodné, neboť pro pacienta je tato cesta aplikace nekomfortní. Raději volíme jemné přidržení malé plochy vatičky přímo na sliznici, kam posléze vedeme vpich. Při nejistotě, kde přesně jsme slizniční anestezii aplikovali, můžeme sliznici osušit lehkým proudem vzduchu, kde potom bude patrné lehké zvrásnění povrchu. Dítěti nikdy neukazujeme jehlu, použijeme příměru uspávací vody, peletkou můžeme potřít hřbet dlaně a avizovat, že druhá část uspávací vody bude tlačit (až budeme anestetikum deponovat). Je vhodné odvést pozornost dítěte jiným směrem (například dát mu za úkol mačkat ruce rodiče a zhluboka dýchat nosem). Zvláště je třeba rodiče upozornit na to, aby po ošetření dítěti zabránili v traumatizaci anestezované oblasti. Vznik neurodystrofického vředu je zvláště u hendikepovaných dětí jednou z možných komplikací po aplikaci lokální anestezie [10].
Z hlediska provozu ordinace je ošetření dětského pacienta s PAS velice časově náročné, a to včetně všech potřebných přípravných fází, jako je předchozí konzultace s rodiči, postupné seznamování s ordinací, nutnosti přítomnosti stále stejného ošetřujícího personálu a podobně. Toto je otázka spíše ekonomická, narážíme zde na problém, jak vyúčtovat takové návštěvy a konzultace zdravotním pojišťovnám.
Pokud psychologické metody získání spolupráce selžou, je vhodné pacienta ošetřit v premedikaci, či odeslat na specializované pracoviště k ošetření v premedikaci či celkové anestezii [11, 12].
Ošetření v analgosedaci
Analgosedací rozumíme lékařskou metodu farmakologicky redukující vnímání bolesti a strachu. Jedná se o podání sedativa, které pacienta zklidní a poskytne pozákrokovou amnézii. Ošetření v analgosedaci lze využít na krátce trvající, zejména bolestivé výkony. Ovšem při bolestivých výkonech je vždy nutné aplikovat lokální anestezii, neboť samotné sedativum proti bolesti nepůsobí. U menších dětí je přínos ošetření největší, protože i v případě nespolupráce lze za šetrné fixace pacienta ošetření provést. Indikaci použití midazolamu by měl vždy potvrdit i ošetřující lékař z psychiatrie či neurologie, kde je pacient sledován. Kontraindikací je kromě přecitlivělosti na složky přípravku také onemocnění myasthenia gravis, vážná dechová nedostatečnost, syndrom zástavy dechu ve spánku či vážná nedostatečnost funkce ledvin. Analgosedace by měla být prováděna pouze na specializovaném pracovišti s odpovídajícím zázemím.
Před podáním je třeba ujistit se, že dítě netrpí akutním infektem. Pokud se analgosedace podává nalačno, výsledky působení jsou lepší, je proto vhodné ošetření uskutečnit hned ráno a k snídani dát dítěti pouze napít. Dávkování u dětí do 25 kg pro ambulantní analgosedaci je 0,3 – 0,5 mg/kg injekčního roztoku Midazolam Torrex (Chiesi CZ, s. r. o., ČR) per os, maximální dávka je 12 mg (Tab. 1). Z důvodu hořké chuti samotného přípravku se podává v menším množství sladkého sirupu. Nejlépe je nepodávat příliš velké množství sirupu, preferujeme raději menší množství. Více spolupracující pacienti mohou sirup vypít z kelímku či na lžičce, těm méně spolupracujícím je podán formou stříkačky do retromorální oblasti, asi tak jako se podávají sirupy proti kašli.
Midazolam ve většině případů působí anxiolyticky, způsobuje zklidnění pacienta, malátnost, svalovou relaxaci. Nástup účinků se pohybuje okolo 20 minut. V některých případech může nastat takzvaná paradoxní reakce, kdy po požití midazolamu dítě reaguje naopak excitovaně.
Při samotném výkonu je pacient ve stavu snížené úrovně vědomí, obranné reflexy jsou zachovány, stejně jako nezávislá a neustálá průchodnost dýchacích cest. Výkon by měl být hotový nejvýše do 25 minut od nástupu účinků přípravku, neboť po uplynutí této doby již analgosedace nepůsobí. Následuje pobyt na dospávacím pokoji, kde jsou ještě dvě hodiny po výkonu monitorovány životní funkce, a pacient je pod dohledem zdravotnického personálu.
Analgosedaci pomocí midazolamu nelze opakovat mnohokrát za sebou, déletrvající podávání benzodiazepinů vede k deregulaci receptoru centrální nervové soustavy s následným vznikem tolerance vůči účinku. Pokud je tedy potřeba provést náročnější a rozsáhlejší ošetření či analgosedace selže, další variantou je sanace chrupu v celkové anestezii. Rozhodnutí, která forma ošetření je pro pacienta nejlepší, probíhá vždy individuálně, po zvážení rizik a přínosů ošetření [11, 12].
Kromě midazolamu lze k analgosedaci ve stomatologii využít inhalační analgetikum s anxiolytickými účinky s obsahem oxidu dusného. V současné době se v České republice používá směs 50 % kyslíku a 50 % oxidu dusného pod názvem Entonox (50%/50%; AGA AB, Švédsko). Přípravek se podává přes inhalační masku, kdy pacient vdechuje směs plynů dávkovanou nádechovým ventilem (kontinuální průtok pouze pod dohledem anesteziologa). Tato forma analgosedace má velmi rychlý nástup a také ústup účinku. Oxid dusný má anxiolytický účinek spojený v CNS s benzodiazepinovými mechanismy a dále euforizující a psychicky relaxující účinky. Neopomenutelná je též složka analgetická, která je ovšem pacienty vnímána individuálně. Údaje o amnestickém účinku při inhalační sedaci oxidem dusným se různí.
V ideálním případě při ošetření za použití Entonoxu dochází k takovému ovlivnění vědomí, při kterém je zachována spolupráce pacienta se zdravotnickým personálem, přičemž základní kardiorespirační parametry jsou ovlivněny pouze klinicky nevýznamně. Spolupráce pacienta k tomuto ošetření je nutná již od začátku, pacient musí akceptovat přítomnost masky na obličeji, navíc čím je dítě mladší, tím potřebuje k dosažení žádoucího účinku vyšší koncentraci oxidu dusného. Proto se u dětí mladších tří let podání směsi 50 % oxidu dusného a 50 % kyslíku nedoporučuje. Použití oxidu dusného u dětí ve věku 3–4 roky závisí především na jejich kognitivních schopnostech a vůli ke kooperaci. U každého dítěte je tedy nutné individuálně posoudit, zda je u něj inhalace Entonoxem vhodná. Strach z neznámého vede u dětí k plochému dýchání a snížení dechových objemů, z tohoto důvodu je zapotřebí vyvinout na ně sugestivní vliv [13].
Nevýhoda této varianty spočívá ve formě podání, maska na obličeji je pro autistu cizí element, který může odmítnout akceptovat. U některých dětí dochází po inhalaci k výskytu hyperakuzie, což se příliš neslučuje s používáním rotačních nástrojů, které jsou poměrně hlučné [13, 14].
Metody analgosedace jsou obecně doporučovány pro pacienty kategorie ASA I, tedy ty bez komplikujícího onemocnění. V podmínkách fakultní nemocnice a pod dohledem anesteziologa je možno některé pacienty s PAS po předchozí domluvě a se souhlasem ostatních ošetřujících lékařů ošetřit v analgosedaci, aby bylo možno vyhnout se celkové anestezii, která pro dětský organismus představuje větší zátěž. Takového postupu je využíváno zejména u časově nenáročných, bolestivých výkonů, které dítě není schopno zvládnout na křesle při běžném ambulantním provozu [11, 12].
Celková anestezie
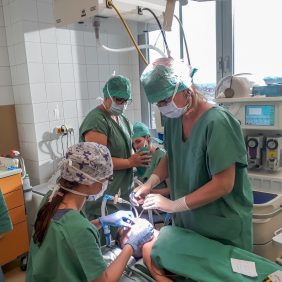
Řada pacientů s PAS se k zubnímu lékaři dostane až v pozdějším věku s rozsáhlou kariézní destrukcí chrupu. Ta spolu s omezenou schopností spolupracovat neumožňuje ošetření v ordinaci. V takových případech je potřeba přistoupit k sanaci chrupu v celkové anestezii jednorázově (obr. 5).
Celková anestezie a její pravidla ošetření se u dětí s PAS neliší od provedení u jiných hendikepovaných dětí. Celková anestezie má za úkol u pacienta vyřadit vědomí, zajistit amnézii, navodit analgezii a neurovegetativní stabilizaci. Zároveň zajišťuje komfort operatéra při prováděném výkonu. Velkou výhodou je přehledné operační pole, pacient je v klidném stavu a ošetření je tak možné provést najednou.
U pacientů s PAS musí být takové ošetření provedeno s přihlédnutím k faktu, že pacient je natolik nespolupracující, že nezvládne ošetření na křesle, a proto jsme často nuceni sanaci provést poměrně radikálně. Zuby, které nelze konzervačně zachovat, je nutné extrahovat. Není možné celkovou anestezii prodlužovat z důvodu provádění nejistého ošetření, kvůli kterému by pacient při možných pozdějších komplikacích musel znovu toto ošetření absolvovat. Z tohoto důvodu se endodontické ošetření zubů či protetické práce v celkové anestezii provádějí pouze výjimečně [5, 9].
Vždy je třeba zvážit rizika a přínosy tohoto typu ošetření a stav věci důkladně konzultovat s ošetřujícím lékařem a rodiči pacienta. Je známo, že od 24. gestačního týdne do 4. roku probíhá neurogoneze (diferenciace neuronů z kmenových buněk, migrace buněk do míst další funkční specializace, tvorba neuronální sítě a axonální myelinizace). Tyto procesy mohou být modifikované účinky anestetik a způsobovat tak poruchy chování, což bylo prokázáno při studiích na zvířatech. Humánní studie jsou zatím spíše předmětem diskuzí. Nicméně jsme zejména u dětí do čtyř let obezřetní, co se týče indikace celkové anestezie. Případné psychické a fyzické poškození dítěte výkonem provedeným bez anestezie je ovšem daleko závažnější než možné toxické účinky anestetik. Obecně se snažíme o co nejkratší trvání celkové anestezie, když už do ní muselo být dítě kvůli stavu chrupu uvedeno [15].
Závěr
Stejně jako se liší jednotliví lidé s poruchami autistického spektra, liší se i jejich potřeby. Nutnost individuálního přístupu a množství faktorů, které je potřeba zohlednit, kladou vysoké nároky na míru propracovanosti zubního ošetření a také na psychiku a osobnost ošetřujícího personálu. Pokud je dětským pacientům s PAS věnována dostatečná péče a porozumění, vykazují postupně značné pokroky a někteří jsou schopni i náročnějších výkonů provedených ambulantně při běžném provozu. Pokud se ošetření nezdaří, je možné využít některou z forem analgosedace či ošetření v celkové anestezii. Nicméně každý pacient s PAS nemusí nutně znamenat synonymum pro nespolupracující dítě, které musí být uvedeno do celkové anestezie kvůli jakémukoli ošetření.
Poznámka: Fotografie jsou zveřejněny se souhlasem zákonného zástupce pacienta.
Poděkování: Studie vznikla za podpory projektu 00064203 (FN Motol).
Obrazová dokumentace
Literatura
1. Šporclová V. Autismus od A do Z. 1. vydání. Praha: Pasparta Publishing, s. r. o.; 2018, 10 – 57.
2. Hrdlička M, Komárek V. Dětský autismus: přehled současných poznatků. 2. vydání. Praha: Portál; 2014, 15 – 63.
3. Cohen DJ, Valkmar FR. Handbook of autism and pervasive mental disorders. 2. vydání. New York: John Wiley and sons; 1997, 625 – 643.
4. Cuvo JA, Godard A, Huckfeldt R, DeMattei R. Training children with autism spektrum disorders to be compliant with an oral assessment. Research in Autism Spectrum Disorders. 2010; 4(4): 681 – 696.
5. Chandrashekhar S, Bommangoudar JS. Management of autistic pacients in dental office: a clinical update. Int J Clin Pediatr Dent. 2018; 11(3): 219 – 227.
6. Čadilová V, Žampachová Z. Metodika práce se žákem s poruchou autistického spektra. 1. vydání. Olomouc: Univerzita Palackého v Olomouci; 2012, 52 – 122.
7. Straussová R, Roštárová I. Sebeobsluha u dětí s poruchou autistického spektra, Obrazový postup základních činností sebeobsluhy. 1. vydání. Praha: Apla; 2012.
8. Hernandez P, Ikkanda Z. Applied behavior analysis: behavioral management of children with autism spectrum disorders in dental environments. J Am Dent Assoc. 2011; 142(3): 281 – 287.
9. El Khabit AA, El Tekeyra MM. Oral health status and behaviours of children with Autism Spectrum Disorder: a case-control study. Int J Paediatric Dent. 2014; 24(4):314 – 323.
10. Slezák R. Neurodystrofický vřed ústní sliznice. Malé ilustrované repetitorium: Test. LKS. 2000; 10(9): 26.
11. Tyagi P, Tyagi S, Jain A. Sedative effectof oral Midazolam, intravenous Midazolam and oral Diazepam in dental treatment of children. J Clin Pediatr Dent. 2013; 37(3): 301 – 305.
12. The European Academy of Paediatric Dentistry. EAPD Guidelines on Sedation in Paediatric Dentistry. Dostupné z https://www.eapd.eu/uploads/5CF03741_file.pdf
13. Hess L. Inhalační analgosedace ve 21. století. Remedia. 2017; 27(3): 281–286.
14. Booth R, Charlton R, Hughes C, Happé F. Disentangling weak coherence and executive dysfunction: planning drawing in autism and attention-deficit/hyperaktivity disorder. Philos Trans R Soc Lond B Biol Sci. 2003; 358(1430): 387–392.
15. Mixa V. Neurotoxicita anestetik a dozrávající dětský mozek. Anest Intenziv Med. 2017; 28(5): 282 – 286.
14. 9. 2019
Print: LKS. 2019; 29(9): 176 – 182
Autoři:
Fotografie
- Simona Jelínková
Rubrika:
Téma: