Interdisciplinární spolupráce u složitých kazuistik – 6. díl: Ageneze horních laterálních řezáků a jejich náhrada implantáty
Kazuistika
Souhrn: Ageneze horního laterálního řezáku je druhou nejčastější dentální agenezí v evropské populaci. Její lokalizace, frontální segment horní čelisti, je příčinou estetického handicapu, který může vést k psychickým a sociálním problémům jedince. Proto často pacienti požadují řešení problému již v adolescentním věku, který je však limitující pro stanovení dalšího léčebného postupu. Variantou léčby je buď uzavření mezery v místě ageneze, nebo její otevření a náhrada laterálního řezáku a to adhezivním můstkem (v období růstu) a nebo nitrokostním implantátem (po skončení růstu jedince). Autoři prezentují ošetření dospělé pacientky s agenezí obou horních laterálních řezáků, u které byla anomálie řešena otevřením ideálních mezer v místech ageneze fixním ortodontickým aparátem a náhradou implantáty. Umístění implantátů a celková estetika frontálního segmentu maxily byla plánována pomocí digitální analýzy úsměvu (digital smile design). Z důvodu zajištění co nejlepší konečné estetiky úsměvu byl protetický protokol doplněn o výkony mukogingivální chirurgie (gingivektomie na špičácích a středních řezácích), jejímž výsledkem bylo prodloužení klinických korunek a korekce gummy smile. Řešení ageneze horních laterálních řezáků je typickým příkladem interdisciplinárního způsobu korekce ortodontické anomálie, kde jen preciznost jednotlivých specialistů vede k požadovanému výsledku.
Klíčová slova: ageneze, laterální řezák, distalizace, implantace, interdisciplinární spolupráce
Interdisciplinary treatment in difficult cases – Part 6: Agenesis of Maxillary Lateral Incisors and their Substitution by Implants
Case report
Summary: Agenesis of maxillary lateral incisors occurs as the second most common agenesis in Europe. Its location – frontal segment of maxilla – causes a great aesthetic handicap which can lead to mental and social problems of the patients concerned. Therefore young patients require an appropriate treatment as early as in their adolescence which is limiting for determining further treatment procedure. There are two options – either closing the gap in the site of agenesis or opening the gap for lateral incisor substitution. This substitution might be an adhesive bridge (during the period of growth) or an intra-bone implant (after the end of growth). The authors present here a case study of an adult patient with agenesis of both maxillary lateral incisors. The anomaly was corrected by opening ideal gaps in the sites of agenesis (done by fixed orthodontic appliances) and by inserting implants there. The location of the implants and the overall aesthetics of the frontal segment of maxilla were designed using a digital analysis in smile (digital smile design). In order to reach the best possible final aesthetics of smile, the prosthodontic protocol was supplemented by mucogingival surgery (clinical crown lengthening of canines and central incisors by gingivectomy) resulting in clinical crown lengthening and gummy smile correction. The treatment of maxillary lateral incisors is a typical example of interdisciplinary method of orthodontic anomaly correction and only the precision of all involved specialists can lead to perfect results.
Key words: agenesis, lateral incisor, distalization, implants, interdisciplinary cooperation
Úvod
Ageneze horního laterálního řezáku je druhou nejčastější agenezí zubů v evropské populaci (nepočítaje třetí moláry), a to po agenezi druhých premolárů (1, 2, 3). Populační incidence je udávána dle různých studií mezi 2,5–6 % (4, 5). Z toho 1–2 % agenezí se vyskytuje bilaterálně (4). Je popisován častější výskyt u žen než u mužů v poměru 3 : 2 (2, 3, 6, 7, 8). U jednostranného výskytu je mnohdy pozorován čípkovitý nebo rudimentární druhostranný laterální řezák (9). U ageneze laterálního horního řezáku je často přítomna pozitivní rodinná anamnéza (7, 10, 11). Tato anomálie je spojována s polygenním typem dědičnosti a přenosem několika silnými geny (7, 10). Podíl těchto genů v jednotlivých rodinách kolísá na pozadí modifikujících genů a faktorů zevního a vnitřního prostředí. Poslední výzkumy ukázaly, že se pravděpodobně jedná o autozomálně dominantní mutaci genu MSX1 na čtvrtém chromozomu (12).
Je několik hypotéz vzniku ageneze: 1. Teorie Fragil site (dle Svinhufvuda) je založena na předpokladu, že existují oblasti více vnímavé k agenezím, což jsou oblasti embryonálních fúzí. Místo fúze processus maxillaris a processus nasalis medialis je zodpovědné za agenezi horních laterálních řezáků (13). 2. Anatomický model (dle Kjaerové) předpokládá existenci tzv. neurálních vývojových oblastí. Ageneze vzniká v poslední větvi nervu a na jejím konci (14). 3. Evoluční model (dle Harnische) vysvětluje agenezi jako výraz evolučního trendu umírněného výběru, vedoucího k zredukování počtu zubů v dentici v neustále se zmenšující čelisti. Současný výskyt agenezí je dle této teorie jen přechodným stadiem vývoje vedoucím k dvacetizubé dentici. Tato teorie je poplatná Darwinově vývojové teorii a velmi nepravděpodobná (15). Aby došlo k projevu tak výrazné vývojové změny, je nutno stovek a až tisíců let. Nicméně N. Mattheeuws a L. Dermaut ve své metaanalýze zaznamenali nepatrné zvýšení prevalence ageneze laterálních řezáků za posledních 20 let. Toto zvýšení je však spíše připisováno existenci lepších diagnostických metod v posledních letech (3).
Anamnéza
Osobní anamnéza a celkové vyšetření: Pacientka ve věku 22 let neuváděla žádná celková onemocnění a měla negativní farmakologickou anamnézu. Alergii udávala jen na paracetamol. Byla bez úrazů a operací v obličejové oblasti. Pacientka absolvovala v minulosti, mezi 10. až 12. rokem věku, již jednu ortodontickou léčbu fixním aparátem, a to pouze v horní čelisti v trvání 2 let, s cílem otevření mezer na náhradu laterálních řezáků. Pacientka požadovala úpravu estetiky horního frontálního úseku chrupu, a to co nejpreciznější, bez časového a finančního omezení. Mezery ve viditelném úseku chrupu byly pro ni psychicky i sociálně nepřijatelné.
Rodinná anamnéza: Pacientka neudávala přítomnost ageneze horních laterálních řezáků či jiné ageneze u svých rodičů a dalších blízkých příbuzných.
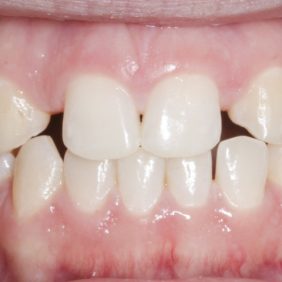
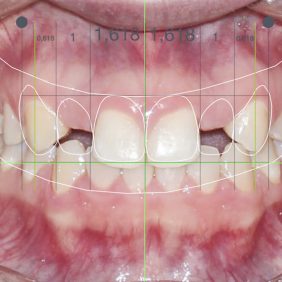
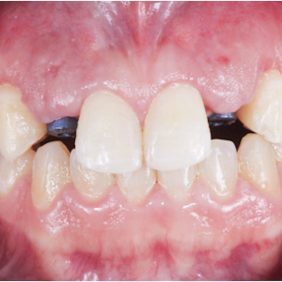
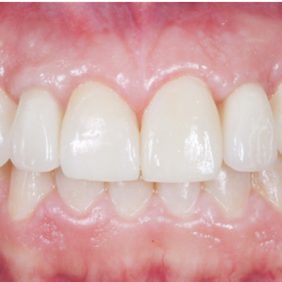
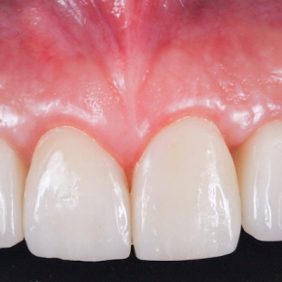
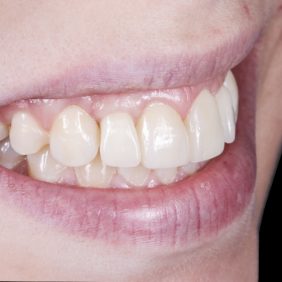
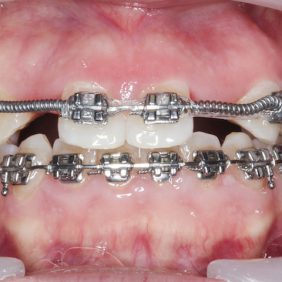
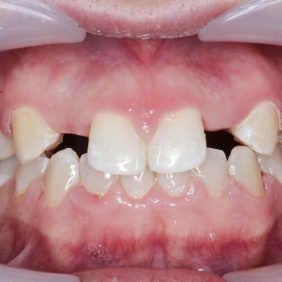
Extraorální vyšetření: Obličej pacientky byl symetrický s výraznými rty, mírně konvexním profilem a bez výrazných změn. I přes masivní rty měla pacientka v emočním úsměvu vysokou linii úsměvu v rozsahu 3,0 mm, která byla způsobená vertikálním přebytkem maxily a zvýšenou erupcí zubů horního frontálního úseku chrupu v rozsahu 13 – 23 (obr. 1), (obr. 2).
Intraorální vyšetření: Sliznice dutiny ústní byla růžová, bez výraznějších změn, úpony slizničních řas a frenula beze změn, biotyp sliznice spíše silnější, připojená gingiva byla v rozsahu 6 mm.
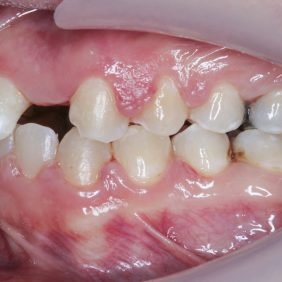
Dentální vyšetření: Vztah molárů byl bilaterálně v Angle I. třídě, vztah špičáků byl vlevo v Angle II. třídě a vpravo v Angle I. třídě.
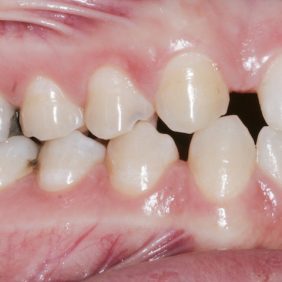
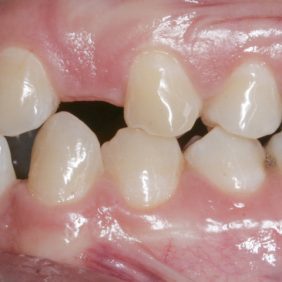
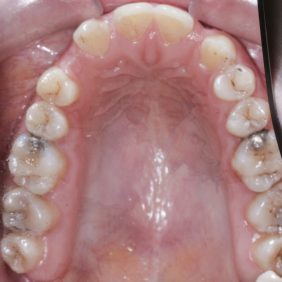
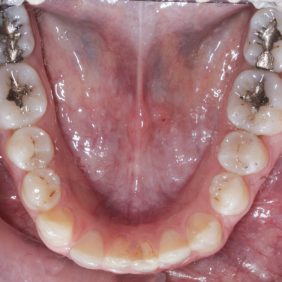
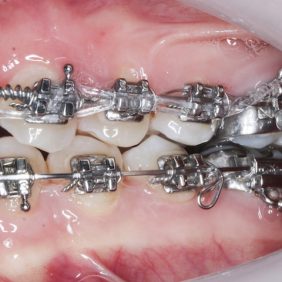
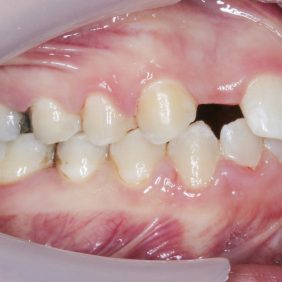
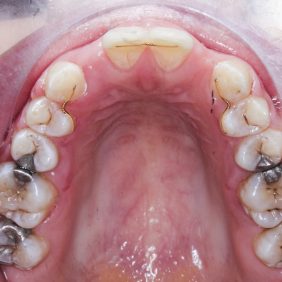
V horní čelisti: Přítomny mezery v místě ageneze zubů 12, 22, v lokalizaci 12 byla mezera 3,5 mm a v lokalizaci zubu 22 jen 1,8 mm. Trema mezi zuby 23 – 24 bylo velikosti 6,7 mm a to z důvodu meziálního posunu zubu 23 do místa ageneze 22. Střední čára byla v horním zubním oblouku posunuta o 2,8 mm vpravo a byla přítomna supraokluze zubů 18, 28. Klinické korunky zubů 13, 11, 21, 23 byly kratší v poměru k šířce z důvodu porušené pasivní erupce (hloubka sulku byla 2,0 – 2,5 mm). To znamená, že nebyla přítomna gingivitida a hloubka sulku byla způsobená nedostatečnou migrací dentoalveolárního uzávěru během erupce zubu. Kazivost byla vyšší a kariézní léze malého rozsahu byly přítomny na zubech 14, 15, 17, 26, 27.
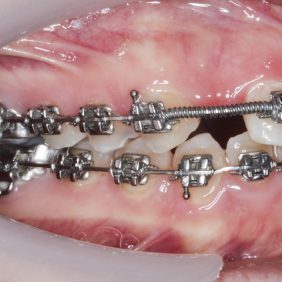
V dolní čelisti byla zaznamenána tremata, a to mezi zuby 43 – 44 – 1,4 mm, mezi 32–33 – 2,2 mm a mezi zuby 31–32 – 0,6 mm. Byl nalezen posun střední čáry zubního oblouku 1,0 mm vlevo, meziorotace zubu 33 40° a distorotace zubu 35 45°. Třetí moláry v dolní čelisti byly oboustranně nezaloženy (obr. 3), (obr. 4), (obr. 5), (obr. 6), (obr. 7).
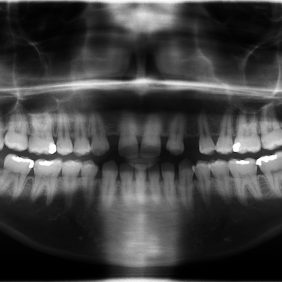
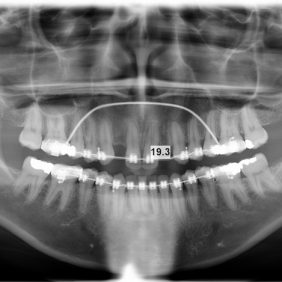
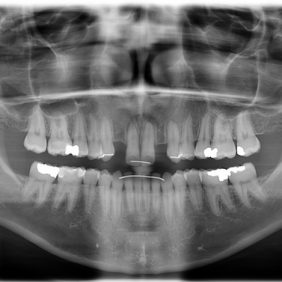
Analýza panoramatického snímku: Byly viditelné výrazné mezery mezi zuby 13 – 11, 21 – 23 s paralelními kořeny. Dále byl nalezen meziální sklon kořene zubu 24 přibližně 30° a supraokluze zubů 18, 28 s přestavbou hřebene alveolárního výběžku kaudálně. Zásadním nálezem byly zkrácené kořeny na všech zubech v horní a dolní čelisti v rozsahu 2 – 4 mm (obr. 8).
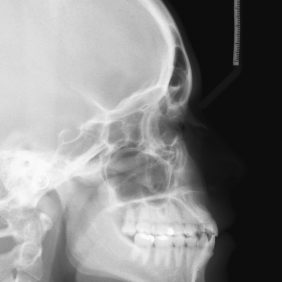
Analýza telerentgenového snímku: III. skeletální třída, výrazný labiální sklon horních řezáků k linii NS 119°, interincizální úhel mezi řezáky 113° a pozice dolního řezáků k linii APo 8,89 mm (obr. 9).
Léčebná rozvaha
Jaké jsou možnosti řešení ageneze horních laterálních řezáků?
1. Jen ortodontická korekce – úplné uzavření mezer v místě ageneze mezializací špičáků a následný posun premolárů a molárů do Angle II. třídy.
2. Ortodonticko-protetická varianta – otevření mezery v místě ageneze laterálních řezáků a jejich následná náhrada adhezivním můstkem, případně implantátem. Výsledná artikulace v molárech a špičácích je v tomto případě v Angle I. třídě.
3. Je také možné postupovat bez ortodontické intervence a zuby frontálního segmentu opatřit fixním můstkem. Problémem tohoto řešení je často raný věk pacienta a především nevhodná pozice pilířů. Ta vede k neadekvátní proporcionalitě jednotlivých členů a mezičlenů fixní náhrady a tím k značně neestetickému výsledku.
Problematika řešení ageneze laterálních řezáků (zda mezery otevírat a chybějící zuby nahrazovat, či mezery zavírat), je diskutována v odborných kruzích tak dlouho, jak se ortodontická korekce této vady provádí (16, 17, 18, 19). Dá se říci, že větší tendence k otevírání mezer a náhradám laterálních řezáků implantáty v posledních letech souvisí s rozvojem implantologie (20, 21).
Je několik parametrů, které rozhodují o léčebném protokolu, a jsou jedinci, u kterých je možné zvolit jak postup s uzavřením mezer, tak s jejich otevřením. Na druhé straně, u jiných jedinců, je ale možné zvolit jen jeden z těchto způsobů korekce. Rozhodující faktory pro stanovení léčebného plánu při agenezi laterálního řezáku jsou (22):
1. Okluze. Při postavení molárů v Angle II. třídě je vhodnější mezery u pacientů s agenezí horních postranních řezáků uzavírat, v případě postavení molárů v Angle I. třídě je lépe prostor otevírat.
2. Profil. Při konvexním profilu je vhodnější mezery uzavírat a tím, díky retrakci řezáků, upravit profil obličeje a rtů. V případě konkávního profilu obličeje je preferována varianta s otevřením mezer, při které dochází k protruzi řezáků a tím i mírnému posunu rtů dopředu.
3. Rozměry zubů. Šířka horních středních řezáků a špičáků je velmi důležitým faktorem. V případě úzkých frontálních zubů nelze mezializací špičáků mezery vzniklé agenezí uzavřít a je preferováno otevírání mezer. Na druhé straně v případě širokých špičáků a středních řezáků je lépe mezery uzavřít, neboť při otevírání mezer by došlo k příliš velké protruzi středních řezáků, a nebo k vytvoření nedostatečné mezery na implantaci. Významný je především rozměr krčkových částí zubů – středních řezáků a špičáků.
4. Tvar špičáku. Je sledována výška bodu kontaktu, morfologie vestibulární plošky a barva špičáku. Tvar korunky špičáku je důležitým faktorem vzhledem k tomu, že může být velmi variabilní a může se značně lišit od tvaru korunky laterálního řezáku. U výšky bodů kontaktu je sledována jeho poloha, čím jsou výše, tím je tvar korunky špičáku méně podobný laterálnímu řezáku. Nejméně vhodným tvarem korunky špičáku při jeho mezializaci je stav, kdy jsou body kontaktu přítomny v krčkové třetině korunky, neboť remodelace na tvar laterálního řezáku je rozsáhlá. Jestliže se nacházejí naopak v incizální třetině výšky korunky, pak není často nutná žádná dostavba korunky, ale jen zábrus hrotu špičáku. Co se týče morfologie vestibulární plochy špičáku, v případě výrazné konventy zubu je nutná dostavba korunky na tvar laterálního řezáku labiálně. Zábrus vestibulární plochy není vhodný, neboť vrstva skloviny je velmi tenká (0,5 – 0,8 mm) a její snesení vede k prosvítání dentinu a tím tmavší barvě (17, 23).
Barva špičáku je posledním faktorem, který je v diagnostice diskutován. Horní špičák je obecně tmavší než laterální řezák, což při jeho přirozené pozici není při pohledu en face (z důvodu odrazu světla pod jiným úhlem, než je jeho dopad) příliš viditelné a rušivé. V případě posunu špičáku do střední čáry světlo dopadá a odráží se z vestibulární plochy ve stejném úhlu a tmavší odstín zubu je tím jasněji viditelný, a tím může působit rušivě.
Uvedené faktory, a kromě toho i několik pomocných (hloubka skusu, posteriorotace, přítomnost třetích molárů atd.), jsou podkladem k diferenciální diagnostice případu a k rozhodnutí, který ze způsobů terapie zvolit, a to nejen s přihlédnutím k charakteru defektu, ale také k věku pacienta. Nicméně nejdůležitějším faktorem a vodítkem pro ortodontistu, jaký léčebný postup má zvolit, je počáteční artikulace molárů na začátku terapie (22).
Léčebný plán
Pro stanovení léčebného plánu byly zhodnoceny všechny výše uvedené parametry. Pacientka byla ve věku 22 let a měla ukončený růst. Postavení molárů bylo v Angle I. třídě a špičáky se nacházely meziálněji v Angle II. třídě vlevo a v Angle I. třídě vpravo. V horní a dolní čelisti byly přítomny mezery. Profil obličeje byl přímý až mírně konvexní. S přihlédnutím k sledovaným diagnostickým faktorům bylo rozhodnuto o distalizaci špičáků do Angle I. třídy a otevření mezer v místě 12, 22 pro budoucí implantaci.
Léčebný protokol:
1. Nasazení fixního aparátu v horní čelisti v rozsahu zubů 16 – 26 a distalizace špičáků do Angle I. třídy, otevření mezery na 6,0 mm v pozici zubů 12, 22 a napřímení kořenů zubů středních řezáků a špičáků před implantací.
2. Nasazení dolního fixního aparátu, nivelizace, uzavření mezer a úprava artikulace v Angle I. třídě.
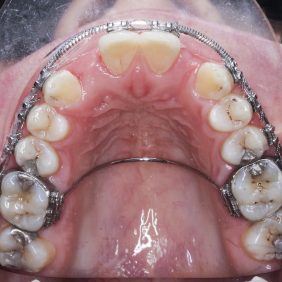
3. Retence výsledku ortodontické terapie: fixní retainery na zubech 33–43, 11–21, 13 – 14, 23 – 24, horní retenční fóli ový aparát s vloženými zuby v místě chybějících zubů 12, 22 a dolní retenční deska.
4. Pomocí digitální analýzy snímků v úsměvu (DSD) plánování umístění korunek na středních řezácích, špičácích a implantátech, linie úsměvu a průběhu marginální gingivy.
5. Provedení výkonů mukogingivální chirurgie ve frontálním úseku chrupu z důvodu korekce gingiválního úsměvu a úpravy délky klinických korunek.
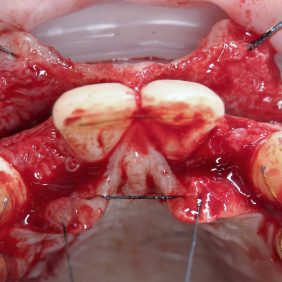
6. Zavedení implantátů v lokalizaci 12, 22 s doprovodnou řízenou kostní regenerací horizontální augmentací doplněnou augmentací měkkých tkání pojivovým štěpem.
7. Zhotovení a adaptace celokeramických korunek na implantáty v místě 12, 22 a keramických fazet na zuby 13, 23 a 11, 21.
Léčebný postup
Ortodontická fáze terapie
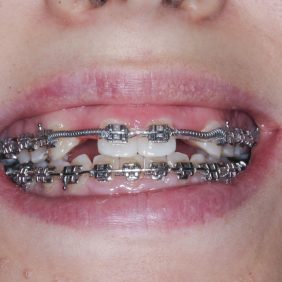
1. Nasazení horního fixního aparátu – ortodontické zámky Elite Mini Twin s drážkou .022“ x .025“ (OrthoOrganizer, Carlsbad, USA) v rozsahu zubů 15–25 a ortodontickými kroužky Epic (OrthoOrganizer, Carlsbad, USA) na zuby 16, 26. V první fázi nivelizace s použitím oblouků od .014“ Orthonol Superelastic Nitanium až po drát .019“ x .025“ Orthonol Superelastic Nitanium (RMO Inc., Denver, USA). Následně byl adaptován ocelový drát .017“ x .025“ (OrthoOrganizer, Carlsbad, USA) a špičáky byly distalizovány do Angle I. třídy. Byla otevřena mezera vpravo a vlevo v místě laterálních řezáků v rozsahu 6,0 mm (obr. 10), (obr. 11), (obr. 12), (obr. 13). Střední řezáky nebyly intrudovány a výška linie úsměvu v emočním úsměvu byla nadále 2,0 –3,0 mm (obr. 14).
2. Dolní fixní aparát byl nasazen 6 měsíců po adaptaci horního fixního aparátu, v rozsahu zubů 36–46, a to ortodontické zámky Elite Mini Twin s drážkou .022“ x .025“ (OrthoOrganizer, Carlsbad, USA). Po napřímení špičáků byly postupně uzavřeny všechny mezery.
3. Před sejmutím fixního aparátu byl zhotoven kontrolní panoramatický snímek (obr. 15), který odhalil nedostatečně napřímené kořeny středních horních řezáků a levého špičáku. I když byla na snímku patrná mírná resorpce apexu kořene na středních řezácích, bylo rozhodnuto kořeny zubů napřímit, což bylo nezbytné pro následné bezproblémové zavedení implantátů.
Fixní aparát byl sejmut po 17 měsících ortodontické terapie. Výsledný stav: V horní čelisti byly oboustranně moláry a špičáky v normookluzi. Byly otevřeny ideální mezery (6 mm) pro implantaci horních laterálních řezáků v místě 12, 22 a uzavřeny všechny mezery v dolním zubním oblouku (obr. 16), (obr. 17), (obr. 18), (obr. 19). Určitým problémem byl přetrvávající gummy smile a to při emočního úsměvu velikosti 2 – 3 mm, nicméně při civilním (klidovém) úsměvu jen 1,0 mm. Profil obličeje zůstal nezměněn, i když horní střední řezáky změnily svoje postavení ve směru protruze o 10° (obr. 20). Dolní řezáky svoji pozici nezměnily. Vrchol hřebene alveolárního výběžku v místě plánovaných náhrad horních postranních řezáků byl vpravo vyhovující, vlevo však došlo k vertikální ztrátě kosti na meziální hraně zubu 13. I tak byl vrchol alveolárního hřebene na všech zubech v ideální pozici, tedy 1,0 mm pod cementosklovinnou hranicí špičáků a středních řezáků. Zarážející byla přítomnost závažnější zevní resorpce apexů kořenů na horních špičácích a středních řezácích. Stejný nález byl pozorován na zubu 35 a dolních prvních molárech (obr. 21).
4. Retenční fáze terapie: V horním zubním oblouku byly adaptovány krátké fixní retainery z prvních premolárů na špičáky a na středních řezácích, v dolním zubním oblouku byl adaptován segmentový fixní retainer na zubech 33–43. Dále byla retence zajištěna horním a dolním retenčním fóliovým aparátem, s tím že do horního byly vloženy pryskyřičné zuby a aparát tak současně plnil funkci estetického mezerníku.
Protetická fáze I.
Při první návštěvě byla zhotovena fotodokumentace (obr. 22), (obr. 23) a situační otisky C-silikonem, silikonový okluzní registrát skusu a studijní modely. Na fotografii v úsměvu byla digitálně analyzována proporcionalita obličeje (středová linie, papilární linie, linie úsměvu atd.), byla stanovena vhodná pozice incizálních hran řezáků, velikost, tvar a počet zubů k rekonstrukci vzhledem k šířce úsměvu pacientky a velikosti bukálních koridorů (24). Také byla analyzována potřebná úprava marginální gingivy (obr. 24). Při vizuální simulaci léčebného plánu získala pacientka přibližnou představu o výsledku ošetření (obr. 25). Všechna data analýzy byla přenesena na sádrový model a dle nich byl zhotoven voskový model (wax-up). Dále byla zhotovena navigační chirurgická šablona, která zajišťovala optimální směr zavedení implantátů v pozici 12, 22 a stala se referenční pomůckou při chirurgickém prodloužení korunek 13, 11, 21, 23 (obr. 26). V období hojení tkání pacientka nosila provizorní dlahu z termoplastické fólie s vloženými pryskyřičnými zuby v pozici 12, 22.
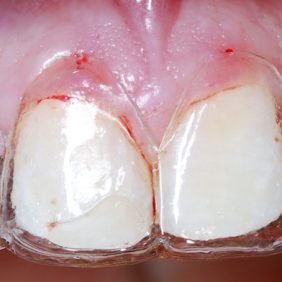
Chirurgická a implantologická fáze
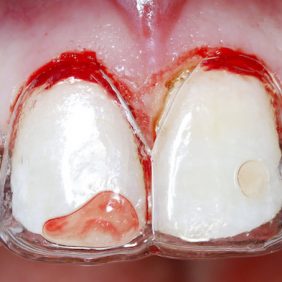
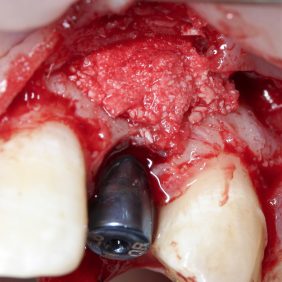
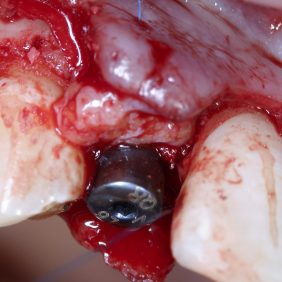
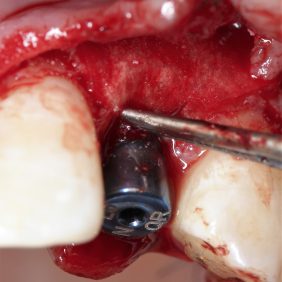
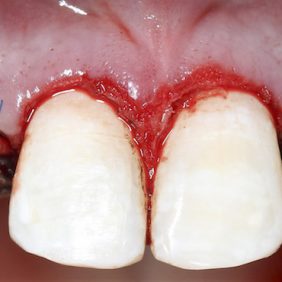
Chirurgická fáze terapie spočívala v prodloužení klinických korunek středních řezáků, špičáků a implantaci v pozici 12, 22. Před výkonem byla zhotovena chirurgická šablona dle wax-up (obr. 27). Prodloužení klinických korunek bylo naplánováno dle předchozí analýzy o 2 mm. Jelikož šíře připojené gingivy byla 6 mm, korunky byly prodlouženy gingivektomií bez nutnosti apikálního posunu laloku (obr. 28). Dentogingivální komplex, tedy hodnota biologické šíře a sulku, byl před výkonem sondován 4 mm. Pro zachování biologické šíře bylo nutné po odklopení mukoperiostálního laloku provést osteoplastiku v rozsahu 1 mm (obr. 29) (25). Z důvodu ideální protetické polohy implantátů a možnosti aplikace šroubované suprakonstrukce byla osa zavedení fixtur v pozici 12 a 22 určena chirurgickou šablonou. Aby bylo možno krček implantátu (Lasak, Bioniq 3.5/10 mm) umístit 3 mm pod okraj šablony, bylo nutno provést osteoplastiku vrcholu alveolárního hřebene v rozsahu 4 mm. S ohledem na tuto hloubku byly místo krycích šroubků užity úzké vhojovací válečky (obr. 30). Z důvodu respektování protetické polohy implantátu došlo k fenestraci vestibulární kortikalis (26, 27). Tato situace byla řešena horizontální augmentací metodou řízené kostní regenerace (GBR). Po obvodu fenestrace byla provedena kortikotomie piezo kónickým mikrohrotem a defekt byl augmentován na každé straně bovinním augmentačním materiálem (ACE NuOss collagen block 6 x 7 x 8 mm, USA) (obr. 31) a kolagenní membránou (ACE RCM6 15 x 20 mm, USA) (obr. 32). Pod vestibulokoronární část laloku byl jednoduchým stehem fixován pojivový štěp odebraný z patra (obr. 33). Lalok přiléhající na vhojovací abutment byl drobnou gingivektomií upraven tak, aby po jeho adaptaci gingiva zasahovala i do úzkých aproximálních prostor (obr. 34) (28).
Protetická fáze II.
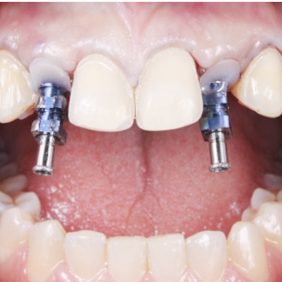
Ortodontická léčba zajistila vhodné postavení zubů a vyvážení okluze pro budoucí estetickou a funkční rekonstrukci frontálního úseku horní čelisti v rozsahu zubů 13 – 23. Dva kónické implantáty byly zavedeny v pozici 12, 22 (obr. 35). Správná 3D pozice implantátů, augmentace a stabilita zajistily dostatečné množství tvrdých a měkkých tkání na bukální straně. Palatinální umístění implantátů je zásadní pro vytvoření harmonického tvaru a průběhu marginální gingivy (29). Z důvodu výběru vhodných abutmentů, jejich správné adaptace a ověření pozice implantátů byly zhotoveny intraorální RTG snímky. Implantáty byly otištěny otevřenou technikou polyéterovou otiskovací hmotou Impregnum Soft (3M ESPE, Německo). Provizorní šroubované korunky byly zhotoveny s adekvátní anatomickou konturou (emergency profile), která sloužila pro iniciální formování gingivy. Další tvarování gingivy pomocí kompozitní pryskyřice adaptované na provizorní korunky bylo provedeno jen jednou a to 2 týdny od odevzdání.
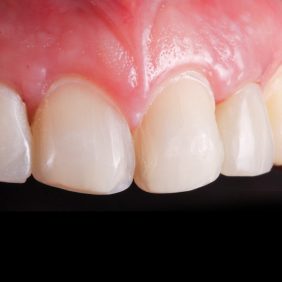
Po 3 měsících modelační a stabilizační fáze byla na upraveném voskovém modelu naplánována minimálně invazivní preparace na celokeramické fazety středních řezáků a špičáků, jejichž tvar vyžadoval určitou estetickou korekci (obr. 36). Vzhledem k směru nasazení a rezistenci materiálu byla navržena minimální síla fazet (30). Byly zhotoveny individuální otiskovací kapny na implantáty, které byly společně s preparovanými zuby 13, 11, 21, 23 – po retrakci gingivy retrakčními vlákny Ultrapak #0 (Ultradent products, USA) – otištěny otevřenou technikou A-silikonem Imprint 4 (3M ESPE, Německo) (obr. 37). Aby bylo možné vyzkoušet tvar a funkci korunek před finální rekonstrukcí, byla provedena zkouška mock-up, za pomoci bisakrylátové pryskyřice Protemp (3M ESPE, Německo). Minimální funkční a estetické změny na mock-up byly fotograficky zdokumentovány a konzultovány se zubním technikem a pacientkou přímo v ordinaci. Následně byly zhotoveny definitivní celokeramické korunky a fazety z IPS e.max Press (Ivoclar Vivadent, Lichtenštejnsko). V době výroby protetických prací sloužil upravený mock-up rovněž jako provizorium.
Barva celokeramických fazet byla prověřena pomocí Try-in gelu, jelikož výsledný odstín redukované síly fazety může být ovlivněn fixačním materiálem. Šroubované celokeramické korunky byly před jejich fixací vyzkoušeny na vybraných abutmentech v ústech pacientky. Vnitřní povrch fazet byl naleptán po dobu 20 s pomocí 10% HF a po opláchnutí byly fazety vloženy do ultrazvukové lázně na dobu 5 min. Po osušení vzduchem byl aplikován silan Monobond Plus (Ivoclar Vivadent, Lichtenštejnsko) ve dvou vrstvách po 20 s a následně Optibond FL (Kerr, USA). Po izolaci zubů kofferdamem a separaci od okolních zubů teflonovou páskou bylo provedeno leptání napreparované skloviny pomocí 37% H3PO4 po dobu 30 s a po důkladném opláchnutí a osušení byl aplikován bond Optibond FL (Kerr, USA).
K fixaci fazet byl použit světlem tuhnoucí kompozitní cement Variolink Esthetic (Ivoclar Vivadent, Lichtenštejnsko). Přebytky cementu byly odstraněny microbrushem a nití, následovala polymerace ze tří směrů (3 x 60 s) (obr. 38), (obr. 39), (obr. 40). Následně byly na implantáty našroubovány celokeramické korunky a dotaženy na 25 Ncm. Fixační otvory byly uzavřeny pomocí teflonu a kompozitního materiálu. Na závěr byla provedena artikulace a kontrola funkčních pohybů. Pacientka byla poučena o důležitosti provádění dentální hygieny a řádně instruována (obr. 41), (obr. 42).
Diskuze
Ageneze horních laterálních řezáků není častou ortodontickou anomálií, nicméně z důvodu lokalizace (frontální segment maxily) patří k velkým výzvám pro interdisciplinární spolupráci (20, 21, 22). Řešení závisí především na artikulaci molárů a špičáků na začátku terapie, profilu obličeje, tvaru špičáků a věku pacienta. Co se týče ortodontické intervence, existují dvě základní řešení dané anomálie, a to otevření mezery a náhrada chybějících zubů, nebo její uzavření. Výhodou substituční terapie (posunu špičáku do Angle II. třídy a uzavření mezery) je, že nemusí následovat protetická fáze terapie. Dle tvaru špičáku lze tento zub jen zabrousit na incizální hraně, aproximálních a palatinální ploše (reconturing zubu), a nebo v případě nevhodného tvaru (vysoká pozice bodu kontaktu či příliš konvexní vestibulární ploška) musí následovat dostavba špičáku do tvaru laterálního řezáku fotopolymerem či keramickou fazetou. Je nutné však zachovat špičákové a řezákové vedení, a to zábrusem palatinální plošky špičáku ve vestibuloorální rozměr středního řezáku (22).
Kdy tedy špičák distalizovat? Jestliže je okluze v Angle I. třídě na molárech, případně v Angle II. třídě o půl šířky premoláru, profil obličeje je spíše konkávní, případně přímý, střední řezáky jsou úzké a tvar špičáků je nepříznivý pro mezializaci špičáku (vysoký bod kontaktu, konvexní vestibulární ploška a tmavší barva) (22).
V případě otevření mezery na náhradu laterálního řezáku adhezivním můstkem či implantátem (případně i fixním můstkem) spadá celá terapie do kategorie náročné interdisciplinární spolupráce, na které se účastní ortodontista, implantolog, protetik a zubní technik. Každý z nich má specifické úkoly a jejich nedostatečné splnění vede k nedokonalému výsledku léčby a znehodnotí práci celého týmu. Úkolem ortodontisty je otevřít ideální mezeru na náhradu laterálního řezáku, kterou však musí konzultovat jak s chirurgem (implantologem), tak s protetikem. Záleží především na rozměrech implantátu, který bude použit (31). Minimální mezera mezi implantátem a vedlejším zubem by měla být 1,5 mm. Dále velikost mezery závisí na proporcionalitě zubů ve frontálním segmentu maxily (golden proportion) (32). Ideální poměr středního řezáků k laterálnímu řezáku je 100 % k 68 %, neboli šířka laterálního řezáku odpovídá dvěma třetinám šířky středního řezáku (33). Dalším úkolem ortodontisty je napřímit kořeny horních středních řezáků nebo je umístit mírně divergentně (obr. 22). Ortodontista by se měl vyvarovat intruze středních řezáků, neboť recidiva tohoto posunu by vedla k supraokluzi středních řezáků a tím k disproporci mezi incizálními hranami laterálních řezáků a středních řezáků. Ortodontista musí následně zajistit retenci a stabilitu výsledku ortodontické terapie pomocí fixních retainerů a fóliového mezerníku (34).
Otázkou je načasování ortodontické terapie vzhledem k následnému definitivnímu protetickému řešení. Jestliže pacient či rodiče chtějí řešit situaci co nejdříve, pak je mezera v místě ageneze nahrazena nejčastěji adhezivním můstkem, a to z důvodu pokračujícího růstu jedince (22). Definitivní řešení nitrokostním implantátem, které je bráno jako ideální varianta, je možné realizovat až po skončení růstu (35). Nicméně z vědeckých studií je známo, že kost vytvořená ortodontickým pohybem zubu, v tomto případě distálním posunem špičáku, je v prostoru a času stabilní. Nováčková et al. zjistili v průběhu 5 let atrofii šířky alveolárního výběžku pouze v rozsahu 5 % šířky kostní masy (36). Proto není nutné mít obavy ze ztráty kostního podkladu pro budoucí implantaci. Naopak předčasné zavedení implantátu v době růstu vede k jeho „zanořování“. To je způsobeno pokračujícím růstem alveolárního výběžku vertikálně spolu s okolními zuby, oproti neměnné pozici oseointegrovaného implantátu (35, 37).
Úkolem implantologa je, na základě předešlého funkčně-estetického protetického plánu, zavést implantáty dle platných implantologických pravidel.
Poslední otázkou, která by měla být u prezentované pacientky diskutována, je vznik rozsáhlejších resorpcí kořene na dolních prvních molárech a premolárech a především na horních špičácích a středních řezácích. Na vstupním panoramatickém snímku lze pozorovat kratší délku všech kořenů, která se na kontrolním snímku, zhotoveném po 1 roce ortodontické terapie, nijak výrazně nemění. Po dalších 6 měsících však je resorpce již markantní, a to v rozsahu 2 – 4 mm s typickým zešikmením kořenů na zubech 11, 21. Zvláštní nález se nachází na meziální stěně zubu 11, kde jako by byl oddělen celý sekvestr části kořene, který se později kompletně resorbuje. Resorpce apexu kořene takového rozsahu je typická pro pacienty s individuální predispozicí ke vzniku resorpcí kořene (38). V jistém smyslu na ni mohou poukazovat krátké kořeny zubů na vstupním OPG. V takovém případě se doporučuje po 1 roce aktivní ortodontické terapie zhotovit OPG snímek, který však u pacientky žádné další dramatické zkrácení kořenů neprokázal.
Závěr
Prezentovaná kazuistika demonstruje, jak je korekce zdánlivě prosté ortodontické anomálie složitá svým léčebným protokolem, a je typickým příkladem náročné interdisciplinární spolupráce. Každý ze specialistů (ortodontista, implantolog, resp. dentoalveolární chirurg, a protetik) má své specifické úkoly, které musí být precizně splněny. Selhání kterékoli z etap terapie pak vede k neúspěchu, který není možno korigovat v následujícím léčebném kroku. Interdisciplinární spolupráce v případě ageneze horního laterálního řezáku je vzhledem k lokalizaci (linie úsměvu frontálního segmentu maxily) jednou z nejsložitějších oblastí estetické stomatologie, kde záleží na každém detailu a přesné práci jednotlivých specialistů.
Fotografie jsou publikovány se souhlasem pacientky.
Obrazová dokumentace
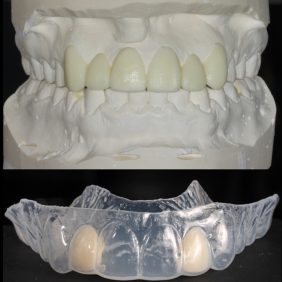
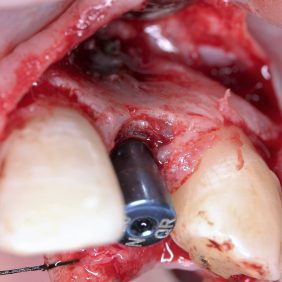
Literatura
1. Gibson ACL. Concomitant hypo-hyperdontia. Brit J Orthodont, 1975, 5: 101 – 105.
2. Rolling S. Hypodontia of permanent teeth in Danish schoolchildren. Scand J Dent Res, 1980, 88(5): 365 – 369.
3. Mattheeuws N, Dermaut L, Martens G. The prevalence of agenetic permanent teeth in Caucasian population during the 20 th century. A meta-analysis. (Abstract). Sborník abstrakt 78. Kongres EOS, Sorrento, 2002.
4. Graber IW. Congenital absence of teeth: a review with emphasis on inheritance patterns. J Amer Dent Assoc, 1978, 96(2): 266 – 275.
5. Dermaut LR, Goffers KR, De Smit AA. Prevalence of tooth agenesis correlated with jaw relationship and dental crowding. Amer J Orthod Dentofacial Orthop, 1986, 90(3): 204 – 210.
6. Suarez BK, Specne MA. The genetics of hypodontia. J Dent Res, 1974, 53(4): 781 – 785.
7. Sottner L, Racek J. Genetika pro stomatology. Státní pedagogické nakladatelství, Praha, 1977.
8. Nik-Hussein NN. Hypodontia in the permanent dentition: a study of its prevalence in Malaysian children (Abstract). Aust Orthod J, 1989, 11(2): 93.
9. Spear F, Mathews D, Kokich VG. Interdisciplinary management of single-tooth implants. Seminars in Orthodontics, 1997, 3(1): 45 – 72.
10. Sottner L, Racek J, Švábova M, Sládková M. Nové poznatky v etiologii hypodoncie. I. část. Čes Stomat, 1996, 96(1): 4 – 8.
11. Sottner L, Racek J, Švábová M, Sládková M. Nové poznatky v etiologii hypodoncie. II. část. Čes Stomat, 1996, 96(2): 50 – 59.
12. Vastardis H. The genetics of human tooth agenesis: New discoveries of understanding dental anomalies. Amer J Orthodont Dentofacial Orthop, 2000, 117(6): 650 – 656.
13. Svinhufvud E, Myllärniemi S, Norio R. Dominant inheritance of tooth malpositions and their association to hypodontia. Clin Genet, 1988, 34(6): 373 – 381.
14. Kjaer I, Kocsis G, Nodal M, Christensen LR. Aetiological aspects of mandibular tooth agenesis-focusin on the role of nerve, oral mucosa, and supporting tissues. Eur J Orthodont, 1994, 16(5): 371 – 375.
15. Rozkovcová E, Marková M, Dolejší J. Srovnání výskytu ageneze třetích molárů u různých populací současnosti i minulosti. Čes Stomat, 1989, 98(5): 194 – 201.
16. Carlson H. Suggested treatment for missing lateral incisor cases. Angle Orthodont, 1952, 22: 205 – 216.
17. Tuverson DL. Orthodontic treatment using canines in place of missing maxillary lateral incisors. Amer J Orthodont Dentofacial Orthop, 1970, 58(2): 109 – 127.
18. Senty EL. The maxillary cuspid and missing lateral incisors: esthetics and occlusion. Angle Orthodont, 1976, 46(4): 365 – 371.
19. McNeill RW, Joondeph DR. Congenitally absent maxillary lateral incisors: treatment-planning considerations. Angle Orthodont, 1973, 43(1): 24 – 29.
20. Kokich VO Jr. Congenitally missing teeth: orthodontic management in the adolescent patient. Am J Orthod Dentofacial Orthop, 2002, 121(6): 594 – 595.
21. Kokich VG. Maxillary lateral incisor implants: planning with the aid of orthodontics. J Oral Maxillofac Surg, 2004, 62(9 Suppl 2): 48 – 56.
22. Marek I, Nováčková S. Ageneze laterálních řezáků. Část 1. Diagnostika a estetické aspekty mezializace špičáku. Ortodoncie, 2007, 16(2): 33 – 46.
23. Zachrisson BU, Mjor IA. Remodeling of teeth by grinding. Amer J Orthodont, 1975, 68(5): 545 – 553.
24. Coachman C, Van Dooren E, Gürel G, Landsberg CJ, Calamita MA, Bichacho N. Smile design: From digital treatment planning to clinical reality. In: Cohen M (ed). Interdisciplinary Treatment Planning. Vol 2: Comprehensive Case Studies. Quintessence, Chicago, 2012, 119–174.
25. Kois J. Altering gingival levels: The restorative connection. 1. Biologic variables. J Esthet Dent, 1994, 6(1): 3 – 9.
26. Buser D, Martin W, Belser UC. Optimizing esthetics for implant restorations in the anterior maxilla: anatomic and surgical considerations. Int J Oral Maxillofac Implants, 2004, 19: 43 – 61.
27. Kokich VG. Maxillary lateral incisor implants: planning with the aid of orthodontics. J Oral Maxillofac Surg, 2004, 62(9 Suppl 2): 48 – 56.
28. Fickl S, Zuhr O, Wachtel H, Bolz W, Huerzeler M. Tissue alterations after tooth extraction with and without surgical trauma: A volumetric strudy in the beagle dog. J Clin Periodontol, 2008, 32: 356 – 363.
29. De Avila ED. Multidisciplinary approach for the aesthetic treatment of maxillary lateral incisors agenesis: thinking about implants? Oral Surg Oral Med Oral Pathol Oral Radiol, 2012, 114(5): 22 – 28.
30. Park DJ, Yang JH, Lee JB, Kim SH, Han JS. Esthetic improvement in the patient with one missing maxillary central incisor restored with porcelain laminate veneers. J Adv Prosthodont, 2010, 2(3): 77 – 80.
31. Kinzer GA, Kokich VO. Managing congenitally missing lateral incisors, Part III: Single- tooth implants. J Esthet Restor Dent, 2005, 17(4): 202 – 210.
32. Lombardi RE. The principles of visual perception and their clinical application to denture esthetics. J Prosthet Dent, 1973, 29(4): 358 – 382.
33. Kokich VG. Anterior dental esthetics: An orthodontic perspective III. Mediolateral relationships. J Esthet Dent, 1993, 5(5): 200 – 207.
34. Marek I, Nováčková S, Starosta M. Ageneze laterálních řezáků. Část 2. Ortodontické a implantologické aspekty řešení ageneze implantátem. Ortodoncie, 2007, 16(3): 36 – 53.
35. Thilander B, Odman J, Grondahl K, et al. Osseointegrated implants in adolescents. An alternative in replacing missing teeth? Eur J Orthodont, 1994, 16(2): 84 – 95.
36. Nováčková S, Marek I, Kamínek M. Orthodontic tooth movement: bone formation and its stability over time. Am J Orthod Dentofacial Orthop, 2011, 139(1): 37 – 43.
37. Thilander B, Odman J, Lekholm U. Orthodontic aspects of the use of oral implants in adolescents: a 10 years follow-up study. Eur J Orthodont, 2001, 23(6): 715 – 731.
38. Marek I, Kučera J. Resorpce apexu kořene při ortodontické terapii – systematický přehled. LKS, 2014, 24(11): 226 – 23.
13. 3. 2017
Print: LKS. 2017; 27(3): 52 – 61
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma:
Soubory ke stažení: