Jak úspěšně napravit neúspěch / Test 27
Protetické ošetření onkologického pacienta
Test 27
Na Stomatologickou kliniku LF UK a FN v Hradci Králové byl odeslán pacient z otorinolaryngologické ambulance pro podezření na osteoradionekrózu dolní čelisti vpravo.
Pacient popisoval asi tři dny progredující zduření v oblasti hrany dolní čelisti vpravo. Bolesti zubů neudával. Při extraorálním vyšetření bylo patrné zduření perimandibulárně vpravo velikosti cca 4 cm, měkké konzistence, palpačně bolestivé, bez zarudnutí kožního krytu a fluktuace. Dále byly hmatné submandibulární lymfatické uzliny vpravo. Tělesná teplota byla 35,6 °C (měřeno v axile).
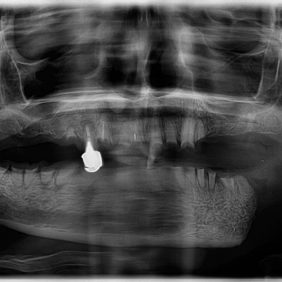
Při intraorálním vyšetření bylo patrné vyklenutí ve fornixu vestibula dolní čelisti v oblasti zubů 43 – 44, které bylo rovněž palpačně bolestivé. Přítomné zuby byly destruovány kazem, včetně zubů 43 a 44, a byly poklepově bolestivé. Ze zobrazovacích vyšetření byl zhotoven ortopantomogram (obr. 1), na němž byly patrné mnohočetné radixy a porušená kontinuita dolní čelisti v rozsahu zubu 35 a levého úhlu mandibuly.
Anamnesticky pacient udával, že mu před třemi lety byl diagnostikován karcinom orofaryngu (pT3N0M0), pro který byla provedena parciální glosektomie a adjuvantní radioterapie. Dále pro rozvoj zánětlivé komplikace v oblasti osteotomie dolní čelisti byla provedena resekce mandibuly v rozsahu těla v úrovni zubu 35 po úhel čelisti vlevo. Z celkových chorob se pacient dále léčil s bronchiálním astmatem a ischemickou chorobou dolních končetin. Užíval inhalační kortikosteroidy, cilostazol a kyselinu acetylsalicylovou.
Otázky:
1. Jedná se opravdu o projev osteoradionekrózy, nebo může být příčina zánětu jiná?
2. Jaká jsou opatření při extrakcích zubů u pacientů s anamnézou radioterapie v oblasti hlavy a krku?
3. Jaká by měla být příprava pacienta před radioterapií?
4. Jaký je vliv resekce dolní čelisti na mechaniku stomatognátního systému a stabilitu snímatelných náhrad?
5. Jaké jsou možnosti protetické sanace chrupu pacienta?
Test 27 – řešení
Ad 1: V diferenciální diagnostice kolemčelistních zánětů je nutné primárně pomýšlet na periostitidu alveolárního výběžku dolní čelisti, jelikož v místě manifestace zánětu jsou přítomny nevitální zuby 43 a 44, respektive jejich radixy. Při osteoradionekróze bývá přítomna obnažená nekrotická kost do dutiny ústní a zobrazovací metody by mohly odhalit osteolýzu, demarkaci nekrotické kosti či přítomnost sekvestrů. Vzhledem k absenci těchto příznaků jsme stanovili pracovní diagnózu periostitida alveolárního výběžku dolní čelisti a za příčinu označili radixy zubů 43 a 44.
Ad 2: Při extrakcích zubů u pacientů s anamnézou radioterapie v oblasti hlavy a krku se doporučuje profylaktické podávání antibiotik 2 dny před výkonem. V rámci extrakce je pak vhodné používat lokální anestetika bez vasokonstrikčních přísad [1], dále je nutné provést egalizaci tenkých a ostrých výběžků alveolární kosti a provést těsnou suturu extrakční rány. Antibiotika je vhodné podávat do doby zhojení extrakčních ran.
Pacientovi byly nejprve extrahovány radixy zubů 43 a 44, které se jevily jako nejpravděpodobnější příčina obtíží. Dále pak byly provedeny extrakce zbývajících zubů v dutině ústní. Veškeré extrakce zubů byly provedeny v antibiotické profylaxi (amoxicilin potencovaný kyselinou klavulanovou v denní dávce 3 x 625 + 125 mg po 8 hodinách) do doby zhojení extrakčních ran (2 týdny). Současně byla provedena egalizace alveolárního výběžku a těsná sutura vstřebatelným šicím materiálem.
Ad 3: Obávanou komplikací radioterapie v orofaciální oblasti je osteoradionekróza. V kostní tkáni dochází k výraznému snížení krevního zásobení na podkladě poškození intimy cév. To vede k ischemii kostní tkáně včetně porušené schopnosti remodelace a možnosti krevních elementů zajistit adekvátní imunitní odpověď [2]. Typickým spouštěčem osteoradionekrózy bývá extrakce zubu, kdy nedojde ke spontánnímu zhojení extrakční rány a postupně dochází k obnažení nekrotické kosti do dutiny ústní. Ke vzniku osteoradionekrózy může dojít i jakýmkoli jiným traumatem včetně dekubitu způsobeného nevyhovující snímatelnou náhradou [2].
Před zahájením radioterapie v oblasti hlavy a krku je proto nutné provést kompletní sanaci chrupu. Jejím cílem je minimalizovat nutnost extrakcí zubů v prvních třech letech po radioterapii, kdy je nejvyšší riziko vzniku ostoeradionekrózy. K extrakci jsou indikovány veškeré zuby se špatnou dlouhodobou prognózou, tzn. zuby destruované kazem, rozsáhlými a nevyhovujícími výplněmi či nevyhovujícím protetickým ošetřením [3, 4], zuby s hloubkou parodontálních chobotů nad 5–6 mm, viklavostí II. či III. stupně, či mezikořenovými defekty II. či III. stupně [2, 3], nevitální zuby s nevyhovujícím endodontickým ošetřením či periapikálním projasněním [2, 4].
Nezbytná je motivace pacienta k řádné dentální hygieně včetně její praktické výuky v ústech pacienta, odstranění zubního kamene, subgingivální ošetření u ponechaných zubů a sanace kariézních lézí [2]. K prevenci vzniku zubního kazu jsou doporučovány lokální fluoridové preparáty [4].
Popisovaný případ je velmi kontroverzní. Nejvýraznějším pochybením ORL pracoviště, kde byl pacient pro karcinom léčen, bylo provedení radioterapie bez předchozího vyšetření a ošetření u zubního lékaře. U pacientů, u nichž je takovéto ošetření plánováno, je potřeba brát v úvahu množství faktorů a spíše volit radikálnější postup během plánování stomatologické péče.
U pacientů po radioterapii hlavy a krku dochází k hyposialii z důvodu poškození parenchymu slinných žláz a velmi často také ke zhoršení orální hygieny z důvodu postiradiační mukositidy. Zuby tak velmi rychle podléhají kariéznímu procesu, a to i v netypických lokalizacích. Extrakce těchto zubů s sebou nese značné riziko rozvoje osteoradionekrózy. Proto jsou po radioterapii preferovány konzervativní přístupy konzervační, endodontické, protetické i parodontologické, jejichž cílem je případnou extrakci maximálně oddálit.
Ad 4: Porušení kontinuity dolní čelisti v důsledku její resekce s sebou nese velmi vážné důsledky. Dochází k redukci protézního lože (absence části alveolárního výběžku, vymizení přechodové řasy ústní předsíně...) [5] a vede i k výraznému estetickému deficitu. Ten vzniká kvůli ztrátě kontur dolní obličejové etáže (úhel, hrana dolní čelisti, brada) a deviace dolní čelisti. Resekovaná mandibula uchyluje na operovanou stranu a zároveň směrem dorsálním v důsledku tahu jizvy operační rány a tahu žvýkacích svalů. S výraznější deviací je též spojena velká ztráta měkkých tkání. Následky resekce nejsou jen estetickým hendikepem. Kvůli posunu ponechaného segmentu mandibuly si přestává odpovídat průběh hřebenových linií horní a dolní čelisti, což může způsobit nestabilitu snímatelných zubních náhrad, zejména dolní.
Cílem moderních protokolů je rekonstrukce měkkých i tvrdých tkání během samotného resekčního výkonu. K rekonstrukci čelistí se využívají kostní štěpy odebrané ze žebra, lopaty kosti kyčelní či lýtkové kosti, které mohou obsahovat již vhojené implantáty. Celá rekonstrukce je nejprve naplánována pomocí CT, zhotovení modelů lebky pomocí 3D tisku a jsou zhotoveny šablony určující velikost štěpu a pozici implantátů. V první fázi jsou zavedeny implantáty do budoucího štepu a nechají se vhojit. Při druhém operačním výkonu je štěp odebrán a je rekonstruován defekt čelisti (horní či dolní). Na štěp bývá nasazena i náhrada (obvykle hybridní), která okluzním kontaktem s antagonální čelistí určuje přesnou pozici štěpu. Výhodou štěpu z fibuly je možnost získání nejen kostního štepu, ale i laloku měkkých tkání na jedné cévní stopce [6]. Chybějící část čelisti je též možno vytvořit z xenogenního materiálu, např. titanu. Výše popisované postupy je nicméně možné uplatnit hlavně při resekčních výkonech u pacientů, u nichž ještě neproběhla radioterapie.
Je také možné pokusit se zmírnit deviaci dolní čelisti. Toho lze dosáhnout kombinací rehabilitačních cviků a zhotovením bukálních valů (angl. guidance flanges), jež jsou součástí jedné či obou náhrad a vzájemným kontaktem s antagonálními zuby zamezují uchylování dolní čelisti [7]. V našem případě by však byla výrazná změna neuromuskulární aktivity žvýkacích svalů. Vzhledem k dlouhé době od operačního výkonu a radioterapie do ošetření na našem pracovišti nemůžeme počítat ani se zmírněním tahu jizvy v místě resekce tumoru. U bezzubého pacienta by však bukální valy nejspíše způsobovaly dislokaci celkových náhrad. Ideální je zhotovení dlahy ihned po resekčním výkonu, která udržuje dolní čelist ve své fyziologické poloze. Ta spolu s časnou a intenzivní rehabilitací může zamezit vzniku jizevnaté kontraktury v operační ráně a uchovat neuromuskulární aktivitu žvýkacích svalů [7].
Ad 5: Možnosti rekonstrukce chrupu bezzubých pacientů jsou tři: a) celkové snímatelné náhrady, b) hybridní náhrady, kde je retence náhrady zajištěna pomocí implantátů, c) fixní či podmíněně snímatelné náhrady nesené implantáty.
Nejkomfortnějším řešením pro pacienta je zavedení dentálních implantátů a následné zhotovení podmíněně snímatelné suprakonstrukce, popřípadě hybridní náhrady. Zavedení dentálních implantátů do ozářené čelisti je stále do jisté míry kontroverzní téma. Studie však ukazují, že ozářená kostní tkáň si zachovává schopnost oseointegrace [8, 9]. Úspěšnost dentálních implantátů zavedených do ozářených čelistí zůstává vysoká [8, 10]. Prognózu dentálních implantátů zlepšuje nižší dávka záření [8], dávky do 50 – 65 Gy ovlivňují oseointegraci jen minimálně [8]. Úspěšnost ošetření též zvyšuje delší interval mezi radioterapií a zavedením implantátů (1 až 2 roky) [8, 10]. Někteří autoři doporučují zavedení implantátů již v rámci resekčního výkonu, respektive před zahájením radioterapie. Zde sice oseointegrace není ovlivněna radioterapií a průběh výkonu není komplikován postiradiační kontrakturou čelistí, ale existuje zde vyšší riziko nevhodné pozice fixtur. Může být také zhoršena diagnostika a léčba recidivy nádorového onemocnění [8, 9].
Tuto možnost však pacient pro výše uvedená rizika, časovou a finanční náročnost odmítl. Proto jsme se rozhodli zhotovit celkové snímatelné náhrady.
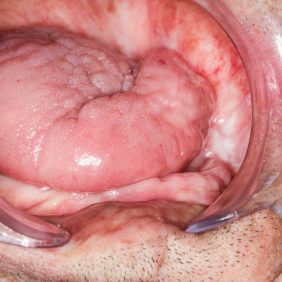
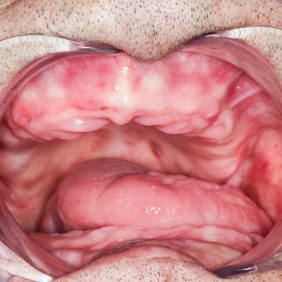
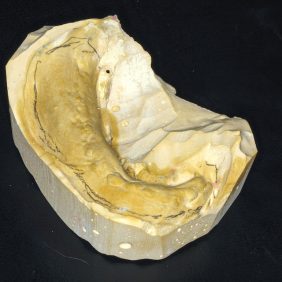
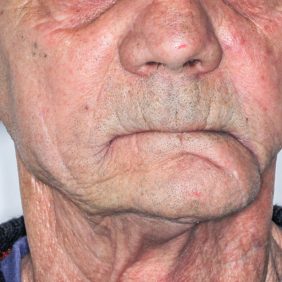
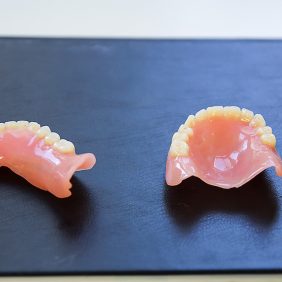
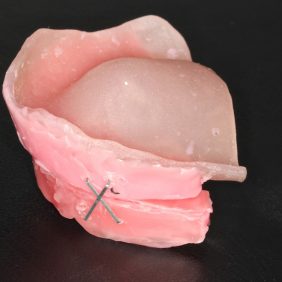
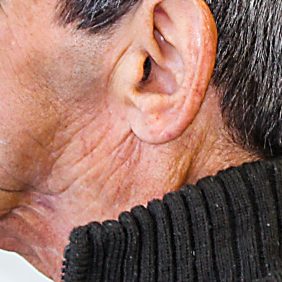
Situace v ústech byla pro zhotovení celkové snímatelné náhrady krajně nepříznivá (obr. 2) a (obr. 3). V důsledku resekce mandibuly bylo redukované protézní lože dolní čelisti, jak je vidět na sádrovém modelu (obr. 4), docházelo k deviaci ponechaného segmentu dolní čelisti, což bylo patrné i při extraorálním vyšetření (obr. 5). Špatnou retenci dolní snímatelné náhrady bylo možné očekávat i v důsledku nedostatečné výšky alveolárního výběžku a postiradiační hyposialie. K nestabilitě protézy mohl též přispívat pahýl jazyka v důsledku omezené pohyblivosti po resekčním výkonu. Manipulaci v ústech ztěžovalo též omezené otevírání úst na cca 25 mm.
Nejprve byly zhotoveny situační otisky alginátovou otiskovací hmotou v konfekční lžíci. V dolní čelisti byla použita individuálně upravená konfekční plastová lžíce, která lépe odpovídala rozsahu protézního lože (obr. 6). Následovaly otisky v individuálních otiskovacích lžících, nejprve byly zhotoveny stoppery (Iso functional, GC Europe), poté byla provedena funkční modelace okrajů (Dentiplast, Spofadental) a následně vlastní pasivní myodynamický otisk pomocí zinkoxideugenolové otiskovací hmoty (Repin, Spofadental).
Nejobtížnějším krokem celého ošetření byla rekonstrukce mezičelistních vztahů. Rozhodli jsme se akceptovat deviovanou polohu dolní čelisti, neboť od resekce dolní čelisti uběhla doba téměř 3 let, a také kvůli omezené spolupráci pacienta. Následkem deviace dolní čelisti byl neodpovídající průběh hřebenových linií v horní a dolní čelisti – nejvýraznější rozdíl činil přibližně 20 mm. Abychom zachovali okluzní kontakty mezi antagonálními zuby, bylo je nutné v dolní čelisti výrazně předsadit před hřebenovou linii v rozsahu zubů 44–33 (obr. 7) a zároveň jsme byli nuceni sklopit horní frontální úsek orálně (obr. 8). To mělo za následek páčení dolní snímatelné náhrady a určitou nestabilitu, i přesto jsme se po zkoušce voskových modelů náhrad rozhodli náhrady v tomto provedení zhotovit. Další možností by bylo zhotovení pryskyřičné nákusné plochy v horní snímatelné náhradě v místě průběhu hřebenové linie v dolní čelisti. Tím bychom eliminovali páčivé síly, ale omezili bychom výrazně prostor pro jazyk pacienta.
I přes akceptování deviace defektní čelisti došlo ke zlepšení vzhledu obličeje (obr. 9), zejména díky rekonstrukci výšky skusu, a tak deviace dolní čelisti v této situaci nebyla příliš nápadná. Nejvýraznější estetický defekt byl patrný v oblasti levé tváře, kde chyběla část těla a úhlu dolní čelisti (obr. 10). Zároveň perzistovala výrazná mentolabiální rýha, která zůstávala macerována slinou, což zvyšovalo riziko vzniku angulární cheilitidy. Obtíže s fonací pozorovány nebyly.
Nevyhovující zůstala nedostatečná stabilita dolní celkové náhrady, která byla v důsledku předsazení pryskyřičných zubů před hřebenovou linii při žvýkání páčena a dislokována. Pacient však byl s protézami spokojen, jejich přínos viděl zejména ve zlepšení vzhledu obličeje. I nadále přetrvávaly obtíže spojené s příjmem potravy, jež spočívaly zejména v nestabilitě dolní snímatelné náhrady, kterou při jídle pacient odkládal. Pacient byl poučen o možnosti rekonstrukce dolní čelisti pomocí štěpu, ale o další operační výkon neměl zájem a sám považoval stav za vyhovující.
Vzhledem k riziku vzniku osteoradionekrózy v důsledku dekubitu způsobeného snímatelnou náhradou bylo zvažováno podložení náhrad rezilientním materiálem. Tyto materiály se zdají být vhodné z důvodu snížení rizika vzniku otlaků sliznice protézního lože, jež mohou být spouštěcím faktorem vzniku osteoradionekrózy [2]. Nevýhodou těchto materiálů je jejich porozita a problematické se jeví také jejich spojení s akrylátovou pryskyřičnou bází. Obojí může vést k nadměrné mikrobiální kolonizaci náhrad zejména kvasinkami [11, 12], jež v kombinaci s postiradiační xerostomií mohou vést k rozvoji tzv. protetické stomatitidy. Z tohoto důvodu je některými autory doporučována namísto rezilientní báze náhrady báze rigidní, přičemž je nutné precizní uvolnění slizničních řas, odstranění předčasných kontaktů a kontrola artikulace [11, 13, 14]. Neméně důležité je řádné poučení pacienta. Pokud dojde k otlakům či jinému poškození sliznice protézního lože náhradami, je nutné přestat náhradu nosit do zhojení defektu a případně ji adekvátně upravit, obvykle zábrusem [2, 3].
Nejednotný názor též panuje mezi doporučenou dobou mezi radioterapií a zhotovením snímatelných protéz. Nejčastěji doporučovaný odstup činí 6 – 12 měsíců mezi extrakcemi či radioterapií a zhotovením snímatelných náhrad. To umožní náležité hojení tkání a remodelaci alveolárního výběžku [3, 4]. Toto vyvrací Gerngross [4, 11, 15], neboť pacienti, kterým byla zhotovena snímatelná náhrada v intervalu menším 6 měsíců od ukončení radioterapie, měli stejný počet komplikací jako ti, kteří náhradu obdrželi v intervalu 6 – 12 měsíců po jejím ukončení [15].
Summary
How to retrieve failure succesfully
Test 27 Prosthodontic treatment of the oncologic pacient
Treatment of the tumors in orofacial area ussualy requires extensive resectional surgical interventions. The prosthodontic rehabilitation of these pacients is complicated. The case report describes the fabrication of the complete removable dentures in pacient with the carcinoma of the oropharyng.
Key words: carcinoma, complete denture, osteoradionecrosis, segmental mandibulektomy
Obrazová dokumentace
Literatura
1. Houba R, Zemen J, Bartáková V. Rukověť zubního lékaře: pacient se zdravotním rizikem. Praha: Havlíček Brain Team; 2012.
2. Chrcanovic B, Reher P, Sousa A, Harris M. Osteoradionecrosis of the jaws – a current overview – Part 2: dental management and therapeutic options for treatment. Oral Maxillofac Surg. 2010; 14(2): 81 – 95. doi: 10.1007/s10006-010-0205-1
3. Hakimeh A, Soghra Y, Fathollah B, Mehrdad GT, Khatereh K. Oral complications of the oromaxillofacial area radiotherapy. Asian Pac J Cancer Prev. 2017; 18(3): 721 – 725.
4. Pazdera J. Základy ústní a čelistní chirurgie. 3. vydání. Olomouc: Univerzita Palackého v Olomouci; 2013.
5. Mou SH, Chai T, Shiau YY, Wang JS. Fabrication of conventional complete dentures for a left segmental mandibulectomy patient: A clinical report. J Prosthet Dent. 2001; 86(6): 582 – 585.
6. Jaquiéry C, Rohner D, Kunz C, Bucher P, Peters F, Schenk RK, Hammer B. Reconstruction of maxillary and mandibular defects using prefabricated microvascular fibular grafts and osseointegrated dental implants – a prospective study. Clin Oral Implant Res. 2004; 15(5): 598 – 606. doi: 10.1111/j.1600-0501.2004.01065.x
7. Şahin N, Hekimoğlu C, Aslan Y. The fabrication of cast metal guidance flange prostheses for a patient with segmental mandibulectomy: A clinical report. J Prosthet Dent. 2005; 93(3): 217 – 220.
8. Wu Y, Huang W, Zhang Z, Zhang Z, Zou D. Long-term success of dental implant-supported dentures in postirradiated patients treated for neoplasms of the maxillofacial skeleton: a retrospective study. Clin Oral Investig. 2016; 20(9): 2457 – 2465.
9. Pompa G, Saccucci M, Di Carlo G, Brauner E, Valentini V, Di Carlo S, Gentile T, Guarino G, Polimeni A. Survival of dental implants in patients with oral cancer treated by surgery and radiotherapy: a retrospective study. BMC Oral Health. 2015; 15(5). doi: 10.1186/1472-6831-15-5.
10. Šimůnek A, et al. Dentální implantologie. 3. vydání. Hradec Králové: Artilis; 2017, 124–129.
11. Goyal S, Kansal G. Complete dentures in cancer patients undergoing radiotherapy treatment. Int Dent Med J Adv Res. 2015; 1(1): 1 – 3.
12. Hahnel S, Rosentritt M, Bürgers R, Handel G, Lang R. Candida albicans biofilm formation on soft denture liners and efficacy of cleaning protocols. Gerodontology. 2012; 29(2): e383 – e391. doi: 10.1111/j.1741-2358.2011.00485.x
13. Hupp JR, Ellis E, Tucker MR. Contemporary oral and maxillofacial surgery. 6th ed. St. Louis, Mo: Elsevier; 2014, 363 – 381.
14. Shweta P, Meenakshy H, Gautam S, Ramesh C. Prosthodontic rehabilitation and management of irradiated edentulous patients – a review. J Appl Dent Med Sci. 2016; 2(1): 190 – 198.
15. Gerngross PJ, Martin CD, Ball JD, Engelmeier RL, Gilbert HD, Powers JM, Narendran S, Chambers MS. Period between completion of radiation therapy and prosthetic rehabilitation in edentulous patients: a retrospective study. J Prosthodont. 2005; 14(2): 110 – 121. doi: 10.1111/j.1532-849X.2005.00014.x
23. 6. 2019
Print: LKS. 2019; 29(6): 135 – 139
Autor:
Fotografie
- Ondřej Heneberk
Rubrika:
Téma: