Keratocystický odontogenní tumor
Kazuistika
Souhrn: Keratocystický odontogenní tumor (KCOT) představuje benigní lézi postihující čelistní kosti. Vyskytuje se jako sporadický tumor nebo v rámci Nevoid Basal Cell Carcinoma syndrome (NBCCS) známého také jako Gorlinův-Goltzův syndrom. Často bývá dlouho neodhalený a může dosáhnout značné velikosti. Cílem sdělení je upozornit na příznaky a léčbu, neboť stomatologové mohou být prvními lékaři diagnostikujícími toto onemocnění, které při syndromové variantě vyžaduje multioborovou léčbu. Kazuistiky prezentují pacienta se sporadickým kerartocystickým odontogenním tumorem a pacienta s vícečetným postižením čelistí při Gorlinově-Gol t-zově syndromu.
Klíčová slova: keratocysta, keratocystický odontogenní tumor, Gorlinův-Goltzův syndrom, syndrom mnohočetných bazaliomů
Keratocystic Odontogenic Tumor
Case report
Summary: Keratocystic odontogenic tumor (KCOT) represents a benign lesion affecting jawbones. KCOTs stay usually long latent and can reach extensive size. KCOTs occur in sporadic or syndromic form as component of Nevoid Basal Cell Carcinoma Syndrome (NBCCS). The goal of this article is to point out the main symptoms and ways of treatment, because dentists could be the first specialists who diagnose this disease, which in syndromic form warrants multidisciplinary treatment. Case reports show patient with non-syndromic KCOT and multiple keratocystic odontogenic tumors of the jaws of the patient with Gorlin-Goltz syndrome.
Key words: keratocyst, keratocystic odontogenic tumor, Gorlin-Goltz syndrome, nevoid basal cell carcinoma syndrom
Úvod
Keratocystický odontogenní tumor (dříve odontogenní keratocysta) představuje benigní kostní lézi s často lokálně agresivním chováním. Dle různých studií recidivuje po chirurgickém odstranění ve 2 – 60 % (1, 20). Poprvé byla odontogenní keratocysta popsána v roce 1956 Philipsenem (2). Vzhledem k výše zmíněnému biologickému chování změnila v roce 2005 Světová zdravotnická organizace – World Health Organization (WHO) název z odontogenní keratocysty na keratocystický odontogenní tumor (keratocystic odontogenic tumor – KCOT) (3).
Histologie
Keratocystický odontogenní tumor vzniká proliferací zbylých buněk zárodečné dentální lišty (1). Histologicky jde o cystické útvary s tenkou vazivovou stěnou a palisádovitě uspořádanou bazální epiteliální výstelkou o 5 – 10 vrstvách se známkami parakeratózy (4, 19). Dále bývá v mikroskopickém obraze patrná invaze bazálních buněk do okolní pojivové tkáně, kde vytváří satelitní mikrocysty (označované také jako dceřiné), jež se považují za možnou příčinu častých recidiv po prosté enukleaci tumoru (5, 19). Cystické léze obsahující epitel s ortokeratózou jsou vzácné a byly vyčleněny jako samostatná jednotka – ortokeratotická cysta. Klinicky je významné, že mají výrazně nižší tendenci k recidivám (6). Maligní transformace buněk keratocystického odontogenního tumoru je vzácná, ale ne zcela vyloučená (7, 20).
Klinická charakteristika
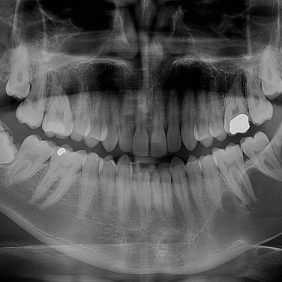
KCOT postihuje pacienty prakticky všech věkových skupin, s maximální prevalencí v druhé a třetí dekádě života a lehkou predominancí výskytu u mužů (1). Častěji bývá postižena dolní čelist a to asi v 60 – 80 % (6, 20). Charakteristická je expanze tumoru v anterio-posteriorním směru, proto často nedochází k vestibulárnímu nebo orálnímu vyklenutí čelisti a KCOT pak může dosahovat značné velikosti bez klinických projevů (obr. 1). Nezřídka je tak diagnostikován jako náhodný nález na OPG snímku, kde se jeví jako uni- nebo multilokulární projasnění, se zřetelnými, často zvlněnými okraji. RTG obraz není patognomický, a tak do diferenciálně diagnostické úvahy musíme zahrnout širokou škálu útvarů jako pseudocystu, folikulární cystu (20 – 40 % KCOT je asociováno s retinovanými zuby) (8), radikulární a reziduální cystu, ameloblastom, obrovskobuněčný granulom, fibrooseální léze atd. Ačkoliv k odlišení KCOT od odontogenních cyst může napomoci MRI (9), definitivní diagnózu lze stanovit jedině na základě histologického vyšetření.
Klinicky rozdělujeme KCOT na sporadické a syndromové. Sporadické se vyskytují většinou jako solitární útvar v dospělém věku s nižším výskytem recidiv po chirurgickém odstranění.
Syndromové KCOT jsou běžné v mladším (i dětském) věku, často je přítomno více ložisek a mají větší tendenci k pooperačním recidivám. Nejčastěji bývají asociovány s Nevoid Basal Cell Carcinoma Syndrome (NBCCS) známým také jako Gorlinův-Goltzův syndrom (GGS). GGS představuje autozomálně dominantní syndrom s vysokou penetrací a incidencí asi 1 : 57 000–25 6000 (10). Jeho příčinou je mutace genu lokalizovaného v oblasti dlouhého raménka chromozomu 9 označovaného jako PTCH (21).
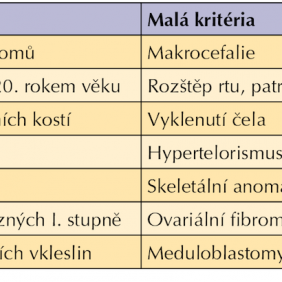
Vyskytuje se jak sporadicky (jako výsledek nové mutace), tak familiárně. Obě pohlaví jsou postižena rovnoměrně (11). Příznaky tohoto syndromu jsou velice variabilní a můžeme je rozdělit na tzv. velká a malá kritéria (tab. I). Onemocnění je prokázáno při klinické manifestaci alespoň dvou velkých nebo jednoho velkého a dvou malých kritérií (21).
Dalšími popisovanými projevy jsou kožní epidermální cysty, chalazia, komedony, dermální kalcinózy, strabismus, meningeomy, mužský hypogonadismus a mentální retardace (1, 21). Kromě GGS se vícečetné KCOT mohou vyskytovat i u syndromu oro-facio-digitálního (12), Noonanova (13), Ehlerova-Danlosova (14).
Léčba
Terapie KCOT je chirurgická, přestože ideální způsob ošetření zůstává stále předmětem diskuze. Konzervativní chirurgický postup představuje enukleace (exstirpace cysty), výhodou je jednorázovost ošetření. Vzhledem k tenkostěnnosti KCOT bývá někdy obtížné odstranit cystický vak v celku, zejména v ozubených oblastech, kde mezi kořeny mohou zůstat zbytky tkáně a ty být pak zdrojem recidivy. Měkké tkáně naléhající přímo na KCOT by měly být excidovány. Ke snížení rizika recidivy bývá některými autory doporučována aplikace Carnoyova roztoku (směs alkoholu, chloroformu a kys. octové) do dutiny po exstirpaci, který má za úkol zničit zbytky buněk tumoru a dceřiné cysty (8, 20). Vzhledem k toxickému působení chloroformu nepatří však tento postup mezi standardní léčebné metody.
V současnosti je často preferovaným způsobem ošetření, zejména u rozsáhlých KCOT, dekomprese a odložená enukleace, což podporují také výzkumy poukazující na změnu charakteru epiteliální výstelky po poklesu tlaku uvnitř tumoru, která se mění na nerohovějící vrstevnatý epitel větší tloušťky, odpovídající cystám radikulárním nebo folikulárním. Tato proměna je závislá na čase, proto doba mezi dekompresí a následnou enukleací by měla být alespoň 9 měsíců (10, 15). Předpokládaný prospěch je snížené riziko recidivy. Nevýhodou je časová náročnost a nutnost dobré spolupráce pacienta.
Pro lokální agresivitu a vysoké riziko recidivy navrhují někteří autoři radikální chirurgické odstranění parciální resekcí čelisti se zachováním nebo přerušením kontinuity a případné následné vyplnění defektu kostním štěpem. Většinou je však tato léčba považována za příliš radikální. Důležitější než resekce okolní kosti se jeví excise měkkých tkání, které při usurované kosti naléhají na cystický vak. Zde byly při histologickém vyšetření opakovaně nalezeny dceřiné mikrocysty, které se naopak nepodařilo prokázat v okolní kosti, což činí radikální výkony o to více kontroverzní (8, 16).
Ať již se zvolí jakýkoliv postup k odstranění KCOT, důležitá je dlouhodobá dispenzarizace pacienta. K většině recidiv dochází během prvních pěti let, jsou však popsány případy návratu onemocnění po mnohem delší době (17).
Vlastní pozorování
Kazuistika 1
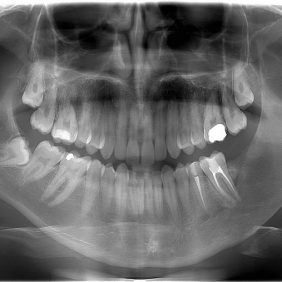
V březnu 2015 se na ambulanci naší kliniky dostavil mladý muž (ročník 1991) pro bolestivost a mírný otok dolní čelisti vlevo. Při klinickém vyšetření nejevila dolní čelist významnou asymetrii nebo vyklenutí. Pacient byl odeslán na OPG, které odhalilo rozsáhlé projasnění zasahující od zubu 34 přes levý úhel dolní čelisti až po incisuru mandibuly. Při hraně dolní čelisti se nacházel retinovaný zub 38. Do projasnění zasahovaly kořeny zubů 35, 36 a 37. U zubu 37 došlo k resorpci kosti téměř v celé délce kořene (obr. 1). Muž je anglické národnosti, přechodně pobývající v České republice, přeje si ošetření na našem pracovišti, pokud možno jednorázové. Pacientovi byl vydán termín k exstirpaci cystického útvaru v celkové anestezii za hospitalizace a žádanka k endodontickému ošetření zubů 35, 36.
Během operačního výkonu jsme extrahovali zub 37, exstirpovali cystický vak a po separaci vybavili retinovaný zub 38 bez makroskopického porušení nervus alveolaris inferior. Histologické vyšetření prokázalo keratocystický odontogenní tumor.
V pooperačním období vznikla dehiscence rány, pacient byl poučen o vyplachování dutiny vzniklé po odstranění KCOT. Při poslední kontrole, 7 měsíců po operaci, je pacient bez subjektivních obtíží, na kontrolním OPG je patrné dobré hojení defektu (obr. 2).
Kazuistika 2
V srpnu 2014 byl na naše pracoviště odeslán 22letý muž pro náhodně zjištěný cystický útvar na OPG v oblasti 43 až 33. Snímek dále odhaloval retinované zuby 18, 17 a 28 se susp. cystami a projasnění v oblasti levého úhlu a větve dolní čelisti. Klinicky byly na pacientovi patrné známky Gorlinova-Goltzova syndromu – hypertelorismus, palmární vklesliny, široký kořen nosu, prominující frontální tubery. V dokumentaci jsme nalezli záznam o hospitalizaci a operačním výkonu z roku 2003 na našem pracovišti, při kterém byl extrahován semiretinovaný zub 24 a odstraněna s ním související radikulární cysta a dále extrahována retinovaná 38 s cystickým vakem diagnostikovaným jako keratocysta. Již tehdy byla popsána přítomnost susp. cysty v pravém maxilárním sinu naplánovaná k chirurgickému odstranění v druhé době. K dalšímu výkonu ani následným kontrolám se však pacient nedostavil, nyní přichází po jedenácti letech.
Pacienta jsme odeslali na CT vyšetření a endodontické ošetření dolních frontálních zubů, objednali k exstirpaci útvaru v oblasti 43 až 33 v celkové anestezii a poučili o nutnosti následného odstranění zbylých cyst. Pacientovi bylo domluveno genetické vyšetření, na které však nepřišel.
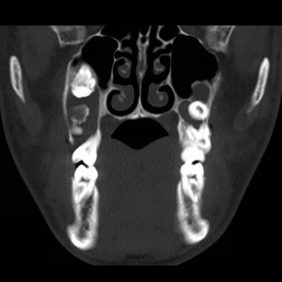
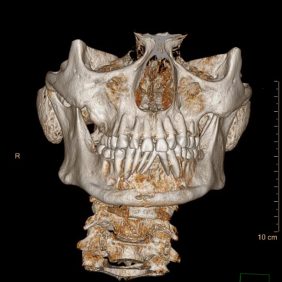
Během první operace jsme exstirpovali tenkostěnný cystický vak, který byl odeslán na histologické vyšetření s diagnostickým závěrem keratocystický odontogenní tumor. V pooperačním období vznikla drobná dehiscence v oblasti 31 a 32 v místě, kde jsme během výkonu vytnuli část měkkých tkání srostlých s cystickým vakem, ta se spontánně uzavřela. CT vyšetřením byla potvrzena přítomnost cyst v obou maxilárních sinech kolem retinovaných zubů 18, 17 a 28, dále v oblasti levého úhlu a větve dolní čelisti a drobná cysta kolem semiretinovaného zubu 48 (obr. 3), (obr. 4). Původně bylo plánováno odstranění zbylých útvarů během dvou operačních výkonů, pacient však opět porušil léčebný plán a nedostavil se k hospitalizaci, na kontrolu přišel s několikaměsíčním zpoždění. Vzhledem k přání pacienta a jeho špatné spolupráci jsme se rozhodli odstranit zbylé cystické útvary a extrahovat retinované zuby během jedné operace. Histologické vyšetření prokázalo keratocystický odontogenní tumor v oblasti levé větve dolní čelisti a levého maxilárního sinu, folikulární cystu v pravém maxilárním sinu a zánětlivě změněný perikoronární vak/folikulární cystu v oblasti 48. Během hospitalizace bylo provedeno konziliární kožní vyšetření bez nálezu bazocelulárního karcinomu. Hojení probíhalo bez dehiscence nebo jiných komplikací.
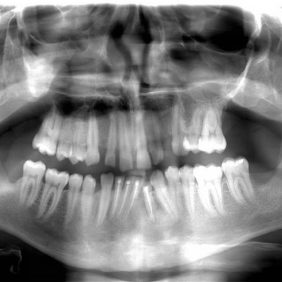
Na posledním OPG, které je zhotoveno 14 měsíců po prvním a dva měsíce po druhém operačním výkonu, je patrné zhojení nálezu ve frontální oblasti dolní čelisti, nález po ostatních odstraněných útvarech odpovídá krátké době po operaci (obr. 5).
Diskuze
Vzhledem k lokálně agresivnímu chování, tvorbě dceřiných cyst, častému recidivování a odhalení role mutace v genu PTCH při vzniku keratocyst došlo v roce 2005 k oprávněnému překlasifikování odontogenních keratocyst na keratocystické odontogenní tumory (10). Terapie je vždy chirurgická, spočívá v úplném odstranění cystického vaku, ačkoliv preferovaný postup jednotlivých pracovišť se může lišit. Na našem pracovišti častěji přistupujeme k jednorázovému odstranění pomocí exstirpace, jak je popsáno i ve výše uvedených kazuistikách. U velkých KCOT, výrazně oslabujících pevnost kosti a obtížně odstranitelných v celku (např. multilokulární zasahující do svalového nebo kloubního výběžku mandibuly) provádíme dvoufázové ošetření zahrnující dekompresi vytvořením komunikace mezi dutinou tumoru a dutinou ústní. Průchodnost komunikace pak zajišťujeme pomocí dvou trubicových drénů (sloužících k výplachům) a následné odložené exstirpace tumoru po zmenšení jeho velikosti. Dvoufázový postup je náročnější na spolupráci pacienta, proto při volbě postupu přihlížíme i k jeho spolupráci a preferencím. Bez ohledu na způsob odstranění tumoru je vždy nutná dlouhodobá dispenzarizace, neboť k recidivám dochází i po mnoha letech.
Závěr
Keratocystický odontogenní tumor bývá mnohdy prvním příznakem Gorlinova-Goltzova syndromu. KCOT často i o roky předchází ostatním příznakům, a zubní lékař tak může být prvním, který toto multisystémové onemocnění diagnostikuje a společně s dalšími specialisty se podílí na dispenzarizaci pacientů (18).
Obrazová dokumentace
Literatura
1. Miloro M, Ghali GE, Larsen P, Waite P. Peterson’s Principles of Oral and Maxillofacial Surgery. PMPH-USA, 2004, 792.
2. Philipsen HP. Om keratocystedr (Kolesteratomer) and kaeberne. Tandlaegebladet, 1956, 60: 963–971.
3. Barnes L, ed. Pathology and Genetics of Head and Neck Tumours. IARC, 2005: 430.
4. Mendes RA, Carvalho JF, van der Waal I. Biological pathways involved in the aggressive behavior of the keratocystic odontogenic tumor and possible implications for molecular oriented treatment – an overview. Oral Oncol, 2010, 46(1): 19–24.
5. Pazdera J. Základy ústní a čelistní chirurgie. 1. vydání, Univerzita Palackého v Olomouci, 2007, 118 – 119.
6. Zecha JAEM, Mendes RA, Lindeboom VB, van der Waal I. Recurrence rate of keratocystic odontogenic tumor after conservative surgical treatment without adjunctive therapies – A 35-year single institution experience. Oral Oncol, 2010, 46(10): 740–742.
7. Maria A, Sharma Y, Chhabria A. Squamous cell carcinoma in a maxillary odontogenic keratocyst: A rare entity. Natl J Maxillofac Surg, 2011, 2(2): 214–218.
8. Mendes RA, Carvalho JFC, van der Waal I. Characterization and management of the keratocystic odontogenic tumor in relation to its histopathological and biological features. Oral Oncol, 2010, 46(4): 219–225.
9. Probst FA, Probst M, Pautke C, Kaltsi E, Otto S, Schiel S, et al. Magnetic resonance imaging: a useful tool to distinguish between keratocystic odontogenic tumours and odontogenic cysts. Br J Oral Maxillofac Surg, 2015, 53(3): 217–222.
10. Borgonovo AE, Di Lascia S, Grossi G, Maiorana C. Two-stage treatment protocol of keratocystic odontogenic tumour in young patients with Gorlin-Goltz syndrome: marsupialization and later enucleation with peripheral ostectomy. A 5-year-follow-up experience. Int J Pediatr Otorhinolaryngol, 2011, 75(12): 1565–1571.
11. Bakaeen G, Rajab LD, Sawair FA, Hamdan MAM, Dallal ND. Nevoid basal cell carcinoma syndrome: a review of the literature and a report of a case. Int J Paediatr Dent, 2004, 14(4): 279–287.
12. Lindeboom JAH, Kroon FHM, de Vires J, van den Akker HP. Multiple recurrent and de novo odontogenic keratocysts associated with oral-facial-digital syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol Endodontology, 2003, 95(4): 458–462.
13. Connor JM, Price Evans DA, Goose DH. Multiple odontogenic keratocysts in a case of the noonan syndrome. Br J Oral Surg, 1982, 20(3): 213–216.
14. Carr RJ, Green DM. Multiple odontogenic keratocysts in a patient with type II (MITIS) ehlers-danlos syndrome. Br J Oral Maxillofac Surg, 1988, 26(3): 205–214.
15. Marker P, Brøndum N, Clausen PP, Bastian HL. Treatment of large odontogenic keratocysts by decompression and later cystectomy: A long-term follow-up and a histologic study of 23 cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endodontology, 1996, 82(2): 122–131.
16. Stoelinga PJW, Bronkhorst FB. The incidence, multiple presentation and recurrence of aggressive cysts of the jaws. J Cranio-Maxillofac Surg, 1988, 16: 184–195.
17. Habibi A, Saghravanian N, Habibi M, Mellati E, Habibi M. Keratocystic odontogenic tumor: a 10-year retrospective study of 83 cases in an Iranian population. J Oral Sci, 2007, 49(3): 229–235.
18. Jeyaraj P, Naresh N, Srinivas V. Case report on multiple keratocystic odontogenic tumors of jaws: Comparison of a non- syndromic case versus a case of Gorlin-Goltz Syndrome. J Oral Maxillofac Surg Med Pathol, 2014, 26(4): 569–575.
19. Pazdera J, Kolar Z, Zboril V, Tvrdy P, Pink R. Odontogenic keratocysts/keratocystic odontogenic tumours: biological characteristics, clinical manifestation and treatment. Biomed Pap [Internet], 2012. Dostupné z: http://biomed.papers.upol.cz/doi/10.5507/bp.2012.048.html
20. Pazdera J, Kolar Z, Zboril V, Tvrdy P. Odontogenní keratocysty – diagnostický a terapeutický problém. Stomatochirurgický občasník, 2010. Dostupné z: www.cschs.cz/sites/default/files/obcasnik/obcasnik-cschs-unor-2010.pdf
21. Kučerová R, Bienová M, Šantavá A. Gorlin-Goltzův syndrom. Dermatol praxi, 2007, 1(4): 175 – 176. Dostupné z: www.dermatologiepropraxi.cz/pdfs/der/2007/04/09.pdf
14. 2. 2017
Print: LKS. 2017; 27(2): 34 – 37
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: