Klinická anatomie a fyziologie musculus temporalis: nové poznatky
Přehledové sdělení
Souhrn: Cílem tohoto článku je podat přehled nových poznatků o klinické anatomii a fyziologii musculus temporalis, včetně jejich významu v praxi stomatologa, maxilofaciálního a plastického chirurga i fyzioterapeuta. Ač je v klasických anatomických učebnicích prezentován jako poměrně jednoduchý sval, jedná se topograficky i funkčně o poměrně velmi komplikovaný systém. Tvoří jej tři skupiny, které jsou uspořádány jinak anatomicky a jinak funkčně. Neméně klinicky významná je i jeho fascie, jež byla donedávna podceňována. Hlavní funkcí svalu je elevace a retruze mandibuly. Je to hlavní antigravitační sval dolní čelisti, který udržuje společně s ostatními zdvihači její klidovou polohu, excentrickou kontrakcí reguluje dorzální posun kloubního disku a stabilizuje kloubní disk z mediální strany. Většina svalu je dobře přístupná jak palpačnímu vyšetření, tak ovlivnění fyzioterapeutem. Těchto možností je však v současné stomatologii relativně málo využíváno.
Klíčová slova: musculus temporalis, temporomandibulární kloub, čelistní kloub, fyzioterapie
Clinical anatomy and physiology of temporalis muscle: novel aspects
Review article
Summary: The aim of this article is to review new findings about clinical anatomy and physiology of the temporalis muscle, including its importance for: dentists, maxillofacial surgeons, plastic surgeons and physiotherapists. Although in classical anatomical textbooks it is depicted as quite a simple muscle, it works topographically and functionally as a complicated system. It is formed by three groups, differentiated by morphology and function. The clinical relevance of the temporalis fascia has been underestimated until recently. The major role of the muscle is elevation and retrusion of the mandible. It is a major antigravitational muscle of the mandible, which holds the mandibular rest position. Together with the other elevator muscles, it regulates the dorsal shift of the articular disc by its eccentric contraction and stabilizes the disc from the medial side. The major part of the muscle is accessible to palpation examination and can be influenced by the physiotherapist. These modalities are however seldom used in dental practice.
Key words: temporalis muscle, temporomandibular joint, TMJ, physiotherapy
Úvod
Cílem tohoto článku je podat přehled nových poznatků o klinické anatomii a fyziologii musculus temporalis, včetně jejich významu v praxi stomatologa, maxilofaciálního a plastického chirurga i fyzioterapeuta. Znalost klinické anatomie a fyziologie tohoto svalu je v klinické praxi praktického zubního lékaře i maxilofaciálního chirurga velmi významná, neboť většina svalu je dobře přístupná jak somatickému vyšetření, tak velmi dobře léčebně ovlivnitelná fyzioterapeutem (viz dále). Neinvazivních (nechirurgických) a při správném provedení i vysoce efektivních možností léčby postižení musculus temporalis, jakožto součásti komplexnějších postižení temporomandibulárního (kraniomandibulocervikálního) systému, je však v soudobé stomatologii relativně málo využíváno. Dnes již nelze dále opomíjet rozsáhlé a každým dnem dále narůstající poznatky o souvislostech krční páteře, svalů a vazivových struktur orofaciálního systému na jedné straně a chrupu, čelistí a temporomandibulárního kloubu na straně druhé. Ruku v ruce s rozvojem klinických možností řešení těchto stavů a nebývalým rozvojem moderní gnatologie vůbec dochází k paralelnímu rozvoji anatomie a fyziologie – především ve smyslu jiného pohledu na jednotlivé části svalu a jejich vzájemné vztahy, variabilitu nálezů, funkčních metod vyhodnocujících funkci jednotlivých porcí svalu a vzájemnou spolupráci musculus temporalis s ostatními strukturami stomatognátního systému, ať již ve zdraví či v rámci etiopatogeneze onemocnění. Neméně důležité jsou tyto poznatky i pro maxilofaciálního a plastického chirurga (viz dále). Článek plynule navazuje na naše předchozí sdělení o musculus pterygoideus lateralis [1] a vazech temporomandibulárního skloubení [2], jež doplňuje a dále rozvíjí.
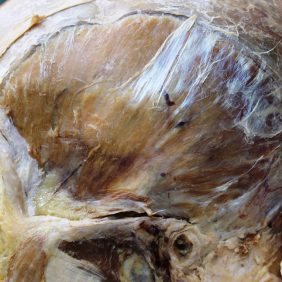
Spánkový sval – musculus temporalis (lat. tempus, oris, n. – spánek, skráň; angl. temporalis/temporal muscle) patří, společně s musculus masseter a musculi pterygoidei, mezi žvýkací svaly (musculi mastocatorii/masticatores) [3]. Vzhledem k tomu, že nejsou jedinými svaly podílejícími se na žvýkání, je vhodnější označení supramandibulární žvýkací svaly [4]. Musculus temporalis vyplňuje téměř celou fossa temporalis (obr. 1a), (obr. 1b). Jméno svalu je tedy odvozeno od jeho umístění. Ač je v klasických anatomických učebnicích prezentován jako poměrně jednoduchý sval [3, 5, 6, 7, 8], jedná se topograficky i funkčně o poměrně velmi komplikovaný systém, proto se někdy označuje temporální svalový komplex [9, 10]. Navíc je zásadní pro správný vývoj a růst orofaciální oblasti [11].
Začátek svalu
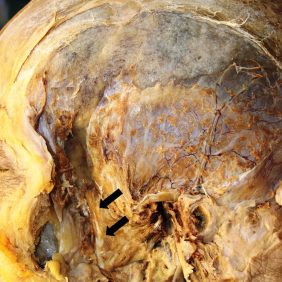
Sval začíná z mediální stěny fossa temporalis, tvořené zepředu facies temporalis squamae frontalis (ossis frontalis), dále facies externa ossis parietalis, pod ní facies temporalis alae majoris ossis sphenoidalis a za nimi facies temporalis partis squamosae ossis temporalis. Začátek svalu je plošně rozsáhlý, shora od úrovně linea temporalis ossis frontalis a linea temporalis inferior ossis parietalis až po crista infratemporalis alae majoris ossis sphenoidalis [12, 13, 14] (obr. 2). Tato hrana je u některých primátů (gorily, orangutani) a některých evolučních předků člověka, u nichž je (byl) musculus temporalis velmi mohutný, vyzdvižena ve velmi výrazný hřeben [15, 16]. Ten navíc nemusí být samostatný, ale častěji bývá těchto ektokraniálních lišt vyvinuto více v různých částech fossa temporalis, v závislosti na funkčních směrech a velikostech žvýkacích sil vyvíjených daným druhem [15, 17]. V krajním případě je u některých primátů vytvořena ve střední čáře nepárová svislá mohutná hrana – sagitální ektokraniální lišta (angl. keel, sagittal crest) [15, 17, 18]. Sval také začíná z facies temporalis ossis zygomatici a mediální plochy arcus zygomaticus vpředu. Několik snopečků začíná rovněž z lamina profunda fasciae temporalis. U některých primátů a evolučních předků člověka vyzdvihuje začátek přední části musculus temporalis na os frontale kostěnou hranu – torus supraorbitalis, která se však u moderního člověka již prakticky nevyskytuje, jen výjimečně v náznaku [15]. Vlákna svalu jako celek jsou rozepjata jako kraniálně otevřený vějíř (angl. fan-shaped) [3, 19, 20].
Anatomické skupiny svalu
Vlákna musculus temporalis vytvářejí tři anatomické skupiny [9]:
1. Pars zygomatica – jařmová část. Začíná z facies temporalis ossis zygomatici a mediální plochy arcus zygomaticus vpředu, tedy poněkud níže než ostatní dvě části. Směřuje do povrchové části společné úponové šlachy musculus temporalis. Ventrálně se spojuje s lamina profunda fasciae parotideomassetericae na mediální ploše musculus masseter. Zahrnuje i menší svazek někdy samostatně označovaný jako musculus maxillomandibularis.
2. Pars superficialis – povrchová část. Začíná z linea temporalis inferior a vytváří celou zevně viditelnou část svalu. Směřuje k processus coronoideus mandibulae a na mediální plochu ramus mandibulae. Její zadní část se upíná do capsula articularis et discus articularis čelistního kloubu [11, 21].
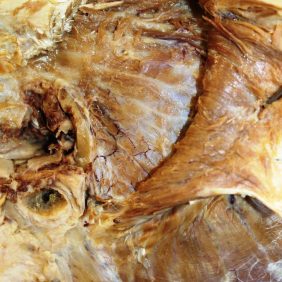
3. Pars profunda – hluboká část. Začíná z většiny mediální plochy fossa temporalis (obr. 3a), (obr. 3b). Zahrnuje i svazky někdy samostatně označované jako musculus sphenomandibularis a musculus zygomaticomandibularis, které však při podrobnějším rozboru nejsou samostatnými svaly, nýbrž svazky odvozenými od hlavní části musculus temporalis [22]. Některá vlákna musculus zygomaticomandibularis se rovněž mohou nekonstantně upínat do ventrolaterální části discus articularis [21]. Úponová část pars profunda musculi temporalis sbíhá do oblasti trigonum retromolare, v němž může při stažení působit dislokaci dolní celkové snímatelné náhrady [22].
Anatomických klasifikací jednotlivých částí musculus temporalis je možné v odborné literatuře nalézt celou řadu [11, 21, 23], jsou však navzájem terminologicky i topograficko-anatomicky nekompatibilní a jejich klinický význam je spíše sporný, proto je zde dále nerozvádíme.
Funkční skupiny svalu
Funkční uspořádání musculus temporalis se od uspořádání topograficko-anatomického liší. Vlákna musculus temporalis vytvářejí tři funkční skupiny:
1. Ventrální část – začíná z přední části fossa temporalis, běží svisle a upíná se na processus coronoideus mandibulae. Přední část svalu začíná také od vnějšího okraje očnice (z os zygomaticum), což u hyperaktivního musculus temporalis vysvětluje některé oční příznaky (např. tlak v očnici, únava očí, zhoršená schopnost soustředění, zhoršené vidění za šera nebo ve tmě) [4].
2. Střední část – běží šikmo ventrokaudálním směrem a upíná se do společné úponové šlachy a do oblasti incisura mandibulae. Od střední části svalu se pravidelně odděluje dorzokaudálně směřující mediální svazek (angl. midmedial bundle of the temporalis muscle), který se upíná na hranu, jež je prodloužením incisura mandibulae na processus condylaris, tj. laterálně od úponu caput inferius musculi pterygoidei lateralis [24]. Mediální svazek se podle některých pramenů rovněž upíná na ventrolaterální část discus articularis čelistního kloubu [21].
3. Dorzální část – směřuje vodorovně, ventrálním směrem. Upíná se do společné úponové šlachy a do oblasti přechodu caput et collum mandibulae. Epimysium jejích vláken se spojuje s ventrální částí discus articularis (obr. 4a), (obr. 4b), což zabraňuje jeho uskřinutí při retruzi mandibuly a rovněž omezuje pohyb disku v iniciální fázi otevírání úst [2, 25, 26, 27]. Není však v žádné hmatatelné souvislosti s caput superius musculi pterygoidei lateralis, jež se na discus articularis upíná více mediálně [1, 25, 26, 28]. V literatuře je také popisován musculus temporodiscalis, který se odděluje od hlavního svalu (nebo běží zcela samostatně), upíná se na ventrolaterální část discus articularis a funkčně je tedy agonistou ostatních částí musculus temporalis [21].
Úpon svalu
Sval sestupuje šikmo dolů a dopředu (ventrokaudálně), podbíhá arcus zygomaticus a upíná se na přední okraj, mediální plochu a zadní okraj processus coronoideus mandibulae, včetně linea obliqua mandibulae a crista temporalis mandibulae, kudy sbíhá až k trigonum retromolare do blízkosti třetího dolního moláru [3, 29]. Společná úponová šlacha spánkového svalu – tendo centralis musculi temporalis (obr. 1a), (obr. 1b) – bývá spojena s raphe pterygomandibularis (raphe buccopharyngea) a jeho prostřednictvím s musculus buccinator a musculus constrictor pharyngis superior [9, 30]; s capsula articularis articulationis temporomandibularis a ventrolaterální částí discus articularis [9]; a se začátkem musculus mylohyoideus [31]. Ze srovnávací anatomie je známo, že čím je musculus temporalis mohutnější, tím větší a kratší („zavalitější“) je processus coronoideus mandibulae, a rovněž je mělčí incisura mandibulae [15]. Klinicky se mohutnější musculus temporalis projevuje i hlubším skusem a menším goniovým úhlem [32].
Fascia temporalis
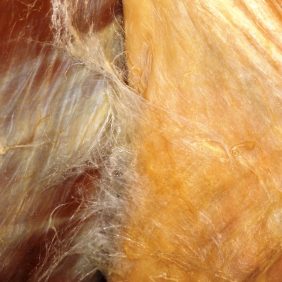
Fascia temporalis („fascia musculi temporalis“) je vazivová blána pokrývající musculus temporalis (obr. 5a), (obr. 5b), (obr. 5c), (obr. 5d). Vytváří zároveň laterální stěnu fossa temporalis. Rozpíná se od linea temporalis superior ossis parietalis a rovněž z přilehlých squama frontalis a pars sqaumosa ossis temporalis a sbíhá kaudálně k hornímu okraji arcus zygomaticus. Je rozdělena na perleťově lesklý povrchový list – lamina superficialis, upínající se na laterální část horního okraje arcus zygomaticus, a hluboký list – lamina profunda, jež se nachází na povrchu svalu, který se připojuje na vnitřní (mediální) plochu arcus zygomaticus. Toto uspořádání zajišťuje, že oba listy fascia temporalis souborně působí jako pružný závěs jařmového oblouku (angl. suspensory sling) proti tahu musculus masseter zdola [33]. Do lamina profunda jsou v oblasti nad arcus zygomaticus připojeny povrchové snopce musculus temporalis, proto se někdy označuje jako fascia propria musculi temporalis [34]. Kaudálně od horního okraje arcus zygomaticus, na který se upíná, však lamina profunda již nezasahuje [34, 35].
Mezi povrchovým a hlubokým listem fascia temporalis je vytvořen na frontálním řezu štěrbinovitě trojúhelníkovitý prostor – spatium interfasciale temporale, jenž je vyplněn tukovým vazivem (angl. interfascial fat pad) a obsahuje zejména jemné cévy a nervy. Ve stáří, po chirurgickém výkonu v této oblasti nebo při výrazné vyhublosti tento tuk vymizí a arcus zygomaticus se pak vyklenuje výrazně na povrch kůže a současně jsou měkké tkáně nad arcus zygomaticus propadlé.
V zadní části fossa temporalis v úrovni předního okraje boltce prorážejí skrz fascia temporalis nad arcus zygomaticus do hloubi dvě větve z arteria temporalis superficialis: 1. arteria temporalis media prorážející oba listy fascia temporalis vyživuje musculus temporalis a zanechává svislý mělký otisk (sulcus arteriea temporalis mediae) na squama ossis temporalis; a 2. arteria zygomaticoorbitalis prorážející pouze lamina superficialis fasciae temporalis probíhá nad arcus zygomaticus vodorovně tukovým vazivem mezi oběma listy fascie k musculus orbicularis oculi.
Z ventrální strany do interfasciálního tukového polštáře vstupuje somatosenzitivní nervus zygomaticotemporalis (větev nervus zygomaticus). Navnitř od arcus zygomaticus, mezi ním a svalovým bříškem, je vytvořen další prostor – spatium temporale subfasciale, vyplněné rovněž tukovým vazivem (angl. subfascial fat pad), které umožňuje posun a kontrakce svalového bříška musculus temporalis nezávisle na periostu arcus zygomaticus [34]. Lamina superficialis se kraniálně spojuje s galea aponeurotica, dorzokaudálně s fascia parotideomasseterica a ventrálně s povrchovým svalově-aponeurotickým systémem (angl. superficial musculo-aponeurotic system), známým zejména v plastické chirurgii pod zkratkou SMAS [35, 36].
Na povrchu fascia temporalis je vytvořena tenká vrstvička „suprafasciálního“ řídkého tukového vaziva (angl. suprafascial/temporoparietal fat pad), která ji odděluje od povrchové fascie – fascia temporalis superficialis (fascia temporoparietalis), jež funkčně souvisí více s podkožím než s musculus temporalis. V tomto tukovém vazivu probíhá arteria temporalis superficialis s doprovodnou žilou, nervus auriculotemporalis a rami temporales nervi facialis [34].
Vzhledem k lokalizaci těchto struktur a zejména větví nervus facialis představuje preparace pod fascia temporalis superficialis minimální bezpečnou zónu při chirurgických výkonech na temporomandibulárním kloubu [37]. Fascia temporalis superficialis je povrchově relativně pevně připojena k podkožnímu vazivu – pevnost tohoto spojení roste v kraniálním směru, v oblasti arcus zygomaticus je podkoží vůči lamina superficialis relativně posunlivé, směrem kraniálním je podkoží připojeno k fasciálnímu listu pevně [34] (obr. 5a), (obr. 5b), (obr. 5c), (obr. 5d).
Rozměry svalu
U dospělého je předozadní rozměr (šířka) svalového bříška v průměru 118 mm, svislý rozměr (délka) měřený od linea temporalis inferior po arcus zygomaticus průměrně 96 mm, svalové bříško je tedy předozadně o 23 % delší než shora dolů, tj. v poměru 5 : 4 [38]. Zatímco absolutní hodnoty předozadního a svislého rozměru jsou interindividuálně rozdílné, jejich poměr zůstává stabilní [38]. Délka svalových vláken se pohybuje v rozmezí 15,5 – 31 mm, jsou tedy relativně dlouhá, jak je ostatně pro příčně pruhované svaly typické [12]. Maximální tloušťka svalu je fyziologicky do 14,5 mm [39]. Rozsah změny polohy processus coronoideus mezi maximálním otevřením a maximální interkuspidací zubů je okolo 15 mm [12]. Chronické parafunkce typu bruxismu mají vliv především na šířku svalu, která postupně narůstá a poměr se tak patologicky mění.
Syntopie svalu
Relativně tenká vrstva podkožního vaziva (obr. 6) umožňuje, že sval lze hmatat při střídavé elevaci a depresi dolní čelisti nebo při maximálním skusu zubů, při němž je hmatný jeho horní okraj při linea temporalis inferior ossis parietalis. Mezi svalem a fascií se nachází pouze tenká vrstva tuku a drobné cévy. Na vnějším povrchu fascia temporalis však probíhají vasa temporalia superficialia, nervus auriculotemporalis, rami temporales nervi facialis a nervus zygomaticotemporalis. Sval napříč kříží arcus zygomaticus spolu s musculus masseter, který začíná od jeho dolního okraje. V hloubi pod musculus temporalis, pod úrovní crista infratemporalis, jsou uloženy (ve fossa infratemporalis a spatium prestyloideum) musculi pterygoidei, zadní část musculus buccinator, arteria maxillaris s větvemi a plexus pterygoideus s přítoky. Přední okraj svalu je oddělen od os zygomaticum pomocí lobus temporalis corporis adiposi buccae (Bichati). Díky tomuto tukovému tělesu nepřichází musculus temporalis vůbec do kontaktu s os zygomaticum. Přední okraj svalu je vzdálen průměrně o 3 mm od commissura palpabrarum lateralis („angulus oculi lateralis“), zadní okraj svalu průměrně o 27 mm od tragu boltce [38].
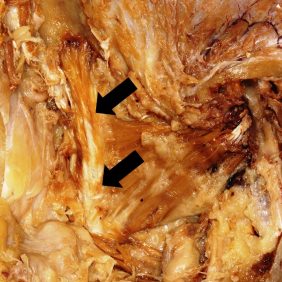
Z hlediska syntopie musculus temporalis je anatomicky i funkčně významné zmínit existenci vzácné variace, přídatného křídlového svalu (křídlového svalu v užším slova smyslu, vlastního křídlového svalu) – musculus pterygoideus proprius (Henlei), který se nám podařilo zachytit při anatomické pitvě (obr. 7a), (obr. 7b). Poprvé jej popsal významný německý anatom a histolog Friedrich Gustav Jacob Henle (1809 – 1885) v roce 1858 [40]. Vzhledem ke vztahu ke křídlovitým svalům je někdy považován za pátý žvýkací sval. Sval začíná na crista infratemporalis alae majoris ossis sphenoidalis a upíná se na kaudální část lamina lateralis processus pterygoidei ossis sphenoidalis, laterálně od musculus pterygoideus lateralis. Topograficky se tedy nachází mezi musculus temporalis a musculus pterygoideus lateralis. Skutečnost, že spojuje dvě části jedné kosti, aniž by jeho svalové bříško jevilo u dospělého jedince nebo ve stáří sebemenší známky atrofie, naznačuje jeho funkceschopnost – pravděpodobně se podílí na regulaci toku krve v plexus pterygoideus, který ovlivňuje i ochlazování mozku. Sval může vysílat snopce do musculus pterygoideus lateralis a musculus temporalis nebo z jednoho z těchto svalů začínat nebo se do jeho svalového bříška nebo šlachy upínat. Díky této variabilitě již získal řadu synonym (pars sphenoidea profunda musculi temporalis, pars medialis musculi temporalis, pars secunda musculi zygomaticomandibularis, caput accessorium musculi temporalis, musculus sphenomandibularis, venter anteriomedialis musculi temporalis) [21, 41].
Funkce svalu
Musculus temporalis je u primátů nejsilnější žvýkací sval [15, 42]. U gorily je například tak mohutný, že dokáže bez pomoci ostatních svalů vyvinout sílu potřebnou k překousnutí stehenní kosti dospělého člověka [15, 17]. Síla, kterou je schopen musculus temporalis vyvinout, je poměrně nesourodá – obecně platí, že přední část je nejsilnější a směrem dorzálním svalová síla klesá [10]. To souvisí se skutečností, že přední (svislá) část musculus temporalis působí při elevaci především v oblasti molárů, zatímco zadní (vodorovná) část musculus temporalis působí při elevaci především v oblasti řezáků [15]. To odpovídá i zjištěním ze srovnávací anatomie – primáti s vyvinutými řezáky na úkor molárů mají vyvinutou spíše zadní část musculus temporalis, zatímco primáti s mohutnými moláry na úkor řezáků mají vyvinutou spíše přední část musculus temporalis [15].
Jedná se o hlavní antigravitační sval dolní čelisti, který udržuje společně s ostatními zdvihači její klidovou polohu [19, 29, 43]. Klidový tonus svalu je 2 – 5 % proti jeho tonu při aktivním žvýkání [4, 44]. Při změně polohy těla se však tonus žvýkacích svalů mění – například zdvihače (elevátory) mandibuly (musculus masseter a přední část musculus temporalis) mají maximální klidový tonus při vzpřímené poloze, ale jejich tonus klesá v poloze na zádech, což je dáno zejména vlivem gravitace, tj. hmotností dolní čelisti, kterou musejí svaly překonávat, aby ji udržely na určitém místě [4, 45]. Vzhledem k určitému tonu svalů udržujících neustále polohu dolní čelisti ve středním postavení je proto lépe hovořit o „posturální poloze dolní čelisti“ než o bohužel častěji užívaném označení „klidová poloha dolní čelisti“. Svaly dolní čelisti nejsou totiž v bdělém stavu zcela uvolněné (absolutně relaxované), nýbrž udržují určité klidové napětí [4]. To souvisí na úrovni centrálního nervového systému s mechanismem gamma-kličky – komplexním principem udržování svalového tonu, jenž byl v české odborné literatuře skvěle zpracován Petrovickým a Drugou [46, 47]. Mechanismus gamma-kličky je ve stomatognátním systému součástí výrazně složitějšího centrálního mastikačního konektomu, jenž je nyní předmětem intenzivního výzkumu (angl. masticatory central pattern generator) [48, 49, 50, 51].
Musculus temporalis se podílí zejména na elevaci (zdvihání) a retruzi (zasunutí) dolní čelisti. Většinou se jedná o kombinaci obou funkcí, při níž musí musculus temporalis zapojit jak přední skupinu vláken – elevační, tak zadní skupinu vláken – retruzní. Je to způsobeno jednak ventrálně zahnutou osou elevace dolní čelisti, jednak uspořádáním čelistního kloubu, kvůli kterým musí musculus temporalis během elevace táhnout dolní čelist jak nahoru, tak lehce dozadu [37]. Během maximální deprese dolní čelisti je totiž caput mandibulae vysunuto dopředu pod tuberculum articulare a musí být zataženo zpět dozadu, tahem zadní (vodorovné) skupiny vláken. Elektrofyziologické studie ukazují, že musculus temporalis zdvihá (elevuje) dolní čelist zejména ve chvíli, v níž je potřeba žvýkací síla, tj. při ukusování potravy, tedy nikoli při pomalé elevaci, která navíc není zakončena interkuspidací zubů. Jednostranný stah musculus temporalis rovněž přispívá ke stranovým pohybům čelisti – laterotruzím na opačnou stranu. Příspěvek předních snopců svalu k protruzi (předsunutí) dolní čelisti je sporný, elektrofyziologické studie ukazují při protruzi klidovou aktivitu celého svalu [52].
Musculus temporalis udržuje klidové střední postavení čelistního kloubu (klidovou polohu dolní čelisti), vymezuje tedy klidovou vzdálenost mezi patrem a horní plochou jazyka. To je umožněno přítomností 90 % svalových vřetének všech žvýkacích svalů právě v musculus temporalis [6]. Pokud je tato vzdálenost zmenšena o rozměr patrové desky horní snímatelné náhrady, musí se pacient tomuto stavu dobře přizpůsobit a poněkud prodloužit klidové nastavení musculus temporalis. Neschopnost toto provést může být jednou z příčin odmítání náhrady, která způsobuje pacientovi nepohodu.
Kromě těchto hlavních funkcí se tři snopečky musculus temporalis, přesněji mediální svazek (viz výše), musculus temporodiscalis a musculus zygomaticomandibularis (nekonstantně), uplatňují při elevaci dolní čelisti, při níž excentrickou kontrakcí regulují dorzální posun kloubního disku – v tomto ohledu jsou agonisty horní hlavy musculus pterygoideus lateralis [1, 21]. Všechny tyto snopce jsou přitom od musculus pterygoideus lateralis odděleny (anatomicky i odlišnou inervací), proto nemohou být považovány za jeho přídatné snopce [21]. Na druhou stranu, i když některé jejich snopce mohou začínat samostatně, hlavní hmota těchto tří snopců odstupuje od musculus temporalis, proto je vhodné je k musculus temporalis řadit [21]. Při pohledu shora na tyto svazky vláken i na horní hlavu musculus pterygoideus lateralis tedy můžeme pozorovat jejich paprsčité uspořádání – směr tahu za discus articularis může být tedy velmi jemně ovládán, v závislosti na detailu příslušného pohybu dolní čelisti, popř. míře laterotruze (či mediotruze) v dané fázi elevace dolní čelisti [21].
Zajímavé je zjištění, že u pacientů s bruxismem, kteří mají hypertrofii musculus temporalis, byla pozorována ventrální dislokace disku výrazně méně často než u pacientů, kteří hypertrofii tohoto svalu nemají [53]. Tato studie naznačuje, že zvýšená aktivita musculus temporalis u bruxismu do určité míry „chrání“ discus articularis před ventromediálním posunem v důsledku hyperaktivní caput superius musculi pterygoidei lateralis. Této skutečnosti by odpovídal i druhý výsledek této studie, a sice že přítomnost hypertrofie musculus masseter žádnou korelaci s dislokací discus articularis nevykazuje [53].
Musculus temporalis má rovněž funkci ve stabilizaci čelistního kloubu z mediální strany – snopce jeho hluboké části, zahrnující i musculus sphenomandibularis, jsou na mediální straně kloubu připojeny ke capsula articularis a jsou tak antagonisty pars profunda musculi masseteris, která stabilizuje kloub na laterální straně [4, 21, 25, 26]. Tato v klinice relativně málo známá skutečnost je nesmírně důležitá pro jedince s hypermobilitou čelistního kloubu, u nichž je cílem temporomandibulární kloub především stabilizovat [4, 37, 54].
Inervace svalu
Musculus temporalis je inervován z nervus temporalis profundus anterior, medius et posterior, tedy z větví nervus mandibularis, které ke svalu přicházejí z mediální strany [21]. Inervace tedy odpovídá funkčnímu rozdělení svalu na přední (svislou), střední (šikmou) a zadní (horizontální) část. Musculus temporodiscalis je inervován z nervus temporalis profundus posterior [21].
Cévní zásobení svalu
Tepenné zásobení obstarávají tři zdroje:
1. Arteria temporalis profunda anterior (větev z arteria maxillaris), přibližně 2 cm dlouhá tepna, zásobuje převážně hlubokou přední část svalového bříška [55, 56]. Místo jejího vstupu do svalu – přední stopka (angl. anterior pedicle), leží 1 cm ventrálně od processus coronoideus mandibulae a 2,4 cm kaudálně od arcus zygomaticus, mediálně od svalového bříška [57, 58]. Kmen tepny směřuje souběžně s vlákny přední části svalu, sekundární větve odstupují od kmene přibližně kolmo [58].
2. Arteria temporalis profunda posterior (větev z arteria maxillaris), přibližně 2 cm dlouhá tepna, zásobuje převážně zadní hlubokou část svalového bříška. Ze všech tří zdrojnic bývá nejsilnější [58]. Místo jejího vstupu do svalu – zadní stopka (angl. posterior pedicle), leží 1,7 cm dorzálně od processus coronoideus mandibulae a 1,1 cm kaudálně od arcus zygomaticus, mediálně od svalového bříška [57, 58]. Kmen tepny směřuje souběžně s vlákny šikmé části svalu, sekundární větve odstupují od kmene přibližně kolmo [58].
3. Arteria temporalis media (větev z arteria temporalis superficialis) zásobuje obě ploténky fascia temporalis, které proráží a vstupuje do zadní části svalového bříška. Zásobuje převážně povrchovou část svalu [55, 56]. Kmen tepny směřuje kolmo na dlouhou osu vláken zadní části svalu, sekundární větve odstupují od kmene přibližně kolmo, tj. běží souběžně se svalovými vlákny [58].
V průměru zásobuje arteria temporalis profunda anterior 21 % objemu svalového bříška, arteria temporalis profunda posterior 41 % objemu svalového bříška a arteria temporalis media 38 % objemu svalového bříška [58]. Nekonstantně mohou sval zásobovat i vícečetné přímé drobné větvičky z arteria maxillaris, jejichž význam pro výživu svalu není zásadní [58]. Při frontálním pohledu je maximum cévního zásobení v laterální a v mediální části svalu, zatímco střední část je zásobena výrazně méně – to odpovídá dvojitě zpeřenému uspořádání svalu při pohledu zpředu.
Klinicky lze musculus temporalis využít k lalokovým rekonstrukčním operacím (viz dále), a to: 1. hlubokou část svalu, zásobenou z povodí arteria maxillaris, 2. povrchovou část svalu, zásobenou z povodí arteria temporalis superficialis, 3. celý sval, zásobený z obou zdrojnic či pouze z arteria maxillaris, 4. přední třetinu svalu zásobenou z arteria temporalis profunda anterior nebo 5. zadní dvě třetiny svalu zásobené z arteria temporalis profunda posterior, případně i z arteria temporalis media [58, 59, 60]. Přitom je důležité zmínit, že využití laloku se stopkou z arteria temporalis media (angl. superficial temporal pedicle) je výhodnější, neboť tato stopka je konstantní, lépe přístupná a nepodléhá takové variabilitě jako arteriae temporales profundae [59, 61].
Ze svalu sbírají krev stejnojmenné žíly, jejichž hlavní kmeny probíhají v těsné blízkosti tepen a zpravidla jsou zdvojené, což je pro svalová řečiště v těle poměrně typické [58]. Veškerá žilní krev odtéká do plexus pterygoideus.
Ve svalu jsou vytvořeny četné arterio-arteriální a veno-venózní anastomózy, zejména v okrajových částech svalu; naproti tomu významné arterio-venózní anastomózy vytvořeny nejsou [58].
Pohmatové vyšetření
Při pohmatu (palpaci) vždy srovnáváme pravou a levou stranu. Při každém vyšetřování měkkých tkání vyzveme pacienta k uvolnění svalů. Při pohmatovém vyšetření používáme jednorázové gumové (vyšetřovací) rukavice. Pohmat musí být jemný a šetrný, zvláště u dětí a citlivých osob. Po palpaci vždy vyčkáme několik vteřin na reakci měkkých tkání (angl. soft tissue latency) – opožděná citlivost, bolestivost či zarudnutí kůže představují další důležité informace pro lékaře [25, 26]. Snažíme se, pokud možno, předcházet pacientovým obranným reakcím, nikoli je překonávat – proto vyšetřujeme bez šperků a s ostříhanými nehty, před pohmatovým vyšetřením si ohřejeme studené ruce, postupujeme z míst nebolestivých směrem k místům bolestivým [62]. Pohmat provádíme u ležícího pacienta.
Vyšetření kůže ve spánkové oblasti povrchovým pohmatem zahrnuje informaci o jejím stavu, napětí, teplotě, vlhkosti (suchosti) a útvarech na kůži a v podkoží. V rámci hlubokého pohmatu vyšetřujeme tvar, velikost, povrch, pohyblivost a konzistenci hlubších struktur. Sval může být patologicky ochablý, fyziologicky napjatý nebo naopak křečovitě stažený.
Pohmat svalu hodnotíme podle Grabera následovně:
- Stupeň 0 – bez bolesti a známek spazmu.
- Stupeň I – pacient pociťuje zvýšenou citlivost svalu (angl. tenderness, soreness).
- Stupeň II – pacient pociťuje bolest.
- Stupeň III – pacient pociťuje výraznou bolest, doprovázenou ostatními příznaky, a odmítá další dotyk příslušné krajiny [19, 32, 63].
Při vyšetření musculi temporales zaznamenáváme bolestivost, pohyblivost, teplotu, souměrnost, tonus (napětí) a případné svalové spazmy. Pohmat provádíme konečky prstů nebo posledními články ukazováku či prostředníku. Vyšetření provádíme zpravidla u ležícího pacienta na pozici 12. Dosažený tlak při pohmatu nemá přesáhnout 10 silových newtonů. Využíváme monomanuální i bimanuální palpaci. Při jednostranném pohmatu leží ruka protilehlé strany na hlavě pacienta a stabilizuje ji. Ústa pacienta mají být mírně či více přiotevřena (dle potřeby), hlavní je, aby zuby nebyly v kontaktu. Hmatáme zpravidla na 2 – 4 místech dané oblasti. Posoudíme zejména přítomnost kontraktury, trismu, tetanie a atrofie svalstva [19, 63]. Citlivost a tonus musculi temporales vyšetřujeme současně na obou stranách ukazovákem a prostředníkem. Hmatáme postupně celý sval v kraniokaudálním směru. Zadní část musculus temporalis vyšetřujeme kraniodorzálně od ušního boltce, střední část v prohlubni vzdálené 2 cm dozadu od obočí, přední část nad arcus zygomaticus vpředu, za laterálním kostním ohraničením očnice [19, 63].
Možnosti využití musculus temporalis v rekonstrukční chirurgii
Musculus temporalis lze využít k rekonstrukci defektů po onkochirurgických operacích a ztrátových poraněních obličeje, zejména v rámci rekonstrukce střední a dolní obličejové etáže, orofaryngu a defektů očnice. Tyto výkony mají dnes již více než 130letou tradici.
Jeden z nejrozsáhlejších recentních souborů pacientů, v němž byl využit musculus temporalis k rekonstrukci orofaciální oblasti, publikovali Spanio di Spilimbergo a kol. [64]. Retrospektivně vyhodnotili celkem 366 takových operací z let 1978 – 2012, přičemž konstatovali, že k odhojení celého štěpu došlo v 1,6 % případů, k částečnému odhojení ve více než 10 % případů. Na základě jejich studie doporučili musculus temporalis využívat především k rekonstrukci obsahu očnice při anoftalmii, vyplnění jednostranných defektů po maxilektomii a rekonstrukci pohyblivosti obličeje ve vybraných případech parézy (plegie) nervus facialis [64].
Využívání musculus temporalis k rekonstrukčním chirurgickým postupům dnes patří mezi zlatý standard v maxilofaciální, plastické i kraniomaxilofaciální chirurgii, jenž má velký potenciál i do budoucna. Pro úspěšné použití tohoto svalu je klíčová detailní znalost jak normální anatomie, tak zejména variability cévního zásobení svalu (viz výše).
Možnosti ovlivnění v rámci fyzioterapie a osteopatie
Z pohledu fyzioterapie a léčebné rehabilitace obecně je vždy zapotřebí nejprve na základě vstupního kineziologického vyšetření stanovit místo původu obtíží, tj. umět rozlišit mezi primárním místem určité poruchy a sekundárními spazmy či blokádami, které se mohou řetězit do jiných, často velmi vzdálených míst [1, 5, 65]. V diagnostice je také podstatné rozlišit, zda se porucha nachází v kloubních strukturách (např. blokáda, artróza či decentrace), nebo ve svalovém aparátu (např. snížená svalová síla, spazmus, dyskoordinace), případně zda není klinický obraz jejich kombinací. Dále je důležité zjistit, zda jde o poruchu strukturální, či pouze funkční.
Kromě postavení hlavy, stavu krční páteře, žeber, pánve a pánevního dna ovlivňuje čelistní kloub a stav musculi temporales také nestejná délka dolních končetin, deviace nohy, či asymetrie chodidel. Východiskem odpovídající léčby musculi temporales je proto terapie posturálního systému pacienta jako celku – detailnější výčet těchto technik však přesahuje zaměření tohoto příspěvku, proto odkazujeme na příslušnou literaturu [66, 67, 68, 69]. V léčbě se poté fyzioterapeut snaží ošetřit jednak místo primárního postižení a případně také další související struktury, které mohou být rovněž zdrojem bolesti.
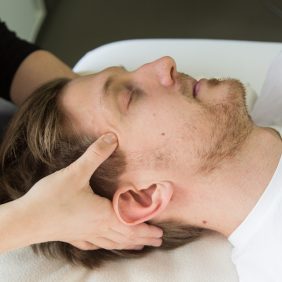
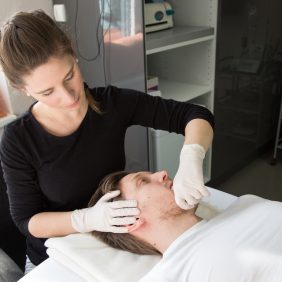
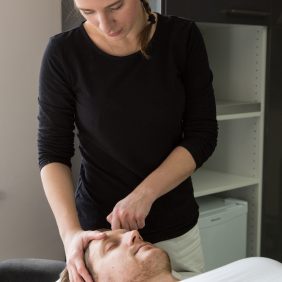
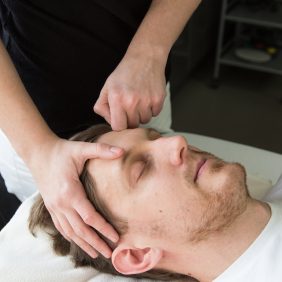
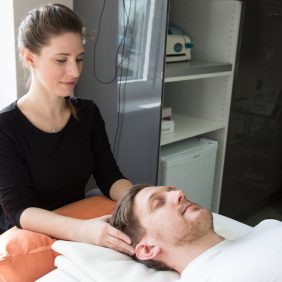
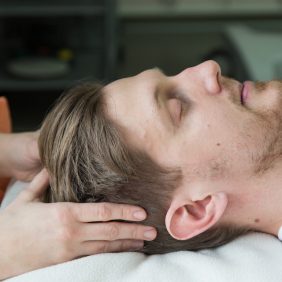
Možnosti přímého ovlivnění musculus temporalis fyzioterapeutem jsou, vzhledem k anatomickému uložení svalu, poměrně široké. Základní technikou je ošetření spoušťových bodů (angl. trigger points) z extraorálního přístupu, a to ve všech třech funkčních skupinách svalového bříška, přední, střední i zadní (obr. 8a), (obr. 8b), (obr. 8c), (obr. 8d) [70]. Jedná se o manuální techniku, při níž působíme konstantním tlakem na příslušné místo až do okamžiku dosažení tzv. „fenoménu tání“ a pozorujeme i případné vyzařování do vzdálených míst, v tomto případě zejména do oblasti čelistního kloubu či horní čelisti [66, 69, 71]. Pro stomatologii je nesmírně důležité, že z pars anterior musculi temporalis může bolest vyzařovat mimo jiné do horních řezáků a špičáků, z pars media musculi temporalis do horních premolárů a molárů [69] (obr. 8a), (obr. 8b), (obr. 8c), (obr. 8d).
Mezi další metody přímého ovlivnění musculi temporales patří také metoda cílené postizometrické svalové relaxace (PIR) a přímá mobilizace čelistního kloubu (obr. 9), pomocí které obnovujeme kloubní hru (angl. joint play) v čelistním kloubu, a tím ovlivňujeme i discus articularis a svalové napětí musculus temporalis, a současně i dalších žvýkacích svalů.
Můžeme rovněž využít možnosti nepřímého ovlivnění musculus temporalis. Na prvním místě jsou to techniky ošetření spoušťových bodů ve funkčně souvisejících svalech, typicky u ostatních žvýkacích svalů, extenzorů šíje, nadjazylkových či podjazylkových svalů, flexorů krku atd. [66, 70, 71]. Způsoby ovlivnění musculus temporalis jsou tedy v přímém protikladu k musculus pterygoideus lateralis, u nějž nepřímé ovlivnění převažuje, jak je podrobně uvedeno v naší předchozí studii [1].
Významným a častým prvkem nepřímého ovlivnění musculus temporalis jsou mobilizační techniky přilehlých částí a míst se zřetězenými blokádami, kterých je nepřeberné množství. Jejich výběr vychází především z výsledků vyšetření u příslušného pacienta, tj. je velmi individuální. Techniky, které se v této indikaci používají, ovlivňují nejčastěji blokády čelistního kloubu, atlantookcipitálního kloubu, páteře, žeber, jazylky a pánve [66, 70, 71, 72].
Moderním souborem technik ovlivňujících nepřímo musculus temporalis jsou fasciální manipulace dle Stecca. Spočívají v ošetření míst s patologicky omezeným kluzem vazivových vrstev po sobě, tzv. fasciálních denzifikací a alterací, v přilehlých oblastech lebeční klenby, žvýkacích a mimických svalů, svalů krku a šíje (obr. 10), (obr. 11a), (obr. 11b). Provádí se hlubokým třením pomocí kloubů ruky, konečků prstů nebo lokty k ovlivnění hlubokých svalových fascií. Podobně jako u ošetření spoušťových bodů se i zde fyzioterapeut řídí podle možného vyzařování do vzdálených míst na těle, které se snaží ovlivnit [35].
Představiteli české školy fyzioterapie (rehabilitačního lékařství) jsou například Karel Lewit a jeho manuální terapie [73], Vladimír Janda a jeho diagnostika a terapie funkčních poruch pohybového aparátu [74] nebo František Véle a jeho klinická kineziologie [65]. Typický je pro tuto školu komplexní pohled na pohybový aparát, včetně doplnění o neurofyziologické zákonitosti, jako jsou nádechově-výdechové synkinézy, pohyb očí ve vztahu ke svalovému napětí, dechu a posturální aktivitě a konkrétně u čelisti i využití např. zívacího reflexu. Neznalost toho, že vyškolený fyzioterapeut tyto techniky ovládá, je na škodu mezioborové spolupráce. Pro podrobnosti o těchto technikách odkazujeme na příslušné publikace [65, 73, 74].
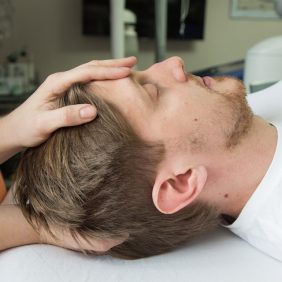
Velmi významné techniky nepřímého ovlivnění musculus temporalis jsou osteopatické techniky, tj. měkké manipulační techniky ovlivňující vzájemné postavení kostních struktur, a jejich prostřednictvím i ostatních souvisejících struktur. Jednou z nejúčinnějších osteopatických technik je kraniosakrální osteopatie (obr. 12a), (obr. 12b), (obr. 13a), (obr. 13b), (obr. 14a), (obr. 14b). Jedná se o velmi jemnou metodu, jejímž principem je vyšetření pohyblivosti kraniosakrálního systému, do kterého zahrnujeme lebku, mozkové a míšní pleny, mozkomíšní mok a celý páteřní kanál, včetně křížové kosti. Osteopat cvičeným hmatem testuje pohyblivost jednotlivých částí kraniosakrálního systému a diagnostikuje v systému omezení („restrikce“) a patologie („léze“), které brání zdravým a přirozeným funkcím organizmu, přičemž systém velmi jemně koriguje. Veškeré používané manipulace nepřesahují tlak nebo tah pěti gramů. Terapeut k nastolení harmonie využívá autoregulační schopnosti organizmu, proto je léčba velmi bezpečná [75, 76]. Nejvýznamnější strukturou související s musculus temporalis je v rámci kraniosakrální osteopatie os temporale, a zejména squama ossis temporalis. V rámci musculus temporalis bývají restrikce nejčastěji v os frontale, os temporale a os parietale (obr. 12 a 13). Důležité je také spojení corpus ossis sphenoidalis a pars basilaris ossis occipitalis, jež je synostózou u dospělých a vzniká ze synchondrosis sphenooccipitalis mezi 18. a 20. rokem věku (v kraniosakrální terminologii se nazývá „synchondrosis sphenobasilaris“). Ošetřujeme také neuromeningeální systém, v němž bývá nejčastěji postiženo tentorium cerebelli a falx cerebri [70, 77] (obr. 14a), (obr. 14b).
Další možností je viscerální a neurální manipulace dle Barrala, která je rovněž zacílena na ošetření přilehlých struktur, zejména na os sphenoidale a tentorium cerebelli [78]. V případě, že primární postižení se nachází v oblasti hrudních nebo břišních orgánů, ošetřujeme příslušnou oblast například viscerální manipulací dle Barrala, která je cílena na harmonizaci mobility a motility příslušného orgánu [78, 79].
Nedílnou součástí fyzioterapie jsou veškeré aktivní techniky pro nápravu otevírání úst (kontrolované otevírání úst), žvýkání a zlepšení vnímání těla, především samotné orofaciální krajiny. Jednou z nejšetrnějších technik je Feldenkraisova metoda, jejímž hlavním cílem je zlepšení koordinace svalů a harmonizace pohybů. Léčba probíhá buď individuálně, nebo ve skupině. Techniky nejsou primárně založeny na stereotypním opakování pohybů ani zvyšování svalové síly či rozsahu pohybů v kloubech, nýbrž na zvyšování schopnosti vnímat tělo a svalové napětí u jednotlivých pohybů [80].
Závěr
Musculus temporalis je topograficky i funkčně poměrně velmi komplikovaný systém. Jeho hlavní funkcí je elevace a retruze mandibuly. Je to hlavní antigravitační sval dolní čelisti, který udržuje společně s ostatními zdvihači její klidovou polohu, excentrickou kontrakcí reguluje dorzální posun kloubního disku a stabilizuje kloubní disk i temporomandibulární kloub jako celek z mediální strany.
Většina svalu je dobře přístupná jak palpačnímu vyšetření, tak ovlivnitelná fyzioterapeutem. Těchto neinvazivních (nechirurgických) a při správném provedení i vysoce efektivních možností je však v současné stomatologii relativně málo využíváno. Dnes již rozsáhlé a každým dnem dále narůstající poznatky o souvislostech krční páteře, svalů a vazivových struktur orofaciálního systému na jedné straně a chrupu, čelistí a temporomandibulárním kloubu na straně druhé, které dnes již nelze dále opomíjet, jsou moderní výzvou pro každého stomatologa. Vyžadují sice na jedné straně extenzivní rozšiřování a prohlubování znalostí i dovedností, na druhé straně však umožňují zabraňovat rozvoji a případně i řešit řadu funkčních problémů stomatognátního systému, které bylo dříve možné řešit jen velmi omezeně.
Jako optimální se z tohoto pohledu jeví úzká spolupráce stomatologa a fyzioterapeuta, ideálně v rámci jednoho pracoviště. Vzájemná interakce těchto dvou profesí nesmírně obohacuje obě specializace a výrazně rozšiřuje preventivně-terapeutické možnosti stomatologické i fyzioterapeutické (rehabilitační) péče, v rámci širokého (a v ČR téměř nevyužívaného) terapeutického okna, v němž se na jednom okraji nachází asymptomatický pacient, u něhož lze preventivně-terapeuticky velmi efektivně zasáhnout, na druhém okraji pak chirurgický pacient, kde již nezbývá jiná než operativní léčba (maxilofaciální chirurgie, ortopedie, neurochirurgie).
Autoři mohou z vlastní zkušenosti spolupráci stomatologa a fyzioterapeuta v rámci jednoho pracoviště všem kolegům jen doporučit.
Poděkování
Autoři velmi děkují doc. MUDr. Ondřeji Naňkovi, Ph.D., z Anatomického ústavu 1. LF UK za možnost provedení kadaverózní studie musculus temporalis, Elišce Stejskalové, M.A., (www.montag.studio.com) za pořízení fotodokumentace a fotomodelovi RNDr. Michalu Kusákovi, Ph.D., za ochotnou pomoc.
Obrazová dokumentace








Literatura
1. Šedý J, Kieslingová A, Žižka R, Kikalová K, Foltán R, Hanzelka T. Klinická anatomie a fyziologie musculus pterygoideus lateralis: nové poznatky. LKS. 2019; 29(11): 226 – 235.
2. Šedý J, Kieslingová A, Žižka R, Kikalová K, Tauber Z, Kachlík D. Klinický význam vazů temporomandibulárního kloubu v nových kontextech. LKS. 2020; 30(6): 102 – 109.
3. Čihák R. Anatomie 1. Druhé vydání, Praha: Grada publishing; 2001.
4. Rocabado M, Iglarsh ZA. Musculoskeletal approach to maxillofacial pain. První vydání. Philadelphia, USA: J. B. Lippincott Comp; 1991.
5. Dylevský I. Funkční anatomie. První vydání. Praha: Grada; 2009.
6. Mrázková O. Systematická, topografická a klinická anatomie. III. Pohybový aparát hlavy a trupu. První vydání. Praha: Karolinum; 1995.
7. Eliška O, Elišková M. Aplikovaná anatomie pro fyzioterapeuty a maséry. První vydání. Praha: Galén; 2009.
8. Williams PL, Bannister H (Eds.). Gray`s anatomy. 38. vydání. New York: Churchill Livingstone; 1995.
9. Sedlmayr JC, Kirsch CF, Wisco JJ. The human temporalis muscle: superficial, deep, and zygomatic parts comprise one structural unit. Clin Anat. 2009; 22(6): 655 – 664.
10. van Eijden TM, Koolstra JH, Brugman P. Three-dimensional structure of the human temporalis muscle. Anat Rec. 1996; 246(4): 565 – 572.
11. Gaudy JF, Zouaoui A, Bravetti P, Charrier JL, Laison F. Functional anatomy of the human temporal muscle. Surg Radiol Anat. 2001; 23(6): 389 – 398.
12. Batson OV. The temporalis muscle. Oral Surg Oral Med Oral Pathol. 1953; 6(1): 40 – 47.
13. Okeson JP. Management of temporomandibular disorders and occlusion. 8. vydání. USA: Elsevier; 2020.
14. Okeson JP. Management of temporomandibular disorders and occlusion. 7. vydání. USA: Elsevier; 2013.
15. Lieberman DE. Evolution of human head. První vydání. USA: Belknap press; 2011.
16. Šedý J. Základy evoluční teorie pro stomatology. První vydání. Praha: Galén; 2019.
17. Lieberman DE. Příběh lidského těla. Evoluce, zdraví a nemoci. První vydání. Brno: Jan Melvil Publishing; 2016.
18. Aiello L, Dean C. An introduction to human evolutionary anatomy. První vydání. USA: Elsevier; 2002.
19. Šedý J. Kompendium stomatologie I. 1. vydání. Praha: Triton; 2012.
20. Šedý J. Kompendium stomatologie II. 1. vydání. Praha: Triton; 2016.
21. Akita K, Shimokawa T, Sato T. Positional relationships between the masticatory muscles and their innervating nerves with special reference to the lateral pterygoid and the midmedial and discotemporal muscle bundles of temporalis. J Anat. 2000a; 197(Pt 2): 291 – 302.
22. Palomari ET, Picosse LR, Tobo MP, Isayama RN, da Cunha MR. Sphenomandibular muscle or deep bundle of temporal muscle? Int J Morphol. 2013; 31(4): 1158 – 1161.
23. Chang Y, Cantelmi D, Wisco JJ, Fattah A, Hannam AG, Agur AM. Evidence for the functional compartmentalization of the temporalis muscle: a 3-dimensional study of innervation. J Oral Maxillofac Surg. 2013; 71(7): 1170 – 1177.
24. Sakaguchi-Kuma T, Hayashi N, Fujishiro H, Yamaguchi K, Shimazaki K, Ono T, Akita K. An anatomic study of the attachments on the condylar process of the mandible: muscle bundles from the temporalis. Surg Radiol Anat. 2016; 38(4): 461 – 467.
25. Rocabado M. Theoretical and hans-on master class. Part I. Cervical and craniomandibular dysfunctions. První vydání. Rumunsko: SynergyOAcademy; 2018.
26. Rocabado M. Theoretical and hans-on master class. Part II. Cervical and craniomandibular dysfunctions. První vydání. Rumunsko: SynergyOAcademy; 2018.
27. Stelzenmueller W, Umstadt H, Weber D, Goenner-Oezkan V, Kopp S, Lisson J. Evidence – The intraoral palpability of the lateral pterygoid muscle – a prospective study. Ann Anat. 2016; 206: 89 – 95.
28. Tamimi D, Hatcher D. Specialty imaging. Temporomandibular joint. První vydání. USA: Elsevier; 2016.
29. Šedý J, Foltán R, Pánek T. Nové pohledy na funkci temporomandibulárního skloubení. Progresdent. 2012; 5: 16 – 23.
30. Hur MS. Anatomical connections between the buccinator and the tendons of the temporalis. Ann Anat. 2017; 214: 63 – 66.
31. Harn SD, Shackelford LS. Further evaluation of the superficial and deep tendons of the human temporalis muscle. Anat Rec. 1982; 202(4): 537 – 548.
32. Graber LW, Vanarsdall RL, Vig KWL. Orthodontics: current principles and techniques. Páté vydání. Philadelphia: Mosby; 2012.
33. Eisenberg NA, Brodie AG. Antagonism of temporal fascia to masseteric contraction. Anat Rec. 1965; 152(2): 185 – 192.
34. Stecco C. Functional atlas of the human fascial system. První vydání. London: Elsevier; 2015.
35. Stecco C, Macchi V, Porzionato A, Duparc F, De Caro R. The fascia: the forgotten structure. Ital J Anat Embryol. 2011; 116(3): 127 – 138.
36. Pogrel MA, Kaban LB. The role of a temporalis fascia and muscle flap in temporomandibular joint surgery. J Oral Maxillofac Surg. 1990; 48(1): 14 – 19.
37. Machoň V a kol. Atlas onemocnění temporomandibulárního kloubu. První vydání. Praha: Triton; 2014.
38. Lee WK, Bae JH, Hu KS, Kato T, Kim ST. Anatomical recommendations for safe botulinum toxin injection into temporalis muscle: a simplified reproducible approach. Surg Radiol Anat. 2017; 39(3): 263 – 269.
39. Geers C, Nyssen-Behets C, Cosnard G, Lengelé B. The deep belly of the temporalis muscle: an anatomical, histological and MRI study. Surg Radiol Anat. 2005; 27(3): 184 – 191.
40. Henle J. Handbuch der systematischen Anatomie des Menschen. 1/3. První vydání. Braunschweig: Friedrich Vieweg und Sohn; 1858.
41. Penhall B, Townsend G, Tomo S, Nakajima K. The pterygoideus proprius muscle revisited. Clin Anat. 1998; 11: 332 – 337.
42. Miller AJ. Craniomandibular muscles: their role in function and form. První vydání. USA: CRC Press; 2018.
43. Šedý J, Foltán R. Klinická anatomie zubů a čelistí. První vydání. Praha: Triton; 2010.
44. Moller E. The chewing apparatus. An electromyographic study of the action of the muscles of mastication and its correlation to facial morphology. Acta Physiol Scand Suppl. 1966; 280: 1 – 229.
45. Manns A, Miralles R, Guerrero F. The changes in electrical activity of the postural muscles of the mandible upon varying the vertical dimension. J Prosthet Dent. 1981; 45: 438 – 445.
46. Petrovický P, Druga R. Dráhy centrálního nervového systému. První vydání. Praha: Státní pedagogické nakladatelství; 1991.
47. Petrovický P a kol. Anatomie s topografickými a klinickými aplikacemi. Martin: Osveta; 2002.
48. Horio T, Kawamura Y. Effects of texture of food on chewing patterns in the human subject. J Oral Rehabil. 1989; 16 (2):177 – 183.
49. Lund JP, Donga R, Widmer CG, Stohler CS. The pain-adaptation model: a discussion of the relationship between chronic musculoskeletal pain and motor activity. Can J Physiol Pharmacol. 1991; 69(5): 683 – 694.
50. Nakamura Y, Katakura N. Generation of masticatory rhythm in the brainstem. Neurosci Res. 1995; 23(1): 1 – 19.
51. Desmons S, Graux F, Atassi M, Libersa P, Dupas PH. The lateral pterygoid muscle, a heterogeneous unit implicated in temporomandibular disorder: a literature review. Cranio. 2007; 25(4): 283 – 291.
52. Scott BJ, Mason AG, Cadden SW. Voluntary and reflex control of the human temporalis muscle. J Oral Rehabil. 2002; 29(7): 634 – 643.
53. Garip H, Tufekcioglu S, Kaya E. Changes in the temporomandibular joint disc and temporal and masseter muscles secondary to bruxism in Turkish patients. Saudi Med J. 2018; 39(1): 81 – 85.
54. Huddleston Slater JJ, Lobbezoo F, Onland-Moret NC, Naeije M. Anterior disc displacement with reduction and symptomatic hypermobility in the human temporomandibular joint: prevalence rates and risk factors in children and teenagers. J Orofac Pain. 2007; 21(1): 55 – 62.
55. Nakajima H, Imanishi N, Minabe T. The arterial anatomy of the temporal region and the vascular basis of various temporal flaps. Br J Plast Surg. 1995; 48: 439 – 450.
56. Pinar YA, Govsa F. Anatomy of the superficial temporal artery and its branches: its importance for surgery. Surg Radiol Anat. 2006; 28: 248 – 253.
57. Antonyshyn O, Colcleugh RG, Hurst LN, Anderson C. The temporalis myo-osseous flap: an experimental study. Plast Reconstr Surg. 1986; 77: 406 – 415.
58. Cheung LK. The vascular anatomy of the human temporalis muscle: implications for surgical splitting techniques. Int J Oral Maxillofac Surg. 1996; 25(6): 414 – 421.
59. Veyssiere A, Rod J, Leprovost N, Caillot A, Labbé D, Gerdom A, Lengelé B, Benateau H. Split temporalis muscle flap anatomy, vascularization and clinical applications. Surg Radiol Anat. 2013; 35(7): 573 – 578.
60. Elazab EE, Abdel-Hameed FA. The arterial supply of the temporalis muscle. Surg Radiol Anat. 2006; 28(3): 241 – 247.
61. Chen CT, Robinson JB Jr, Rohrich RJ, Ansari M. The blood supply of the reverse temporalis muscle flap: anatomic study and clinical implications. Plast Reconstr Surg. 1999; 103: 1181 – 1188.
62. Marek J, Kalvach Z, Sucharda P a kol. Propedeutika klinické medicíny. První vydání. Praha: Triton; 2001.
63. Šedý J. Somatické vyšetření ve stomatologii. První vydání. Praha: Galén; 2020.
64. Spanio di Spilimbergo S, Nordera P, Mardini S, et al. Pedicled temporalis muscle flap for craniofacial reconstruction: a 35-year clinical experience with 366 flaps. Plast Reconstr Surg. 2017; 139(2): 468e–476e.
65. Véle F. Kineziologie. První vydání. Praha: Triton; 2006.
66. Kolář P et al. Rehabilitace v klinické praxi. První vydání. Praha: Galén; 2009.
67. Gross JM, Fetto J, Supnick ER. Vyšetření pohybového aparátu. První vydání. Praha: Triton; 2005.
68. Morales RC. Orofaciální regulační terapie. Metoda reflexní terapie pro oblast úst a obličeje. První vydání. Praha: Portál; 2006.
69. Travell JG, Simons D. Myofascial pain and dysfunction. První vydání. USA: Lippincott Williams & Wilkins; 2013.
70. Richter P, Hebgen E. Spouštěcí body a funkční svalové řetězce v osteopatii a manuální terapii. První vydání. Praha: Pragma; 2007.
71. Kolář P, Máček M et al. Základy klinické rehabilitace. První vydání. Praha: Galén; 2015.
72. Rychlíková E. Manuální medicína. Průvodce diagnostikou a léčbou vertebrogenních poruch. První vydání. Praha: Maxdorf Jessenius; 2016.
73. Lewit K. Manipulační léčba v myoskeletální medicíně. První vydání. Praha: Sdělovací technika; 2003.
74. Janda V. Svalové funkční testy. První vydání. Praha: Grada; 2004.
75. Wetzler G, Roland M, Fryer-Dietz S, Dettmann-Ahern D. Craniosacral therapy and visceral manipulation: a new treatment intervention for concussion recovery. Med Acupunct. 2017; 29(4): 239 – 248.
76. http://www.csosteopatie.cz. Navštíveno 9. 3. 2020.
77. Kern M. Wisdom in the body: the craniosacral approach to essential health. První vydání. UK: Thorsons; 2001.
78. Barral JP, Mercier P. Viscerální terapie. První vydání. Kroměříž: Zapletal Stanislav, s. r. o.; 2006.
79. Barral JP, Croibier A. Manual therapy for the cranial nerves. První vydání. UK: Churchill Livingstone. 2008.
80. Wildman F. Feldenkrais a jeho metoda cvičení pro každý den. První vydání. Praha: Pragma. 1999.
20. 2. 2021
Print: LKS. 2021; 31(2): 34 – 35
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: