Klinická anatomie kloubního disku ve vztahu k pohybům čelistního kloubu
Přehledový článek
Souhrn: Toto přehledové sdělení shrnuje nejnovější poznatky o funkční morfologii a klinickém významu kloubního disku čelistního kloubu (discus articularis). Postupně jsou probrány klinicko-anatomické aspekty jeho jednotlivých částí, tj. ventrální úpon, ventrální příčný pruh, intermediální zóna, dorzální příčný pruh a bilaminární zóna, s níž úzce souvisí Zenkerův retroartikulární plastický polštář. Také je vymezen význam kloubního disku při jednotlivých pohybech čelistního kloubu a určování centrické polohy.
Klíčová slova: čelistní kloub, temporomandibulární kloub, discus articularis, klinická anatomie
Clinical anatomy of the articular disc related to the movements of the temporomandibular joint
Review article
Summary: This review summarizes current knowledge about functional morphology and clinical importance of articular disc (discus articularis) of the temporomandibular joint. Step-by-step, the clinical-anatomical aspects of its important parts, i.e. anterior attachment, anterior band, intermediate zone, posterior band and bilaminar zone, including associated Zenker´s retroarticular plastic pad. Additionally, the role of articular disc particularly in temporomandibular movements and centric relation determination is outlined.
Key words: temporomandibular joint, articular disc, clinical anatomy
Úvod
Kloubní spojení (junctura) dvou a více kostí, jež se uvnitř vazivového pouzdra dotýkají plochami povlečenými chrupavkou, vyplněné synoviální tekutinou, se obecně označuje jako kloub – diarthrosis (articulatio; junctura synovialis; „abarthrosis“). Mezi kostmi lebky se kloubní spojení vyskytuje pouze jedno, označované jako čelistní (temporomandibulární) kloub – articulatio temporomandibularis („articulus mandibularis“; angl. temporomandibular joint, TMJ). Jedná se o zcela ojedinělé spojení v lidském těle, které se rovněž označuje jako kraniomandibulární kloub. O caput mandibulae se někdy hovoří jako o kondylu (z lat. condylus, ī, m.; řec. kondylos – výběžek), potom označujeme čelistní kloub obou stran jako funkčně bikondylární kloub (articulatio bicondylaris).
Jelikož se zde jedna kost (mandibula) kloubí s dvěma dalšími (ossa temporalia) v stranově symetrickém kloubu, označujeme čelistní kloub také jako kloub párový (articulatio bilateralis). Kloubní hlavici tvoří caput mandibulae a kloubní jamku konkávní plocha na spánkové kosti – fossa mandibularis, doplněná vpředu o kloubní chrupavkou pokryté tuberculum articulare, vzadu někdy vymezená pomocí tuberculum retroarticulare. Mezi kloubními plochami se nachází složitá struktura – discus articularis, která je předmětem tohoto sdělení (obr. 1). Vzhledem k tomu, že kloubní plochy tvoří hlavice, jamka a discus articularis, hovoříme o kloubu složeném (articulatio composita; angl. compound joint). Čelistní kloub se podílí na příjmu potravy a modulaci hlasu (artikulaci). Patří mezi nejzatíženější klouby v lidském těle [1, 2, 3].
Některé klasické anatomické učebnice popisují čelistní kloub jako kloub elipsovitý (articulatio elipsoidea), u kterého jsou možné rotace kolem dlouhé osy kondylu a posuny kondylu, nejsou však možné rotace kondylu samotného [3]. Toto zařazení však při bližším pohledu neobstojí, neboť u čelistního kloubu díky přítomnosti discus articularis rotace kondylu v dlouhé ose těla možné jsou – to obcházejí někteří autoři tím, že označují čelistní kloub jako „zvláštní typ elipsovitého kloubu“ [3], jiní raději typ u tohoto kloubu vůbec neuvádějí, byť u ostatních kloubů typ uvedený je [4, 5, 6]. Používané označení má význam didaktický, pro klinickou gnatologii je však toto zařazení nedostatečné [1, 2]. Z hlediska funkce se dnes čelistní kloub charakterizuje nejčastěji jako šarnýrově-kulovitý (angl. ginglymoarthrodial joint) [1, 2].
Z funkčního pohledu je totiž čelistní kloub kombinací dvou typů:
1. Válcový kloub (šarnýrový, veřejový, ginglymus; angl. ginglymoid joint) – mající osu pohybu (v tomto případě mediolaterální) postavenou kolmo k podélné ose kosti (v tomto případě ramus mandibulae) a kolem této jediné osy vykonává pohyb. Sklouznutí stranou zabraňují kolaterální kloubní vazy [3, 7]. U čelistního kloubu tomu odpovídá fáze pohybu, při níž probíhá čistá rotace hlavice v jamce [1].
2. Kulový kloub (volný kulový kloub; articulatio spheroidea; „arthrodia“; angl. ball and socket joint; spheroidal joint) – plocha jamky (zde konkavita discus articularis) je menší než plocha hlavice (zde kondyl), a proto je možný velký rozsah pohybů podle tří navzájem kolmých os, neboť i při značném vychýlení ze základní polohy je styčná plocha hlavice v kontaktu s jamkou [3].
Obecná stavba a funkce kloubních plotének
Kloubní ploténky (kloubní vložky) jsou ploténky vazivové chrupavky vložené mezi kloubní plochy.
Rozlišujeme dva typy kloubních plotének:
1. Disk čili terč (discus articularis). Má tvar plného terčíku, který dělí kloub ve dvě samostatné dutiny.
2. Meniskus čili měsíček (meniscus articularis). Má srpkovitý tvar, navenek je vyšší a směrem mezi kloubní plochy se oplošťuje. Má volný vnitřní okraj, který je nejtenčím místem menisku.
Kloubní ploténky mají následující funkce:
1. pracují jako pružné vložky mezi kloubními plochami;
2. vyrovnávají nestejná zakřivení (inkongruence) kloubních ploch;
3. umožňují složitější pohyby (biomechanické možnosti) v kloubu, zejména umožňují posun jednotlivých složek vůči kloubní ploténce;
4. zvyšují stabilitu kloubu;
5. roztírají synoviální tekutinu;
6. brání uskřinutí kloubního pouzdra při krajních (mezních) pohybech;
7. působí jako tlumič při přenosu tlakových sil;
8. při různém vzájemném postavení kloubních konců skloubených kostí zajišťují stále stejné tahové zatížení kloubních vazů [8].
Obecná hlediska kloubního disku čelistního kloubu
Discus articularis (nesprávně „meniscus“) je vazivová chrupavka vyrovnávající rozdíly v zakřivení kloubních ploch. Kloubní dutina čelistního kloubu je rozdělena průběhem discus articularis na dva prostory (etáže, dutiny, kompártmenty) – na horní kloubní (diskotemporální) prostor (pars superior; pars discotemporalis) o objemu okolo 1,2 ml, vytvořený mezi horní plochou discus articularis a kloubní jamkou, a na dolní kloubní (diskomandibulární) prostor (pars inferior; pars discomandibularis) o objemu asi 0,9 ml, který je rozprostřen mezi dolní plochou discus articularis a kloubní hlavicí [9, 10]. Oba prostory spolu u fyziologického kloubu nekomunikují. Pars superior má na průřezu tvar protáhlého ležatého písmene S, je mnohem prostornější a umožňuje daleko větší rozsah pohybů, především posuvných (translačních). Pars inferior má na průřezu poloměsíčitý tvar, je menší a umožňuje pouze omezený rozsah pohybů s převahou pohybů rotačních.
Bikonkávní tvar discus articularis brání vzájemnému opotřebení konvexních kloubních ploch (caput mandibulae a tuberculum articulare ossis temporalis). Snižuje zatížení kloubních ploch přibližně 10×, a to dvěma mechanismy. Za prvé, převádí kontakt dvou konvexních ploch (caput mandibulae a tuberculum articulare) na kontakty konvexní-konkávní (caput mandibulae proti discus articularis / discus articularis proti tuberculum articulare). Za druhé, rozkládá působící síly na větší plochu. Tím se v praxi dosáhne toho, že se z celkových přibližně 200 kg sníží zatížení kloubních ploch na 20 kg [11].
Disk se rovněž uplatňuje jako tlumič otřesů (angl. shock absorber). Při zavřených ústech je fyziologicky uložen svou střední částí na vrcholu kondylu, podobně jako pokrývka na hlavě. Rozděluje kloubní štěrbinu vedví, na horní a dolní kloubní prostor. Je dvakrát prohnutý. Ventrální část je prohnuta kaudálně kvůli vyklenutí tuberculum articulare a dorzální část kraniálně v důsledku vyklenutí caput mandibulae. Okraje disku jsou silné 3–4 mm, směrem do středu se disk ztenčuje. Uprostřed je tenčí než na okrajích. Jeho mediální okraj je poněkud tlustší než okraj laterální, což vyvažuje větší vzdálenost kondylu a kloubní jamky v tomto místě [1, 11]. Okrajové ztluštění disku odpovídá u jedinců s poruchou dynamiky čelistního kloubu za zvukové projevy označované jako lupání (klikání, přeskakování v kloubu; angl. clicking, popping). Vznikají na podkladě přeskoku kloubní hlavice přes tento širší okraj při otevírání a/nebo zavírání úst, což je provázeno charakteristickým zvukovým jevem, patrným buď nativně, nebo při poslechu fonendoskopem. Tento jev má být při vyšetření hodnocen jako patologický, zaznamenán jako jeden ze symptomů temporomandibulární poruchy a dále vyhodnocen v kontextu ostatní symptomatologie, nikoli bagatelizován jako nevýznamný [11, 12].
V klidové poloze je disk uložen poněkud šikmo, radiologové označují tuto polohu podle hodinových ručiček 12–3. Po okrajích je upevněn více ke kaudálnějším částem pouzdra a caput mandibulae, tudíž se pohybuje souběžně s hlavicí kloubu. Laterálně je upevnění disku silnější než mediálně, proto při patologických stavech, při nichž je kloubní disk vysunut (dislokován), je tento posun (dislokace) mnohem častější mediálním směrem [13]. Proti hlavici čelistního kloubu je kloubní disk jen omezeně pohyblivý, změny vzájemné polohy obou struktur se omezují pouze na rotaci kondylu vůči disku. Proto klinicky posuzujeme funkci discus articularis a caput mandibulae současně a hovoříme o diskokondylárním komplexu (angl. condyle-disc assembly). Kloubní disk je naopak velmi pohyblivý vůči kloubní jamce. U novorozenců je založen jako celistvý, ve stáří však bývá často přítomný otvor v centrální části, což je považováno za patologii.
Náhrada disku se provádí pouze u symptomatických a jinak neřešitelných stavů, u nichž je přítomna omezená hybnost dolní čelisti. Kloubní disk se nejčastěji nahrazuje chrupavkou z ušního boltce, svalovým lalokem z musculus temporalis, někteří autoři pak dávají přednost jeho úplnému odstranění (diskektomii) bez náhrady [14].
Kloubní disk nemá, s výjimkou dorzální části, cévní ani nervové zásobení, vyživován je ze synoviální tekutiny. Určité, avšak stále poměrně malé množství nervových zakončení je přítomno pouze v okrajových částech kloubního disku, v místě jeho přechodu do synoviální („tíhotvorné“) membrány kloubního pouzdra [15]. Kloubní disk je tvořen převážně vazivovou tkání s ojedinělými ostrůvky chondrocytů. Je proto zcela necitlivý, stejně jako kostěná tkáň kloubní hlavice i jamky, rovněž jako kloubní chrupavka, která pokrývá jejich povrch. Uvnitř kloubu je tedy citlivá především synoviální membrána a její odvozeniny, při vyšetření lze tedy stav disku vyšetřovat především nepřímo, na základě klinického stavu synoviálních tkání [11].
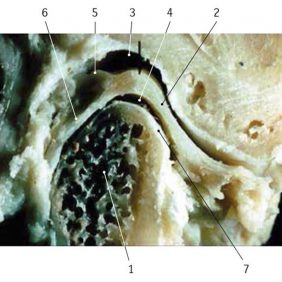
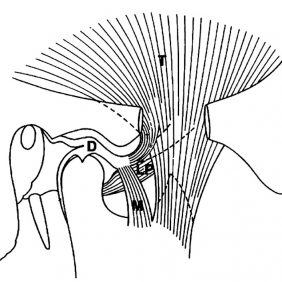
Kloubní disk je možné odpředu dozadu rozdělit na několik částí: ventrální úpon, ventrální příčný pruh, intermediální zónu, dorzální příčný pruh a bilaminární zónu, s níž úzce souvisí Zenkerův retroartikulární plastický polštář [16].
Ventrální úpon
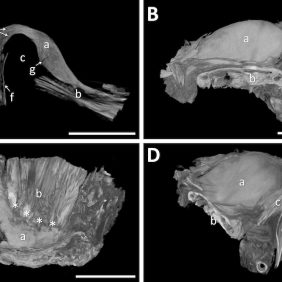
Ventrální úpon (přímý úpon; angl. anterior attachment) sestává z několika snopečků upínajících discus articularis vpředu do capsula articularis [16]. Zepředu, přesněji z ventromediálního směru, se do tohoto místa a jeho prostřednictvím až do disku upíná šlacha caput superius musculi pterygoidei lateralis [17]. Úpon tohoto svalu sem směřuje téměř vodorovně. Vzhledem k plynulému přechodu horní hlavy musculus pterygoideus lateralis v discus articularis se někdy o disku hovoří jako o chrupavčité šlaše bočního křídlového svalu. Vzhledem k této skutečnosti také označujeme tento sval jako nitrokloubní (nitropouzdrový) sval [11].
Díky tomu, že kloubní disk je ke kondylu připojen ventrolaterálně, dorzolaterálně a dorzomediálně, přičemž ventromediálním směrem plynule pokračuje do úponové části horní hlavy musculus pterygoideus lateralis, přirovnává se kloubní disk k čepici nasazené na kondyl, jejíž „kšilt“ (tedy sval) směřuje ventromediálně [17] (obr. 2). Vzhledem k rotaci dlouhé osy kondylu ventromediálním směrem lze o obou diskokondylárních komplexech hovořit v tom smyslu, že hledí svými „kšilty“ směrem k nosu [18].
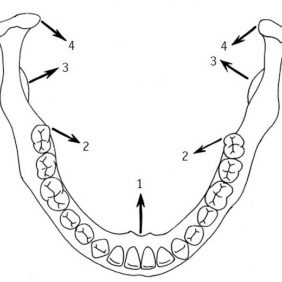
Do oblasti ventrálního úponu kloubního disku jsou rovněž připojeny z ventrální strany některé snopce musculus temporalis a z laterální strany některé snopce pars profunda musculi masseteris.
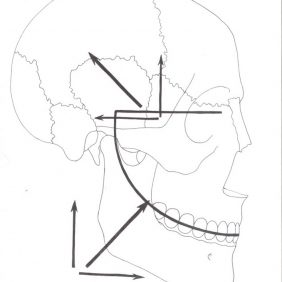
Tři výše zmíněné svaly tak svou izometrickou kontrakcí tvoří svalovou manžetu kloubního disku (angl. tensor system of articular disc, discal tensor apparatus), která se uplatňuje zejména v uvedení kloubního disku do správné polohy na konci zavírání úst [19] (obr. 3), (obr. 4).
Ventrální příčný pruh
Ventrální příčný pruh (angl. anterior band; anterior dense portion of disc) je zesílené místo disku v přední části kloubu. Jeho tloušťka se pohybuje okolo 3 mm. V klidové poloze je uložen v blízkosti zadního svahu tuberculum articulare, ve výši nejkaudálnějšího místa střední lebeční jámy [16].
Intermediální zóna
Intermediální zóna (angl. intermediate zone) je nejvíce zeslabené místo disku mezi ventrálním a dorzálním pruhem. Jeho tloušťka se pohybuje okolo 1–1,5 mm. Toto zeslabení je podstatou tvaru a středem bikonkávního disku. Odděluje vrchol kloubní plochy hlavice od konvexního předního okraje jamky čelistního kloubu [16]. V tomto místě bývá kloubní disk ve stáří proděravěný. Pokud je otvor většího rozsahu, naráží hlavice čelistního kloubu na chrupavku kloubní jamky a postupně se rozvíjí degenerativní postižení kloubu.
Dorzální příčný pruh
Dorzální příčný pruh (angl. posterior band; posterior dense portion of disc) je zesílené místo disku v nejhlubším místě fossa mandibularis. Tloušťka dorzálního příčného pruhu se pohybuje okolo 4 mm, přičemž je vždy silnější než ventrální příčný pruh [1]. V klidové poloze vyplňuje dorzální pruh z větší části kloubní jamku. Oba pruhy pomáhají stabilizovat hlavici dolní čelisti při posuvném pohybu [16].
Bilaminární zóna
Bilaminární zóna (dvojploténková zóna; angl. bilaminar zone) je zadní část disku, upevněná pomocí dvou vazivových plotének. Bilaminární zóna je uložena v pozici 12´ nad processus condylaris mandibulae. Horní fibroelastická ploténka/lamela (lamina superior; temporální lamela; „stratum superius“; angl. superior retrodiscal lamina) se upíná do zadního okraje fossa mandibularis, do oblasti fissura tympanosquamosa et petrosquamosa a na processus retroarticularis. Jak naznačuje název, obsahuje velké množství elastických vláken [19, 20, 21]. Hlavní funkcí ploténky je působit jako protipól při stahu caput superius musculi pterygoidei lateralis. Zároveň se jedná o téměř jedinou strukturu, která táhne discus articularis dorzálně. Naproti tomu dolní fibrózní ploténka/lamela (lamina inferior; klinicky „ligamentum posterius“; kondylární lamela; „stratum inferius“; angl. inferior retrodiscal lamina) je výhradně kolagenní struktura, bez obsahu elastických vláken, která se upíná na zadní část collum mandibulae. Tato část kloubního disku se tedy jako jediná neupíná do capsula articularis [16].
Zenkerův retroartikulární plastický polštář
Zenkerův retroartikulární plastický (hydroelastický) polštář (angl. retrodiscal pad, retrodiscal tissue, posterior disc attachment, retrodiscal vascular cushion) představuje vrstvu řídkého tukového vaziva, doplněnou žilní pletení původem z plexus pterygoideus. Podrobně jej popsal rakousko-švýcarský anatom narozený v Brně Wolfgang Zenker (*1925), a to v roce 1956 [22]. Zenkerův polštář se nachází v místě za rozštěpením lamel bilaminární zóny discus articularis. Do tohoto polštáře je při pohybech temporomandibulárního kloubu podtlakem nasávána a odtud přetlakem vytlačována žilní krev a jeho objem je tak přizpůsobován objemovým změnám uvnitř kloubu. Toto nasávání a vytlačování krve ze Zenkerova polštáře je doprovázeno nasáváním (při otevírání úst) a sekrecí (při zavírání úst) kloubního mazu – synovie.
Protože kloubní chrupavka nemá za normálních okolností vyživovací cévy, jsou její buňky (chondrocyty) vyživovány jen difuzí látek ze synoviální tekutiny. Pokud chondrocyty zaniknou, ztrácí kloubní chrupavka schopnost regenerace a atrofuje. Někdy vymizí úplně a do kloubní štěrbiny pak ční pouze holá kost. Ta není natolik odolná a pružná jako kloubní chrupavka a kloub začíná degenerovat a rozvíjí se arthrosis. Degenerativní změny se nejčastěji projevují lokálními nekrózami kosti, spojenými s jejím úbytkem. Proto je tak důležité (pokud je to možné) vyvarovat se všech stavů dlouhodobě omezujících pohyby čelistního kloubu, například pevné mezičelistní fixace [14].
Zenkerův polštář je kromě autonomních nervů bohatě inervován i vlákny typu C, která vedou bolest. Z klinické praxe je známo, že nekontrolované zatínání zubů bez translačního pohybu dolní čelisti a jejího otevření vede k postupné dislokaci kloubního disku ventrálně. Kloubní hlavice pak přímo dráždí nervová zakončení přítomná v retrodiskální tkáni, což může vyvolat bolest a další komplikace.
Funkční anatomie kloubního disku
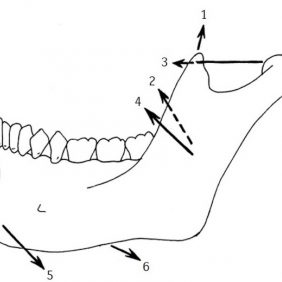
Pohyb čelistního kloubu je třeba obecně vnímat jako souběžný pohyb mezi dvěma funkčními jednotkami, mezi hlavicí a diskem na jedné straně a mezi diskem a kloubní jamkou na straně druhé. Díky tvaru kloubních ploch a skutečnosti, že jsou obě hlavice spojeny v jedné kosti, je možné provádění velkého množství pohybů. Krajní postavení hlavice a jamky je dokonce takového rozsahu, že nemá nikde jinde v těle obdoby. Pohyb v temporomandibulárním kloubu aktivně vykonávají příslušné svaly (obr. 5), (obr. 6), (obr. 7). Při podrobnějším pohledu na kloub ve funkci zjistíme, že z oblasti kloubní jamky je nejvíce využívána dorzokaudální plocha tuberculum articulare. Při oproštění se od statického pohledu tak docházíme k závěru, že v obou funkčních oddílech kloubu dochází k pohybu chrupavkou pokryté konvexní plochy proti konkávní ploše kloubního disku, což má pro pochopení patofyziologie poruch čelistního kloubu zásadní význam [11, 23, 24, 25, 26].
Při rotačním pohybu kondylu se kloubní disk stlačuje co do tloušťky. Při posuvných pohybech kondylu se kloubní disk vytahuje do délky a tím opět smršťuje. Většinou se pohyby obou kondylů dolní čelisti kombinují. Anatomickou hranici pro pohyb čelistního kloubu vymezuje tvar kloubních ploch a disku, kloubní pouzdro a kloubní vazy. Fyziologicky se kloubní hlavice pohybuje kaudálně a ventrálně, mírně za vrchol tuberculum articulare ossis temporalis. Na lidském těle je jedinečný úpon horní části musculus pterygoideus lateralis přímo do kloubního disku, a lze jej tedy považovat za chrupavčitou šlachu v prodloužení tohoto svalu a zároveň přenosovou páku pro rotační pohyby kondylu [17].
Výchozí gnatologická poloha čelistního kloubu je centrální (centrická) poloha. Termín „poloha“ zde vyjadřuje vzájemný vztah všech kloubních struktur a vychází z anatomické a kineziologické terminologie, obdobně termínu „střední poloha kloubu“ („centrace kloubní hlavice“). Ač může navozovat dojem statičnosti a rigidity, jedná se o dynamický, biomechanický termín. Proto je někdy centrální poloha označována jako centrální vztah čelistí, z hlediska kineziologického je to však synonymum. Dnes platí, že centrální poloha je takový vztah dolní čelisti k čelisti horní, při němž jsou oba fyziologické diskokondylární komplexy v nejkraniálnějším místě kloubních jamek, neboli v zenitové pozici, a hlavice čelistního kloubu vykonává pouze rotační, nikoli translační pohyb a tlak kloubní hlavice a disku na okolní struktury (interartikulární tlak) je přiměřený a rovnoměrně vyvážený.
Význam této definice nelze dostatečně zdůraznit, neboť pochopení významu centrální polohy je základním pilířem moderní gnatologie [2, 9, 27, 28, 29]. Tato poloha totiž není závislá na funkci a postavení zubů. Je definovaná vztahem kloubní hlavice, jamky a disku. Vzhledem k různým okolnostem, daným zejména složitostí čelistního kloubu a jeho schopností remodelace, prodělala tato definice poměrně složitý vývoj, plný řadou nejistot a mylných představ. Dnes je tato poloha chápána jako postavení čelistního kloubu v anatomicky normální poloze, tedy v takové poloze, do které se zdravý čelistní kloub vrátí v klidu a ze které vychází jakýkoli pohyb kterýmkoli směrem. I laik pochopí, že nelze například dobře hrát tenis s vykloubeným ramenem. Čelistní kloub však umožňuje funkci i mimo obvyklý rozsah pohybů a často po dlouhou dobu i bez závažných subjektivních obtíží. Pokud však lékař provádí komplexní rekonstrukce chrupu, a zejména u pacienta s poškozeným čelistním kloubem a výrazně změněnými parametry stomatognátního systému, musí mít pevný bod, od kterého se bude jeho ošetření odvíjet – a tím je centrální poloha dolní čelisti [2, 9, 27, 28, 29].
Deprese a elevace mandibuly
Deprese je pohyb mandibuly kaudálním směrem, elevace pohyb mandibuly směrem opačným. Depresi mandibuly lze rovněž vnímat jako oddálení mandibuly od lebky – abdukci (lat. abducere – odvádět), elevaci naopak jako přiblížení mandibuly k lebce – addukci (lat. adducere – přitahovat). Deprese a elevace jsou kombinací rotačních a translačních pohybů. Klíčový bod, kolem kterého se kloubní hlavice otáčí šarnýrovým (obrtlíkovým) pohybem během otvírání a zavírání úst, leží ve středu collum mandibulae. Osa otáčení (zenit) je pro současnou klinickou gnatologii doslova základním stavebním kamenem. Polohu maxily vůči této ose registrujeme pomocí tvářového oblouku. Tento registrát přenášíme v laboratoři do artikulátoru. Modely zastavené do individuálního artikulátoru umožňují exaktní rekonstrukci trajektorie pohybu dolní čelisti vůči maxile. Tvar zubních rekonstrukcí tak může přesně odpovídat realitě každého ošetřovaného pacienta.
Deprese mandibuly se rozděluje do tří fází:
1. První fáze (iniciální rotace) – odpovídá mírné depresi mandibuly, při které hlavice rotuje kolem svého centra a vrchol hlavice se dostává z oblasti dorzálního pruhu disku do intermediární zóny disku. Pohyb kloubní hlavice je iniciován kontrakcí caput inferius musculi pterygoidei lateralis a musculi suprahyoidei, které zajišťují oddělení okludujících zubů. Posun disku je prozatím zastaven horním pruhem bilaminární zóny, dorzálními vlákny musculus temporalis, intrakapsulárními vazy a ligamentum temporomandibulare [30, 31]. Tento pohyb probíhá převážně v rámci diskokondylárního (tj. kaudálního) kompártmentu temporomandibulárního kloubu. Tato fáze v praxi odpovídá otevření úst na asi 10 mm, přičemž nedochází k žádnému laterálnímu pohybu kondylu. To ověříme bimanuální palpací před tragem, kde v průběhu tohoto pohybu necítíme prakticky žádný pohyb kondylu – když na kondyl prsty zatlačíme, stále můžeme pohyb provést [24, 25].
2. Druhá fáze (translace) – odpovídá větší depresi mandibuly, kdy dochází ke zvýšení napětí vazů temporomandibulárního kloubu, zejména pars obliqua ligamenti lateralis a posunu celé mandibuly z předchozího postavení ventrokaudálním směrem, čímž se nejvyšší bod hlavice dostává až pod úroveň ventrálního pruhu. Vzhledem k fixaci disku k laterálním částem caput mandibulae intrakapsulárními vazy se v této fázi posouvá rovněž celý disk směrem ventrokaudálním až do hranice maximálního napětí horní fibroelastické lamely bilamelární zóny disku. Kromě pokračující kontrakce caput inferius musculi pterygoidei lateralis a musculi suprahyoidei, které zajišťují posun caput mandibulae ventrálně a mírně laterálně, dochází i k posunu discus articularis ventrokaudomediálním směrem, a to prostřednictvím kontrakce caput superius musculi pterygoidei lateralis. Společný pohyb disku a kondylu potvrzuje správnost označení těchto dvou částí pod souborný termín „diskokondylární komplex“ nejen z anatomického, ale i funkčního hlediska. Tento pohyb probíhá převážně v rámci temporodiskálního (tj. kraniálního) kompártmentu temporomandibulárního kloubu. Nadměrný posun disku je omezován především horním pruhem bilaminární zóny, dorzálními vlákny musculus temporalis a prostřednictvím pars obliqua ligamenti lateralis [30].
Tato fáze odpovídá přibližně otevření úst v rozsahu 10 – 35 mm, tj. přibližně dvěma prstům vloženým mezi řezáky [24, 25]. Kondyl (diskokondylární komplex) probíhá ventrolaterokaudálním směrem, což snadno ověříme – pokud v této fázi deprese mandibuly přiložíme prsty na kondyl (před tragem), ucítíme, jak kondyl naráží na prsty vyšetřujícího. Pokud na kondyly z laterální strany zatlačíme, tj. udržíme kondyly v jamkách, nebudeme schopni druhou fázi otevírání provést.
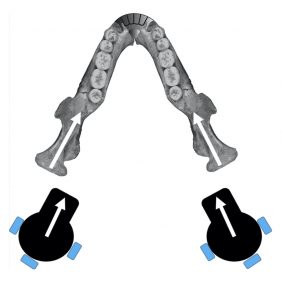
Laterální komponenta pohybu je tedy klíčovým přídatným pohybem v kloubu, jež je podmíněn flexibilitou mandibuly v oblasti bývalé syndesmosis mandibulae („symphysis menti“) – není tedy pravda, že mandibula je zcela statická kost! Naopak je velmi pružná, ohebná (angl. mandibular flexure), což má pro pohyb v temporomandibulárním kloubu velký význam. Tento faktor je biomechanicky velmi důležitý. Při pohledu shora připomíná hemimandibula, tj. úsek od symphysis menti až po kondyl, zploštělé písmeno „S“ – jedna konvexita je vytvořena v oblasti těsně před angulus mandibulae a směřuje mediálně, druhá konvexita je vytvořena přibližně v oblasti špičáku a naopak směřuje laterálně. Při pohledu na celou mandibulu shora je pak vytvořena nepárová konvexita v oblasti symphysis menti, a ta směřuje ventrálně. Celá mandibula pak shora připomíná písmeno „U“ s laterálně ohnutými konci. Ohýbání mandibuly v průběhu deprese (a také protruze, kterou nelze provést bez určitého stupně deprese mandibuly – viz dále) tedy probíhá zejména v těchto zakřiveních, a to vždy směrem do příslušné konkavity, tj. zvýrazněním příslušného ohybu.
Kromě toho je v průběhu deprese mandibuly přítomna i vnitřní rotace ramena a těla mandibuly. Výsledkem je oddálení pravé a levé kloubní hlavice a současně vnitřní rotace a přiblížení obou zubních oblouků – vzdálenost mezi dolními moláry pravé a levé strany se snižuje v průměru o 0,4 mm (rozsah 0,3 – 1,5 mm) [32, 33, 34, 35]. Situaci si lze modelově představit tak, že, podobně jako proutkař vyhledávající vodu, držíme na každé straně dvakrát esovitě zakřivený proutek ve tvaru vidlice, jehož konce stočíme do vnitřní rotace a lehce posuneme laterálně (obě proutkařovy ruce stočíme do lehké pronace a oddálíme od sebe navzájem). Zatímco rukám bližší části proutku („rami mandibulae“) se od sebe navzájem oddálí, vzdálenější části proutku (poloviny „corpus mandibulae“) se stočí dovnitř a navzájem se přiblíží. Největší pnutí pak vznikne v koncové části proutku („symphysis menti“).
Ohebnost mandibuly závisí na řadě faktorů, zejména na věku, pohlaví, kostní denzitě, síle svalů, morfologii symphysis menti a goniovém úhlu [33]. Tuto ohebnost mandibuly je třeba respektovat zejména při otiskování a zhotovování protetických prací a retenčních ortodontických aparátů v dolní čelisti [32, 33].
3. Třetí fáze (terminální rotace, někdy „nadměrná rotace“) – odpovídá maximálnímu otevření úst, kdy hlavice znovu rotuje kolem svého centra, čímž se ventrální pruh kloubního disku dostává pod kaudální okraj tuberculum articulare a nejvyšší bod caput mandibulae se často dostane dokonce ještě dále před ventrální pruh. Kromě toho dochází k dalšímu laterálnímu posunu kondylu od střední osy, jak lze snadno palpačně ověřit. Dochází k maximální kontrakci obou hlav musculus pterygoideus lateralis a maximálnímu napětí horní i dolní lamely bilaminární zóny [30]. Také dochází k výraznému zvýšení intraartikulárního tlaku mezi ventrokraniálním okrajem hlavice čelistního kloubu a dorzokaudální plochou tuberculum articulare.
Tato fáze odpovídá otevření úst nad 35 mm a je krajní polohou kloubu, kterou v praktickém životě využíváme pouze výjimečně a velmi krátkodobě (fyziologicky např. při zívání). Pokud se kloub nachází v této pozici delší dobu (např. dlouhodobé stomatologické ošetření), zejména pokud je tato poloha spojena s vyvíjením velké elevační síly (pojídání extrémních soust), je přetěžován a může docházet k jeho poškození. V této krajní situaci hrozí u jedinců s málo vyvinutým tuberculum articulare a větší volností (laxacitou) kloubního pouzdra a kloubních ligament ventrální luxace hlavice kloubu.
V průběhu celého otvírání úst se od sebe oddalují obě lamely bilaminární zóny. Zenkerův retroartikulární polštář, uložený mezi lamelami, nasává podtlakem krev z plexus pterygoideus (prostřednictvím venae maxillares) a zvětšuje tak svůj objem, čímž vyplňuje vzniklý prostor. To má veliký význam pro cirkulaci krve v kloubu. Pořadí jednotlivých fází, tedy fyziologický vzorec pohybu (angl. physiologic pattern of movement), je velmi důležitý. Pokud deprese mandibuly probíhá v jiném pořadí, tj. nejprve translace a teprve následně rotace, tj. probíhá patologický vzorec pohybu (angl. pathologic pattern of movement), dochází postupně k poškození kloubních struktur.
Elevace mandibuly je v principu opakem deprese. V první fázi elevace mandibuly, z maximální polohy do středního postavení, je hlavice rotována opačným směrem, a nejvyšší bod hlavice se tak dostane pod ventrální pruh. Při druhé fázi elevace mandibuly je hlavice znovu posunuta jako celek do oblasti intermediární zóny a celý discus articularis je zasunut zpět dorzokraniálně na původní místo tahem postranních úponových ligament disku (intraartikulárních ligament) a elastických vláken horní fibroelastické lamely bilamelární zóny disku. Při konečném uzavření úst je pak znovu rotována, dokud její vrchol nedosáhne na dorzální pruh discus articularis. Při elevaci mandibuly je krev odčerpávána zpět ze Zenkerova polštáře, čímž snižuje svůj objem. Tento mechanismus rovněž napomáhá odtoku žilní krve z mozku a lebečních splavů prostřednictvím vena jugularis interna.
Protruze a retruze
Protruze je posun mandibuly vpřed, retruze je posun vzad. Při těchto dvou pohybech se uplatňuje zejména translační pohyb mandibuly vpřed a vzad.
Protruze
Při protruzi se hlavice mandibuly spolu s discus articularis posouvají vpřed, dolů a mírně laterálně. Mezi hlavní protrudory mandibuly patří ventrální vlákna pars superficialis musculi masseteris, musculus pterygoideus medialis a caput inferius musculi pterygoidei lateralis [2]. Na počátku protruzního pohybu postupuje diskokondylární komplex v translaci společně, v terminální fázi discus articularis za caput mandibulae při translaci poněkud zaostává. Ventrální posun discus articularis je dán tahem laterálních vazů, upevňujících disk ke caput mandibulae, nikoli tahem caput superius musculi pterygoidei lateralis za ventrální úpon disku, jak bylo dříve uváděno [32]. Tento sval se uplatňuje až v pozdější fázi protruze a především v průběhu retruze (viz dále). Protruzi napomáhají sporadická svalová vlákna musculus temporalis et musculus masseter, která se někdy do discus articularis také upínají.
Protruzi můžeme rozdělit na dva základní typy:
1. Protruze vedená zuby (angl. tooth-guided protrusion). Při tomto ventrálním posunu mandibuly je klíčové řezákové vedení, kterému při protruzním pohybu do značné míry napomáhá i přítomnost špičáků. Zpočátku jsou hlavní protrudory velmi aktivní, jakmile však dojde k diskluzi zubů postranního úseku, aktivita musculus masseter a musculus pterygoideus medialis výrazně klesá, v pozici řezáků hrana na hranu mají musculus masseter a musculus pterygoideus medialis již minimální aktivitu, čímž dochází k ochraně zubů proti nadměrnému okluznímu tlaku – předpokladem tohoto snížení svalové aktivity je však diskluze zubů postranního úseku: pokud přítomna není, svaly pterygomaseterového poutka mohou být nesmírně aktivní a poškozovat takto jak zuby, tak struktury temporomandibulárního kloubu. Naproti tomu aktivita caput inferius musculi pterygoidei lateralis s postupující protruzí trvá, přičemž od tohoto okamžiku se přidává i aktivace caput superius musculi pterygoidei lateralis, čímž je celý diskokondylární komplex posouván dále ventrálně [32].
2. Protruze nezávislá na zubech (angl. tooth independent protrusion). Fyziologicky se uplatňuje u protruze s větším otevřením úst, které znemožňuje kontakt zubů, patologicky pak u stavů, kde chybí řezákové vedení, například u protetických defektů nebo ortodontických vad. Pohyb hlavice v průběhu protruze si můžeme snadno ověřit bimanuální palpací před tragem. Takto můžeme rovněž ověřit význam laterální komponenty pohybu (viz výše deprese mandibuly) – pokud udržíme z laterální strany kondyly v jamce, nebude možné pohyb provést [24, 25]. Zatímco vzdálenost kondylů se v průběhu protruze zvyšuje, vzdálenost mezi zubními oblouky se v oblasti molárů snižuje v průměru o 0,5 mm (rozsah 0,3–1,5 mm) [32, 33, 34, 35]. Rovněž se ukázalo, že se tato vzdálenost nemění, dokud není dosaženo v průměru 28 % maxima otevření úst, a od této hodnoty vzdálenost mezi dolními moláry lineárně klesá [36].
Retruze
Při retruzi se jedná v podstatě o opačný proces než při protruzi. Retruzní návrat mandibuly z protruze do základního postavení je však z větší části pasivní pohyb, kterému napomáhají dorzální část musculus temporalis, pars profunda musculi masseteris, musculus digastricus a musculus geniohyoideus, při současném zatažení discus articularis do původní polohy.
Retruze mandibuly ze základního postavení nemá pracovní význam. Caput inferius musculi pterygoidei lateralis je povoleno, discus articularis je zpět tažen elastickou složkou horní lamely bilaminární zóny a tahem laterálních vazů, spojujících discus s caput mandibulae. Zároveň je jeho poloha stabilizovaná lehkým tonem caput superius musculi pterygoidei lateralis. Tento pohyb je velmi omezen. Podílí se na něm zejména pars profunda musculi masseteris.
Jedinečnost funkce musculus pterygoideus lateralis má ještě jeden aspekt. Kromě toho, že se jeho caput superius upíná do kloubního disku a caput inferius na krček kloubní hlavice, působí obě hlavy tohoto svalu antagonisticky [17]. Při depresi nebo protruzi mandibuly je ve funkci caput inferius, zatímco caput superius, ovládající kloubní disk, relaxuje. Opačný jev probíhá při elevaci a retruzi. Při poruše koordinace této antagonistické svalové rovnováhy může být dán základ pro pozdější funkční nebo anatomické poruchy stomatognátního systému, počínaje dislokacemi kloubního disku a nitrokloubními změnami s poškozením disku a nerovnoměrným opotřebením kloubních hlavic konče [2, 17]. Při trvalém tonu caput inferius musculi pterygoidei lateralis nemůže mandibula zaujmout centrální polohu.
Laterotruze
Laterotruze je posun mandibuly do stran. Je to asymetrický pohyb. Jedná se v principu o jednostrannou modifikovanou retruzi s druhostrannou modifikovanou protruzí. Lze jej také popsat jako přibližně rotační pohyb kolem vertikální hlavice kloubu té strany, na kterou se pohyb děje.
Při laterotruzi je tedy kondyl temporomandibulárního kloubu, na jehož stranu je vykonáván pohyb, rotován a mírně se posouvá dorzolaterálně – retruzní kondyl (laterotruzní kondyl), zatímco druhostranný kondyl – protruzní kondyl (mediotruzní kondyl) se posouvá nejprve mírně mediálně, což se označuje jako okamžitá iniciální mediotruze (angl. immediate side shift), následně výrazně ventromediokaudálně, což je výrazná mediotruze (angl. progressive side shift). Okamžitá iniciální mediotruze nemusí být vždy přítomna. Retruzní kondyl je v relativním klidu, označuje se proto jako klidový neboli pracovní kondyl (rotující; angl. working/rotating condyle), neboť na jeho stranu probíhá laterotruze (pomůcka – má klid na práci), zatímco protruzní kondyl se výrazně vychyluje ventromediokaudálně, umožňuje tak posun mandibuly do strany a vyrovnává působení sil – nepracovní kondyl (balancující/balanční/kmitající/volný/klidový/nepracovní kondyl; angl. orbiting/balancing/nonworking condyle). Analogicky se strana, na kterou je laterotruze mandibuly prováděna, označuje jako pracovní strana (angl. working side), zatímco opačná strana je nepracovní strana (balancující/balanční/kmitající/volná/klidová strana; angl. non-working side).
Laterotruzi vyvolává jednostranná kontrakce musculus pterygoideus lateralis na straně balancujícího protruzního kondylu. Tento pohyb mandibuly není sám o sobě pracovní, při žvýkání se vždy kombinuje s depresí mandibuly. Návrat mandibuly z laterotruze do základní polohy – mediotruze – je na rozdíl od návratu mandibuly z protruze vysoce aktivní pohyb, vykonávaný značnou silou hlavními čelistními svaly, podílejícími se na elevaci mandibuly. Na straně balancující působí musculus mylohyoideus jako depresor. Ani laterotruze, ani mediotruze nejsou čistými pohyby do strany, nýbrž šikmými pohyby, v případě laterotruze jako dorzolaterální pohyb, v případě mediotruze jako ventromediální pohyb.
Poznámky ke klinické anatomii kloubního pouzdra
Kloubní pouzdro – capsula articularis – má tvar nálevky otevřené vzhůru. Na os temporale se upíná ventrálně před tuberculum articulare, po stranách kopíruje okraje kloubní jamky a vzadu sahá až k fissura tympanosquamosa. Na mandibule se upíná na collum mandibulae, čímž je celá hlavice uložena nitrokloubně. Ke kloubnímu pouzdru je v různé míře discus articularis připojen po stranách, k ostatním kloubním strukturám capsula articularis neadheruje příliš pevně. Pouzdro je nad úrovní disku volnější, pod jeho úrovní tužší. Zabraňuje extrémním pohybům hlavice ve směru mediálním, laterálním a kaudálním. Celkově je však poměrně slabé.
Nejsilnější a funkčně nejdůležitější část kloubního pouzdra je vytvořena v jeho laterální části – jako součást pars obliqua ligamenti lateralis [7], jež je rozepjato mezi tuberculum articulare a caput mandibulae.
Kloubní pouzdro je poměrně málo inervované, s výjimkou omezeného množství volných nervových zakončení vedoucích bolest a aferentních vláken zásobujících opouzdřená nervová zakončení typu Vaterových-Paciniho tělísek, která vysílají impulzy při rychlém pohybu, ale brzy se adaptují a signalizují tak zejména akceleraci pohybu, a Ruffiniho tělísek, která vysílají stálé impulzy v určitém rozsahu pohybu kloubu a signalizují tak směr a rozsah pohybu. Minimální množství mechanoreceptorů v kloubním pouzdře, informujících o pohybech kloubu – kinestetické čití, ukazuje, že větší část této role přebírají svalová vřeténka žvýkacích svalů. Tento fakt je podporován i zjištěním, že po odstranění caput mandibulae (kondylektomii) nedochází k zásadním změnám v pohyblivosti kloubu. Zásadní úlohu při registraci polohy a vykonávání pohybů mandibuly mají tedy žvýkací svaly, a nikoliv mechanoreceptory kloubního pouzdra a ligament [9].
Kloubní pouzdro se skládá ze dvou vrstev. Vnější fibrózní vrstva – lamina externa (lamina fibrosa) – je tvořena hustým kolagenním vazivem, které přechází plynule do periostu okolních kostí. Vnitřní synoviální vrstva – lamina interna (synoviální membrána, lamina synovialis) – vystýlá celý povrch kloubní dutiny s výjimkou povrchu chrupavek a disku. Vytváří četné záhyby.
Vnitřní vrstva je na povrchu lemována jednovrstevným plochým nebo kubickým nepravým epitelem, jehož buňky – synovialocyty – produkují synoviální tekutinu a fagocytují její nepotřebné zbytky. Pod vrstvou synovialocytů je vytvořena vrstvička řídkého kolagenního vaziva, kde nacházíme četné hvězdicovité fibroblasty a adipocyty. Synoviální vrstva buněk nemá vytvořenou bazální membránu, a je proto velmi dobře propustná, což umožňuje přímou výměnu látek mezi mezibuněčnou hmotou vazivové tkáně lamina interna a kloubní tekutinou.
Synoviální membránu můžeme podle funkce a lokalizace rozdělit na:
1. Řídký typ (areolární typ; angl. areolar type), který obsahuje velké množství řídkého kolagenního vaziva. Vyskytuje se především na místech, která nejsou vystavena tahu a tlaku. Obsahuje zejména amorfní mezibuněčnou hmotu a elementy imunitního systému [37].
2. Fibrózní typ (angl. fibrous type), který pokrývá zejména části kloubu vystavené mechanickému zatížení, například je v těsné blízkosti intermediární zóny disku, v blízkosti vazů či úponů šlach [37]. Skládá se z husté vazivové tkáně, s větším množstvím fibroblastů a kolagenních a elastických vláken. Synovialocyty připomínají svým tvarem fibroblasty, jsou uloženy relativně daleko od sebe. Cévní zásobení fibrózního typu synoviální membrány je ve srovnání s ostatními typy relativně chudé. V některých místech, vystavených velmi vysokému mechanickému namáhání, může být dokonce změněna na vazivovou chrupavku [37].
3. Tukový typ (angl. adipose type), který vytváří tukové polštářky, prominující do nitra kloubních dutin. Tento typ synoviální membrány se skládá zejména z tukové tkáně [37]. Po poranění reaguje synoviální membrána tvorbou granulační tkáně, přičemž dokonalá regenerace je možná po několika týdnech. Vnější vrstva kloubního pouzdra se rovněž hojí poměrně dobře [4, 9].
Závěr
Chápání morfologie kloubního disku je klíčové pro chápání stavby, funkce i dysfunkce čelistního kloubu, a to jak v klinické stomatologii, tak v teoretických či preklinických oborech. Jedná se o centrální strukturu, bez jejíhož pochopení nelze provést komplexnější gnatologickou úvahu, a to ani ve smyslu diagnostiky temporomandibulárních obtíží, ani ve smyslu exaktní terapie.
Obrazová dokumentace
Literatura
1. Okeson JP. Management of temporomandibular disorders and occlusion. 7th ed. USA: Elsevier; 2013.
2. Okeson JP. Management of temporomandibular disorders and occlusion. 8th ed. USA: Elsevier; 2020.
3. Čihák R. Anatomie 1. 2. vydání. Praha: Grada Publishing; 2001.
4. Dylevský I. Funkční anatomie. 1. vydání. Praha: Grada; 2009.
5. Brand RW, Isselhard DE. Anatomy of orofacial structures. A comprehensive approach. 8. vydání. St. Louis: Mosby; 2019.
6. Waschke J, Bockers TM, Paulsen F. Sobotta anatomy textbook. English edition with latin nomenclature. 1. vydání. Německo: Elsevier; 2019.
7. Šedý J, Kieslingová A, Žižka R, Kikalová K, Tauber Z, Kachlík D. Klinický význam vazů temporomandibulárního kloubu v nových kontextech. LKS, 2020; 30(6): 102 – 109.
8. Doskočil M. Anatomická pomůcka ke studiu chirurgických předmětů. Praha: Triton; 1999, 152.
9. Šedý J. Kompendium stomatologie I. Praha: Triton; 2012.
10. Musil V, Blankova A, Baca V. A plea for an extension of the anatomical nomenclature: The locomotor system. Bosn J Basic Med Sci. 2018; 18(2): 117 – 125.
11. Rocabado M, Iglarsh ZA. Musculoskeletal approach to maxillofacial pain. Philadelphia: J. B. Lippincott Comp.; 1991.
12. Šedý J. Somatické vyšetření ve stomatologii. 1. vydání. Praha: Galén; 2020.
13. Honée GL. The anatomy of the lateral pterygoid muscle. Acta Morphol Neerl Scand. 1972; 10: 331 – 340.
14. Machoň V a kol. Atlas onemocnění temporomandibulárního kloubu. Praha: Triton; 2014.
15. Wink CS, St Onge M, Zimny ML. Neural elements in the human temporomandibular articular disc. J Oral Maxillofac Surg. 1992; 50: 334 – 337.
16. Rees LA. The structure and function of the mandibular joint. Br Dent J. 1954; 96: 125 – 133.
17. Šedý J, Kieslingová A, Žižka R, Kikalová K, Foltán R, Hanzelka T. Klinická anatomie a fyziologie musculus pterygoideus lateralis: nové poznatky. LKS. 2019; 29: 226 – 235.
18. Juniper RP. Temporomandibular joint dysfunction: a theory based upon electromyographic studies of the lateral pterygoid muscle. Br J Oral Maxillofac Surg. 1984; 22: 1 – 8.
19. Cheynet F, Guyot L, Richard O, Layoun W, Gola R. Discomallear and malleomandibular ligaments: anatomical study and clinical applications. Surg Radiol Anat. 2003; 25: 152 – 157.
20. Scapino RP. The posterior attachment: its structure, function, and appearance in TMJ imaging studies. Part 1. J Craniomandib Disord. 1991; 5: 83 – 95.
21. Scapino RP. The posterior attachment: its structure, function, and appearance in TMJ imaging studies. Part 2. J Craniomandib Disord. 1991; 5: 155 – 166.
22. Zenker W. Das retroarticuläre plastische Polster des Kiefergelenkes und seine mechanische Bedeutung. Z Anat Entwickl Gesch. 1956a; 119: 375 – 388.
23. Rocabado M. Atlas Clinico. Chile: Cedime; 2011.
24. Rocabado M. Theoretical and Hans-on Master class. Cervical and craniomandibular dysfunctions. Rumunsko: SynergyOAcademy; 2018.
25. Rocabado M. Theoretical and Hans-on Master class II. Cervical and craniomandibular dysfunctions. Rumunsko: SynergyOAcademy; 2018.
26. Rocabado M. Cranio-cervical and cranio-mandibular dysfunctions. Diagnosis and approach to treatment of temporomandibular joints. Chile: Instituto Rocabado; 2019.
27. Dawson PE. Functional occlusion. From TMJ to smile design. 1. vydání. St. Louis: Elsevier; 2007.
28. Dawson PE, Cranham JC. The complete dentist manual. 1. vydání. USA: Widiom Publishing Inc.; 2017.
29. Šedý J. Kompendium stomatologie II. Praha: Triton; 2016.
30. Stelzenmueller W, Umstadt H, Weber D, Goenner–Oezkan V, Kopp S, Lisson J. Evidence – The intraoral palpability of the lateral pterygoid muscle – a prospective study. Ann Anat. 2016; 206: 89 – 95.
31. Šedý J, Kieslingová A, Kachlík D, Žižka R, Foltán R, Voborná I. Klinická anatomie a fyziologie musculus temporalis: nové poznatky. LKS. 2021; 31(2): 34 – 47.
32. Williamson EH. Dr. Eugene H. Williamson on occlusion and TMJ dysfunction. Interview by S. Brandt. J Clin Orthod. 1981; 15(5): 333–350.
33. Sivaraman K, Chopra A, Venkatesh SB. Clinical importance of median mandibular flexure in oral rehabilitation: a review. J Oral Rehabil. 2016; 43(3): 215 – 225.
34. McDowell JA, Regli CP. A Quantitative Analysis of the Decrease in Width of the Mandibular Arch during Forced Movements of the Mandible. J Dent Res. 1961; 40(6): 1183 – 1185.
35. Novak CA. Mandibular dimensional change in the various jaw positions and its effect upon prosthetic appliances. Dent Stud. 1972; 50(5): 19.
36. De Marco TJ, Paine S. Mandibular dimensional change. J Prosthet Dent. 1974; 31(5): 482 – 485.
37. Griffin CJ, Hawthorn R, Harris R. Anatomy and histology of the human temporomandibular joint. Monographs in oral science. 1975; 4: 1 – 26.
18. 11. 2022
Print: LKS. 2022; 32(11): 189 – 199
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: