Klinické projevy zlozvyků v dutině ústní v dětském věku
Soubor tří kazuistik
Souhrn: Zlozvyky a jejich klinické projevy jsou důsledky vytvoření podmíněných reflexů, jež byly zpravidla vypěstovány nevhodným zevním působením, a postupně se staly automatismy. Mohou však být i chtěnými, vědomými akty typu automutilace. V sérii tří klinických pozorování upozorňujeme na jejich relativně časté klinické projevy v dutině ústní již v dětském věku. Obtížné je zejména rozpoznání těchto stavů napodobujících závažnější onemocnění, a někdy též jejich eliminace.
Klíčová slova: zlozvyk, automutilace, dutina ústní
Clinical signs of bad habits in the oral cavity in childhood
Report of three cases
Summary: Bad habits and their clinical signs are consequences of the formation of conditional reflexes, which were generally grown by inappropriate external actions and have gradually become automatisms. They also may be wanted, conscious acts such as self-mutilation. In this series of clinical cases we draw attention to their relatively frequent clinical manifestations in the oral cavity already in childhood. In particular, it is difficult to recognize these conditions which imitate more serious illnesses, and sometimes their elimination, as well.
Key words: bad habit, self-mutilation, oral cavity
Úvod
Zlozvyky neboli parafunkce jsou stereotypními vzorci chování, jež se neustále opakují, avšak bez zjevného, racionálního účelu nebo funkce [1]. Jsou relativně častým problémem v naší populaci a ne vždy se myslí na jejich příčiny a důsledky. Některé jejich formy lze hodnotit jako stavy jednoznačně patologické, vedoucí až k sebepoškozování. Týkají se nejen dospělých jedinců, nýbrž i dětí. Nevyhýbají se ani orofaciální krajině včetně dutiny ústní. Avšak i v renomované odborné literatuře se s popisem těchto stavů vyskytujících se již v dětském věku setkáváme jen sporadicky. Tyto informace jsou obvykle kazuistického rázu a bývají redukovány na problematiku gingiválních recesů, jednorázová traumata závěsného zubního aparátu, atypické kariogenní a nekariogenní defekty lokalizované na denudovaných površích zubních kořenů, na jednorázová poškození ústní sliznice typu postanestetického traumatického vředu [2, 3, 4]. Důležitých recentních přehledových prací existuje jen minimum [5].
Projevy těchto stavů v dutině ústní včetně rtů nacházíme v dětském věku jak na ústní sliznici a retní červeni, tak na zubních tkáních a gingivě. Dráždění, někdy až sebepoškozování, jež je jejich příčinou, může být vědomé a někdy i účelové, anebo nevědomé. V tomto sdělení popisujeme relativně typické klinické projevy těchto stavů u tří celkově zdravých pacientů dětského věku, vyšetřených a léčených na pracovišti autorů tohoto sdělení.
Vlastní pozorování
Pacientka č. 1
S doporučením praktického zubního lékaře k operativní korekci tkání parodontu v oblasti dolního dásňového výběžku z důvodu obnažených „krčků“ dolních stálých středních řezáků byla vyšetřena 11letá, celkově zdravá dívka, která při rozhovoru s námi uváděla pouze mírně zvýšenou citlivost dolních předních zubů na termické podněty a občasné mírné krvácení dásní kolem těchto zubů. Léky trvale neužívala, alergie u svého dítěte rodiče neuváděli. Uvedli též, že sami nikdy nepozorovali žádné atypické chování či jednání svého dítěte.
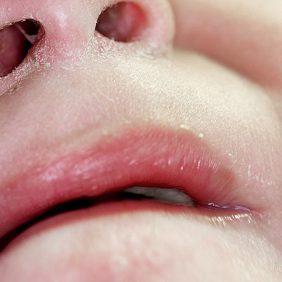
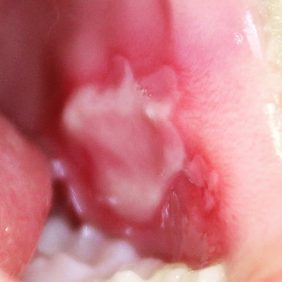
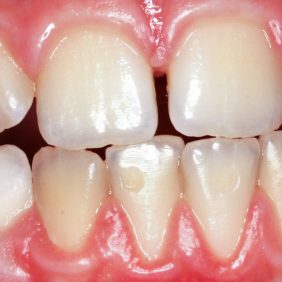
Při klinickém vyšetření jsme nalezli částečně sanovaný smíšený chrup odpovídající věku pacientky. Patrné byly drobné eroze marginální gingivy vestibulárně u obou dolních středních řezáků. Na vestibulárních plochách těchto zubů se nacházely okrouhlé, mělké sklovinné defekty (obr. 1). Zuby reagovaly přiměřeně pozitivně na zkoušku vitality chladem, poklepově byly nebolestivé. Vyšetření parodontu neprokázalo žádný patologický stav včetně gingiválních recesů popisovaných v doporučující zprávě. Ústní hygiena však byla nevyhovující, plak byl dobře patrný cervikálně na vestibulárních plochách řady zubů. Pacientka udávala, že si zuby čistí sama, bez pomoci či kontroly rodičů, a to měkkým zubním kartáčkem a pastou s fluoridy.
Na cílený dotaz uvedla, že při nervozitě si opakovaně škrábe nehty povrch předních, tzn. vestibulárních plošek dolních středních řezáků a dásně v této oblasti. Abnormální nález na zubních tkáních a marginální gingivě jsme po zvážení všech získaných údajů vyhodnotili jako důsledek déletrvající mechanické traumatizace tvrdých zubních tkání a marginální gingivy výše popsaným mechanismem, snad existující v kombinaci s jinými, zubní tkáně snadněji poškozujícími zevními vlivy (erozivní působení slazených nápojů, vkládání cizích předmětů do úst).
Terapie spočívala v domluvě s pacientkou a jejími rodiči o nezbytnosti eliminace zjištěné traumatizace, tj. doporučili jsme úplné upuštění od popsaného zlozvyku. Dále jsme doporučili lokální fluoridaci sklovinných defektů (fluoridový lak). Při kontrolní návštěvě dívka udávala zmírnění citlivosti dolních středních řezáků na termické podněty, gingiva se zcela zhojila. Případné ošetření defektů ve sklovině příslušnými výplňovými materiály jsme ponechali na registrujícím praktickém zubním lékaři.
Pacient č. 2
Celkově zdravý chlapec ve věku 18 měsíců měl dle informací získaných od rodičů přibližně 3 dny zvýšenou tělesnou teplotu, prořezávaly zuby dočasného chrupu, nejevil klinické známky zánětu horních dýchacích cest. Léky neužíval, alergie rodiče neudávali.
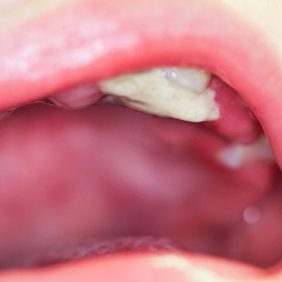
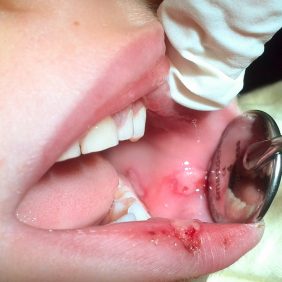
Při klinickém vyšetření byl patrný zejména výrazný otok horního rtu (obr. 2) a nekrotické ložisko na patrové sliznici za oběma levostrannými dočasnými horními řezáky (obr. 3). Prořezávání zubů odpovídalo biologickému věku dítěte, zuby horního frontálního úseku byly intaktní. Palpace horního rtu byla nebolestivá, bez hmatné rezistence či fluktuace. Slizniční defekt patrové sliznice byl krytý fibrinovým náletem, spíše nebolestivý, bez výraznějšího zánětlivého lemu a se známkami hojení na periferii. Hygiena byla dobrá, zuby svého dítěte čistili rodiče zubní pastou určenou pro daný věk a měkkým zubním kartáčkem. Ze zjištěných údajů nebylo možné vyloučit, že se jedná o důsledek déletrvajícího zraňování.
Na cílené dotazy o možné traumatizaci uvedla matka dítěte věrohodně, že chlapec si vkládá velmi často do úst dudlík opačnou stranou a nakusuje do něho (výrazně negativní postoj k myšlence, že syn by si mohl sám působit takové slizniční trauma, byť nechtěně a nevědomě, nepokrytě jevil jeho otec). Jako podezření na slizniční vřed traumatického původu s kolaterálním edémem měkkých tkání a snad i s celkovou reakcí v podobě zvýšené tělesné teploty jsme výše popsaný stav i uzavřeli.
Matka dítěte s námi spolupracovala velmi pěkně a snažila se prokázané zraňování eliminovat trvalým dohledem na dítě. Při kontrolní návštěvě, kdy chlapec byl již 7 dní bez dudlíku, byl defekt měkkých tkání zcela zhojen, na sliznici perzistovala pouze drobná vkleslinka v místě původní nekrózy. K recidivě postižení nedošlo.
Pacient č. 3
S nejzávažněji vyhlížejícím postižením se na naše pracoviště dostavila na doporučení registrujícího praktického zubního lékaře 5letá dívka. Důvodem bylo přibližně den trvající zduření levé tváře. Dívka se s ničím neléčila, léky trvale neužívala, do tváře se neuhodila. Alergie rodiče neudávali, nepozorovali žádné atypické chování svého dítěte. Při ranním čištění zubů předchozího dne si matka povšimnula u dcery na sliznici její levé tváře červené vystouplé „bouličky“. Do druhého dne se však rozvinul nebolestivý otok levé tváře, který je přivedl k lékaři.
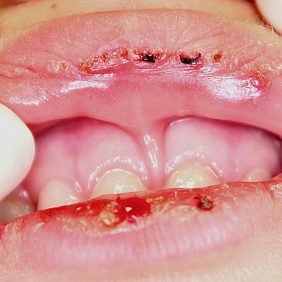
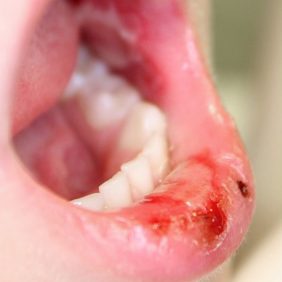
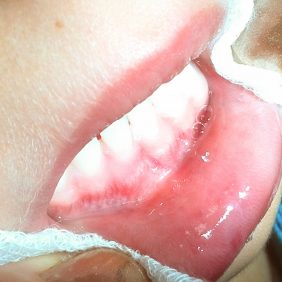
Při extraorálním vyšetření byl patrný diskrétní otok levé tváře. Otok byl palpačně měkký, nebolestivý, bez hmatné rezistence či fluktuace, kůže nad ním byla jen mírně zarudlá. Na červeni horního i dolního rtu byly zaschlé krusty (obr. 4a). Další eroze byly na labiální sliznici dolního rtu ve střední čáře (obr. 4b). Ústní hygiena pacientky byla pěkná, zuby dočišťovala matka. V dutině ústní se nacházely rozsáhlé okrsky erodované a edematózní bukální sliznice na levé straně v úrovni okluzní roviny (obr. 4c). Submandibulární mízní uzliny vlevo byly mírně zvětšené, avšak palpačně nebolestivé. Pacientka byla afebrilní, veškeré slizniční defekty byly zcela nebolestivé.
Pro podezření na arteficiální, nejspíše traumatický původ postižení, jsme se dále dotazovali jak dítěte, tak i rodičů. Zjišťovali jsme zejména, zda si dítě nepřikusuje tvář nebo nevkládá do úst cizí předměty. Matka připustila, že dcera si občas vkládá do úst z levé strany pramen vlasů, který cucá a přikusuje. I v tomto případě jsme uvažovali především o mechanické traumatizaci ústní sliznice, ať již vědomé či nevědomé.
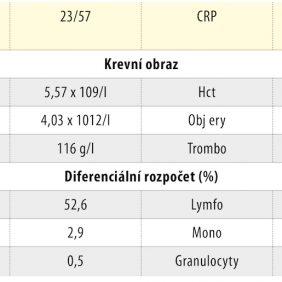
Abychom vyloučili závažnější onemocnění, která se mohou projevovat v daném věku podobně (např. jiná fyzikální poškození – poleptání či popálení, recidivující afty, alergická reakce, nekrotizující parodontální choroba, vzácně i multiformní erytém a hemato-onkologická onemocnění), provedli jsme základní pomocná laboratorní vyšetření (tab. 1) s průkazem hodnoty CRP při horní hranici normy a alterované hodnoty sedimentace erytrocytů. Jejich výsledky nesvědčily pro jakékoli závažnější celkové onemocnění.
Léčba spočívala opět v pokusu o eliminaci zlozvyku, v tomto případě podmíněném úpravou účesu ve smyslu zkrácení vlasů, dále jsme doporučili výplachy úst bylinnými nálevy a obklady rtů 0,25% vodným roztokem ZnSO4. Při kontrolním vyšetření po jednom týdnu bylo dobře patrné postupné hojení všech erozí (obr. 4d). K výsevu nových eflorescencí již nedošlo, ústní sliznice i červeň rtu se zcela zhojily, od výše popsaného zlozvyku dívka ustoupila (obr. 4e).
Diskuze
V popsaných kazuistikách se jednalo o důsledky déletrvajícího, vědomého i nevědomého mechanického dráždění až zraňování různých tkání v dutině ústní u celkově zdravých dětí. Mezi mechanismy, jež ke zraňování v dutině ústní vedou, patří i v dětském věku zejména kousání, škrábání, bodání, řezání, tupé násilí, poškozování hojících se ran. Tyto afekce mohou být spojeny i s extraorálními změnami identického původu [5]. Za zcela atypický mechanismus poškození ústní sliznice, popsaný u pacientky č. 3, lze pokládat přikusování pramene vlasů a s tím spojenou traumatizaci bukální sliznice, nejde však o ojedinělé pozorování důsledků tohoto zlozvyku [6].
K tomuto jednání dítěte mohou vést nejrůznější příčiny. Vytváření zlozvyku může v dětském věku nastat v situaci, kdy si dítě neví rady samo se sebou, a tuto svoji „nečinnost“ nahrazuje, zprvu nechtěně, určitým nežádoucím, nevhodným konáním, jež se postupně stane konáním chtěným, pro dítě potřebným, nakonec zdánlivě normálním. Tímto zlozvykem si dítě nahrazuje jiný dobrý pocit nebo klid. V jiných případech se může jednat o projevy poruchy chování ve smyslu sebepoškozování čili automutilace (angl. self-injury, self-mutilation, self-inflicted lesion). Obvykle se jedná o záměrné, opakované sebeubližování, spojené jen s nevelkou bolestivostí a nevedoucí k extrémnímu, až sebevražednému jednání [5]. Projevuje se různě lokalizovaným a různě závažným zraňováním nejrůznějších částí těla, zejména v oblasti hlavy, krku a rukou, a je obvykle signálem vážnějšího psychického problému, který postižený jedinec nedokáže zvládnout jiným způsobem a bez pomoci okolí. Zvlášť v dětském věku mohou být každá starost či zklamání prožívány jako velké a neřešitelné situace, zejména tehdy, je-li na ně dítě samo, nebo se jen osamoceně cítí. Sebepoškozování je jedním z řady různých způsobů, jimiž se dítě může snažit na danou stresovou situaci upozornit a signalizovat svému okolí, že je něco významného trápí. Takové jednání je méně obvyklým a méně známým komunikačním nástrojem, jehož prostřednictvím se dítě snaží předat svému okolí důležité informace o sobě, o svojí životní a psychické nepohodě. Proto bychom neměli tyto situace nikdy podceňovat nebo dokonce zlehčovat. Jedná se mnohdy o vědomé, funkční, účelové chování, jehož cílem je získat potřebnou pozornost a pomoc [5].
Sebepoškozování v dutině ústní se častěji vyskytuje také u dětí s poruchami autistického spektra, též v rámci řady syndromů a u dětí s mentální retardací. V souhrnném sdělení Cannavaleové et al., zabývajícím se orálními projevy sebepoškozování, byly mezi 19 popisovanými jedinci ve věku 6–86 roků celkem 4 děti [7]. Pěkný přehled těchto stavů uvádí již opakovaně zmiňovaná práce Limerese et al. (tab. 2) [5]. V řadě těchto případů může zubní lékař obeznámený s danou problematikou přispět i k diagnostice různých závažných stavů, protože jejich orální projevy mohou patřit mezi vůbec první symptomy některých syndromologických jednotek a různých neurologických postižení.
Terapie těchto stavů s projevy v dutině ústní je individuální a nemusí být u spolupracujících jedinců dětského věku obtížná. Používají se při ní postupy psychologické, farmakologické, intraorální chrániče a clony bránící pokračování traumatizace, v extrémních případech i postupy chirurgické, spočívající v extrakcích zraňujících zubů [5, 7]. Léčba však nejčastěji spočívá v eliminaci traumatizujícího faktoru či alespoň pokusu o ni, někdy také v aplikaci antiseptik či antibiotik, jde-li o rozsáhlejší a infikovaná poranění měkkých tkání. Je však vázána na dobrou komunikaci lékaře s dítětem a také na dobrou spolupráci lékaře s rodiči či jinými zákonnými zástupci nezletilého pacienta. Ta však může být i poněkud limitujícím faktorem, zvláště tehdy, je-li ochota rodičů přijmout pro ně „nepříjemné“ konstatování lékaře o skutečné povaze potíží jejich dítěte omezená, nebo dokonce odmítavá (určitou negativní roli však může sehrát i jakékoli předchozí nevhodné vyjádření lékaře, neuváženě naznačující možnost existence závažnější choroby). V těchto případech se nabízí, a někdy je i nutná, spolupráce s lékaři jiných odborností (pediatr, dětský psychiatr) či s dětským psychologem.
Závěr
Projevy zlozvyků vedoucích k sebepoškozování jsou mnohdy neobvyklé až bizarní, týkat se mohou měkkých i zubních tkání [6, 8, 9, 10], což částečně demonstrujeme i tímto sdělením. V dutině ústní mohou důsledky těchto abnormálních forem chování a jednání napodobovat různá závažnější onemocnění – nádory, hematologické choroby, akutní a chronické stomatitidy a záněty různého původu [2, 7]. Relativně často se na ně prvoplánově nepomýšlí, v dětském věku o nich uvažujeme ještě méně často než v dospělosti. Mechanismy jejich vzniku se v dětském věku výrazněji neliší od mechanismů, jež se uplatňují v dospělosti [3, 5, 7].
Nezanedbatelná je i určitá komunikační bariéra daná věkem dítěte, jeho nedůvěrou v neznámé okolí, někdy i pouhou povinnou přítomností rodičů při zjišťování anamnestických údajů. Výsledkem je mnohdy provádění nejrůznějších nadbytečných vyšetření a léčebných výkonů, které nemohou být úspěšné. Jejich důsledkem je někdy další, v tomto případě již iatrogenní poškození dětského pacienta diagnostickým či terapeutickým výkonem, jež celkovou situaci znepřehledňuje, komplikuje, někdy i zhoršuje. V takových situacích je vždy zcela namístě konzultace s oborově příslušným pracovištěm klinického typu.
Prevence zlozvyků vedoucích někdy již v dětském věku k sebepoškozování není jen úkolem lékařů či psychologů [11]. Jedná se spíše o záležitost vyžadující pozornost a spolupráci rodiny, školy, zdravotníků, bližšího okolí dítěte. Zubní lékař, který je součástí tohoto sociálního okolí dítěte, může bránit vzniku zlozvyků a z nich plynoucím postižením v orofaciální krajině trojí cestou. Především se musí snažit zlozvykům předcházet dobrou osvětou, určenou rodičům dětských pacientů. V případě průkazu již vytvořeného zlozvyku by se měl zubní lékař pokusit ve spolupráci s rodiči již vyvinutý zlozvyk eliminovat. V rámci svých schopností a možností může pomáhat i při léčbě již vyvinuté somatické poruchy.
Informovanost jak stomatologické, tak i laické veřejnosti o obecné problematice zlozvyků, jejich příčinách a důsledcích, projevech v dutině ústní, však zůstává z pohledu autorů tohoto sdělení dlouhodobě nedostačující, a proto vyžadující trvalou snahu odborníků o jejich popularizaci v odborné veřejnosti.
Obrazová dokumentace
Literatura
1. Urbanová W. Dumlání – nevinný zlozvyk nebo velký problém? Stomateam. 2011; 11(1): 15 – 19.
2. Bimstein E, Needleman HL, Karimbux N, Van Dyke TE. Periodontal and gingival health and diseases. Children, adolescents, and young adults. Martin Dunitz Ltd., London 2001; 37 – 42, 49 – 71.
3. Neville BW, Damm DD, White, DK. Color atlas of clinical oral pathology. BC Decker Inc, Hamilton London 2003; 41 – 51, 169 – 186.
4. Scully C, Flint SR, Porter SR. Oral diseases. An illustrated guide to diagnosis and management of diseases of oral mucosa, gingivae, teeth, salivary glands, bones and joints. Martin Dunitz Ltd., London 1996; 143 – 146, 175 – 176, 217 – 218.
5. Limeres J, Feijoo JF, Baluja F, Seoane JM, Diniz M, Diz P. Oral self-injury. An update. Dent Traumatol. 2013; 29: 8 – 14. Dostupné z: https://doi.org/10.1111/j.1600 – 9657.2012.01121.x.
6. Slezák R, Radochová V, Šembera M. Neobvyklé postižení parodontu stálého horního středního řezáku vyvolané implantací cizorodého materiálu (lokalizovaná destrukce parodontu). Čes Stom/Prakt zubní Lék. 2018; 118(2): 33 – 38.
7. Cannavale R, Itro A, Campisi G, Compilato D, Colella G. Oral self-injuries: Clinical findings in a series of 19 patients. Med Oral Patol Oral Cir Bucal. 2015; 20(2): e123 – e129. Doi: 10.4317/medoral.19643.
8. Pilathadka S, Slezák R, Vahalová D, Vavřičková L, Dufková D, Ramanathan C, Bittner J. Méně obvyklá postižení ústní sliznice vyvolaná snímatelnými zubními protézami. Quintessenz. 2008; 17(2): 15 – 20.
9. Slezák R, Antalovská Z, Jelenová H. Decubitus linguae (glossitis traumatica). Prakt zubní Lék. 1993; 41(4): 117 – 119.
10. Slezák R. Traumatické defekty gingivy a ústní sliznice. LKS. 1997; 7(12): 16 – 19.
11. Šipka H. Zlozvyky ve stomatologické praxi. Sborník prací Filozofické fakulty brněnské univerzity. B, Řada filozofická. 1954; B2(1), 96 – 104.
23. 5. 2020
Print: LKS. 2020; 30(5): 86 – 90
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: