Phlegmona colli
Kazuistika
Souhrn: Autor popisuje závažnou krční flegmónu u 75leté polymorbidní pacientky s mnohočetnými lékovými alergiemi. Léčba spočívala v hospitalizaci pacientky, stabilizaci celkového zdravotního stavu, chirurgické revizi a drenáži krčních prostor v celkové anestezii a intravenózním podávání antibiotik. Doba léčby činila 20 dnů.
Klíčová slova: kolemčelistní zánět, flegmóna, chirurgická léčba, alergie
Cellulitis of the neck
Case report
Summary: The author describes the treatment of severe cellulitis of the neck in a 75-year-old female patient with many systemic diseases and with multiple drug allergies. The treatment was consisted of hospitalizing the patient, general health stabilization, surgical revision and drainage neck areas under general anesthesia and intravenous administration of antibiotics. The treatment period was 20 days.
Key words: deep neck infection, cellulitis of the neck, surgical treatment, allergy
Úvod
Kolemčelistní záněty (KČZ) jsou závažná infekční onemocnění bakteriálního původu, která i v dnešní době výrazně ohrožují zdraví a životy pacientů (1). Jedná se o záněty postihující hluboké anatomické prostory hlavy a krku s možností šíření zánětu i do dalších vzdálenějších preformovaných prostorů. Před érou antibiotik byla udávána úmrtnost na KČZ v rozmezí 10 – 40 %, v současné době je nižší především díky existenci širokospektrých baktericidních antibiotik, všeobecné dostupnosti včasné chirurgické terapie a kvalitní pooperační péči (2). S cílem upozornit na přetrvávající závažnost KČZ autor tohoto sdělení předkládá vlastní klinické pozorování.
Vlastní pozorování
Na Stomatologickou kliniku LF UK a FN v Hradci Králové se dostavila 75letá polymorbidní pacientka s rozsáhlým zánětlivým zduřením a zarudnutím tváře a krku na pravé straně. Dle jejích údajů otok přetrvával již 6 dní, byl bolestivý, v čase postupně narůstal, 3 dny měla přetrvávající polykací obtíže, tuhé sousto spolkla pouze s výraznými bolestmi. O dva dny dříve byla pro polykací obtíže a bolest v krku vyšetřena otorinolaryngologem, který ordinoval analgetika a doporučil kontrolu u registrujícího zubního lékaře.
Pacientka se celkově léčila s bronchiektáziemi, recidivujícími infekcemi horních cest dýchacích, diabetem mellitem II. typu, arteriální hypertenzí, hypotyreózou, osteoporózou, dyslipidemií. Opakovaně prodělala trombózu žil levé dolní končetiny a plicní embolii. Trvale užívala ambroxol (Ambrobene), amlodipin (Agen), loratadin (Claritin), rosuvastatin (Rosucard), fenofibrát (Lipanthyl), amilorid a chlortalidon (Amicloton), omeprazol (Helicid), levothyroxin (Euthyrox), metformin (Siofor), inzulinové analogy s krátkou a dlouhou dobou působení (Novorapid, Lantus), warfarin (Warfarin), metoklopramid (Cerucal), vápník s vitaminem D3 (Calcichew D3). Navíc se jednalo o polyvalentní alergičku, potvrzené alergie udávala na jodovou kontrastní látku při CT vyšetření, z léků na metamizol (Baralgin, Algifen), triamcinolon (Kenalog), prokain (Novocain), metipranolol (Trimepranol), kyselinu acetylsalicylovou (Acylpyrin), nitrofurantoin (Furantoin), glycerol-trinitrát (Nitroglycerin), klotrimazol (Candibene), xantinol (Xanidil), ciprofloxacin (Cifloxinal), fenoxymetylpenicilin (V-penicilin), tetracyklinová antibiotika, dále na trávy, pyly a roztoče. Uváděla, že mívá hodnoty glykemie 8 – 12 mmol/l a hodnoty INR 2–3. Poslední preventivní prohlídku u registrujícího zubního lékaře pacientka podstoupila cca před 5 lety.
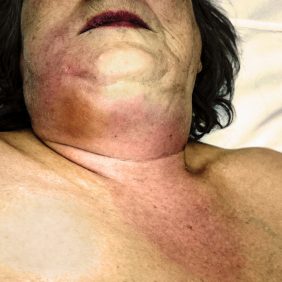
Při klinickém vyšetření jsme zjistili perimandibulární a submandibulární zduření vpravo, které bylo palpačně bolestivé, tuhé, bez hmatné fluktuace, zasahující až k jugulu, kde pacientka rovněž udávala palpační bolestivost. Poklep nad sternem byl také bolestivý. Kožní kryt nad otokem byl výrazně zarudlý. Zarudnutí přesahovalo na krku střední čáru a také přesahovalo jugulum v kaudálním směru (obr. 1). Krční lymfatické uzliny jsme pro otok měkkých tkání nehmatali, otevírání úst měla pacientka omezeno na 25 mm.
Chrup byl nekompletní, kariézní, v pravém dolním kvadrantu byly přítomny pouze zuby 41, 42, 43, 46, 47. Zub 46 byl destruovaný kazem, nereagoval na test vitality chladem a poklepově byl bolestivý, zuby 41, 42, 43 a 47 reagovaly pozitivně na test vitality chladem. Dále jsme zjistili tuhý zánětlivý infiltrát spodiny dutiny ústní a dolního vestibula vpravo. Pacientka byla afebrilní, tělesná teplota činila 36,3 °C.
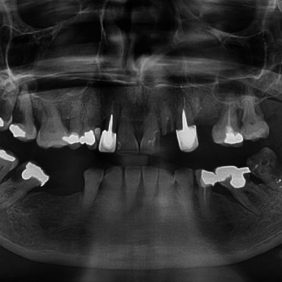
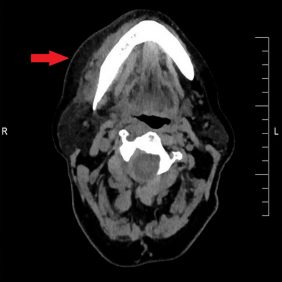
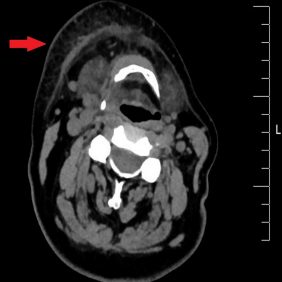
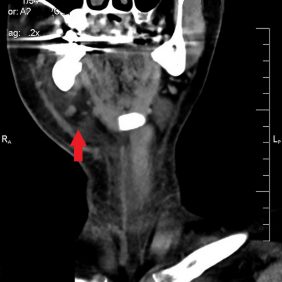
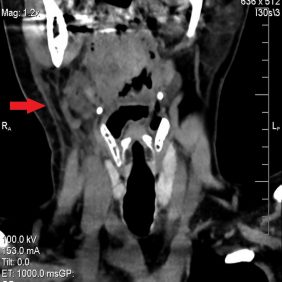
Zhotovili jsme panoramatický rentgenogram, který ukázal obraz kariézního chrupu (obr. 2). Zub 46 s rozsáhlou kariézní lézí měl periapikální projasnění kolem meziálního kořene. Dále jsme nalezli retinovaný zub 48. Doplnili jsme CT vyšetření (bez podání kontrastní látky), které ukázalo flegmonózní prosáknutí měkkých tkání krku s maximem změn v podkoží vpravo, bez jasné známky kolikvace a jen s ojedinělou krční lymfadenopatií (obr. 3a, 3b, 3c, 3d). Aktuální hodnota INR činila 4,6.
Pro diagnózu flegmonózního kolemčelistního zánětu odontogenního původu při celkově nedobrém zdravotním stavu jsme doporučili neodkladnou hospitalizaci pacientky, dále zahájení parenterálního empirického podávání antibiotik, normalizaci hodnot INR a revizi krčních prostor v celkové anestezii.
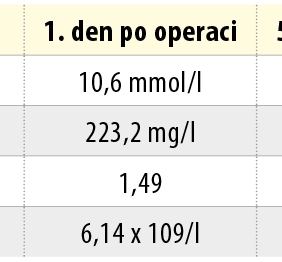
Provedli jsme vyšetření krevního obrazu, biochemického profilu a koagulačních testů (tab. I). Zhotovili jsme předozadní rentgenový snímek plic, elektrokardiogram a zajistili předanestetické vyšetření před plánovaným výkonem v celkové anestezii. Zahájili jsme podávání vitaminu K a čerstvě zmražené plazmy za účelem snížení hodnoty INR, dále jsme podávali infuze 10% glukózy s odpovídajícími jednotkami HMR inzulinu. Volbu antibiotik jsme konzultovali pro mnohočetné lékové alergie pacientky s antibiotickým střediskem Ústavu klinické mikrobiologie FN HK. V úvahu připadalo podávání trojkombinace antibiotik klindamycin, metronidazol, gentamicin, nebo dvojkombinace imipenem/cilastatin a metronidazol, které jsme dali přednost.
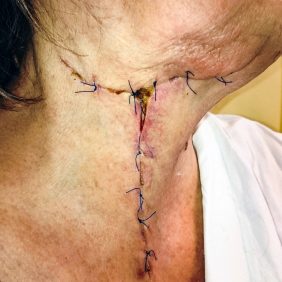
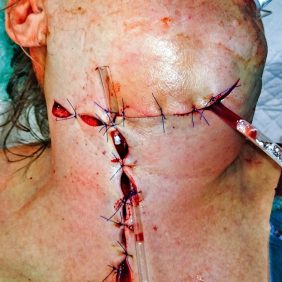
Ve večerních hodinách téhož dne, když byla hodnota INR snížena na 2,02, jsme v celkové anestezii provedli revizi krčních prostor z řezu v pravé submandibulární krajině a před přední hranou kývače vpravo. Široce jsme otevřeli a zrevidovali pravostranné prostory submandibulární, submentální, parafaryngeální. Nalezli jsme silně zapáchající flegmonózní zánět s množstvím drobných abscesů v podkoží a kolem velkých cév na krku. Provedli jsme laváž krčních prostorů 3% H2O2, drenáž kolemčelistních prostor čtyřmi trubicovými drény a sbližovací suturu (obr. 4).
Po výkonu jsme pacientku plánovaně přeložili na lůžkové oddělení Kliniky anesteziologie, resuscitace a intenzivní medicíny FN HK, kde kolegové nadále podávali antibiotika, pro depleci minerálů prováděli jejich substituci a zahájili podávání nízkomolekulárního heparinu (LMWH) náhradou za warfarin. Následující den jsme pacientku extubovali a během dalšího dne jsme ji převzali zpět na standardní lůžkové oddělení. Dále jsme prováděli pravidelné výplachy trubicových drénů 3% H2O2 a převazy operační rány. Klinický stav a laboratorní hodnoty se postupně zlepšovaly (tab. I), zánětlivý infiltrát perimandibulárně a submandibulárně se zmenšoval.
Výsledky bakteriologického vyšetření materiálu, který jsme odebrali během operačního výkonu, prokázaly přítomnost Actinomyces odontolyticus, Parvimonas micra a Fusobacterium nucleatum. Po odeznění omezeného otevírání úst jsme extrahovali nevitální zub 46. Vzhledem k výrazné fragilitě periferních žil jsme dále pacientce zavedli periférií implantovaný centrální žilní katetr (PICC) cestou v. basilica sin. pro potřebu déletrvajícího intravenózního podávání antibiotik. Během hospitalizace měla pacientka opakované periody hyperglykemie, které jsme řešili úpravou dávek inzulinu a perorálních antidiabetik. Léčba dvojkombinací antibiotik trvala 12 dní s následným pokračováním monoterapie metronidazolem dalších 8 dní.
Před ukončením hospitalizace jsme pacientku převedli zpět z nízkomolekulárního heparinu na warfarin. Propustili jsme ji po 20denní hospitalizaci v celkově dobrém stavu (obr. 5). Po dimisi docházela na pravidelné kontroly, kde jsme lokálně ošetřovali operační rány a následně jsme pacientku odeslali k provedení sanace chrupu k registrujícímu zubnímu lékaři.
Diskuze
Etiologii KČZ můžeme obecně rozdělit na odontogenní a neodontogenní (1, 2, 3). Častější odontogenní příčiny jsou většinou následkem zubního kazu, dále pak dentitio difficilis, parodontitidy, přítomnosti druhotně zánětlivě změněných čelistních cyst, zánětlivých komplikací po extrakcích zubů (4, 5). Mezi neodontogenní příčiny KČZ patří zejména neadekvátně léčená nebo nerozpoznaná traumata měkkých tkání a obličejového skeletu, záněty slinných žláz, lymfatických uzlin, patrových mandlí nebo i zánětlivá onemocnění kůže (5). Mezi vyvolávající infekční agens patří nejčastěji smíšená orální bakteriální mikroflóra, jak aerobní, tak anaerobní, často v kombinaci s kvasinkami rodu Candida (6).
Léčba KČZ spočívá v chirurgické revizi a drenáži příslušných anatomických prostor, samozřejmostí je odstranění vyvolávající příčiny za současné antibiotické terapie. Stále platí klasické chirurgické pravidlo: „Ubi pus, ibi evacua”, čili „Kde je hnis, tam ho vypusť” (2). Po chirurgické revizi následuje výplach zrevidovaných kolemčelistních prostor antiseptickými prostředky. Námi použitý 3% H2O2 je vhodný pouze u široce otevřených incizí, naopak aplikace peroxidu vodíku do tunelizovaných prostor hlubokých incizí a kontraincizí může v důsledku expanze plynu způsobit vznik emfyzému a tím i eventuální šíření infekce do vzdálenějších prostor.
Na počátku KČZ se tvoří zánětlivý infiltrát podmíněný zvýšenou kapilární propustností. Pokud je tento stav neléčený, přechází v tvorbu abscesu, tj. dutiny vyplněné hnisem, nebo dochází k flegmóně, tzn. plošnému šíření zánětu do okolních prostor bez tvorby abscesů. Flegmonózní forma zánětu je typická pro jedince s celkovými chorobami omezujícími imunitní odpověď organismu. Klinické vyšetření je vhodné doplnit zobrazovacími metodami, nejčastěji zhotovením panoramatického rentgenogramu zubů a čelistních kostí, dále sonografickým vyšetřením k potvrzení či vyloučení tekutinové kolekce v měkkých tkáních. V některých případech je vhodné i provedení CT vyšetření k určení rozsahu a směru šíření zánětu (7). Přítomnost plynu v měkkých tkáních při CT vyšetření značí infekci vyvolanou anaerobními druhy, podobně jako putridní zápach při otevření infikovaných krčních prostor (4, 6).
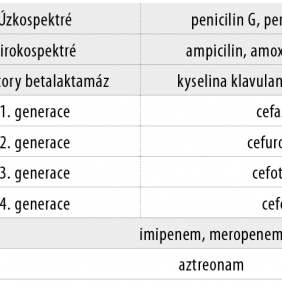
Antibiotická léčba je většinou neodkladná, a proto zpočátku empirická (5). Nejčastěji jsou léky první volby širokospektré peniciliny potencované inhibitory bakteriálních betalaktamáz. Při dvojkombinaci antibiotik se obvykle volí penicilinová antibiotika a metronidazol, při trojkombinaci se k předchozím přidává gentamicin. Materiál pro bakteriologické a někdy také mykologické vyšetření je nezbytné odebrat ještě před zahájením antibiotické terapie (2).
Výsledek bakteriologického vyšetření nebyl žádným překvapením. Jako původci popsané afekce byly identifikovány komenzální anaerobní koky a tyčky nacházející se běžně v zubním mikrobiálním povlaku – aktinomycety, fuzobakterie a parvimonády (dříve Peptostreptococcus micros, Micromonas micros).
Námi použitý imipenem je betalaktamové antibiotikum ze skupiny karbapenemů. Jedná se o antibiotikum s nejširším spektrem působení ze všech betalaktamových antibiotik (tab. II), působící baktericidně na grampozitivní i gramnegativní, a to aerobní i anaerobní bakterie včetně pseudomonád. Imipenem se používá společně s cilastatinem, který zabraňuje jeho přeměně v ledvinách na neúčinné metabolity a potencuje tak jeho účinnost. Jedná se o tzv. vázané antibiotikum, jehož použití je vždy vázáno na souhlas antibiotického střediska. Je určen pouze pro intravenózní podávání. Kombinace imipenem/cilastatin jeví řadu různě závažných lékových interakcí při současném podání s různými dalšími léky a relativně často je též zdrojem závažnějších gastrointestinálních obtíží. Metronidazol patří mezi syntetická nitroimidazolová antibiotika s baktericidním působením na anaerobní bakteriální druhy a některá protozoa. Je dostupný jak pro perorální, tak pro parenterální formu podání. Často se používá v kombinacích s jinými antibiotiky k doplnění spektra jejich účinku. Opatrnosti je zapotřebí zejména při jeho současném podávání s klasickými perorálními antikoagulačními preparáty (warfarin). Gentamicin je aminoglykosidové antibiotikum s baktericidním účinkem převážně na gramnegativní bakterie, účinný je však i proti některým grampozitivním druhům. Určený je pouze pro parenterální formu podání. Je výrazně ototoxický a nefrotoxický, a proto je nutné terapeutické monitorování jeho plasmatické koncentrace (8).
Závěr
Kolemčelistní záněty zůstávají jednou z nejčastějších příčin hospitalizací na lůžkových odděleních orální a maxilofaciální chirurgie. Pacienty jsou relativně často jedinci bez většího zájmu o orální zdraví, se špatnou ústní hygienou, ale též lidé se závažnými celkovými chorobami. Poslední výše uvedené konstatování se týká i naší pacientky. Je nutné zdůraznit, že pravidelné a řádné preventivní prohlídky prováděné v každém věku mohou zabránit těmto velmi vážným zdravotním komplikacím (9).
Obrazová dokumentace
Literatura
1. Pazdera J. Základy ústní a čelistní chirurgie. 3. vydání, Univerzita Palackého v Olomouci, Olomouc, 2013.
2. Dolezalova H, Zemek J, Tucek L. Deep Neck infections of Odontogenic Origin and Their Clinical Significance. A Retrospective Study from Hradec Králové, Czech Republic. Acta Medica (Hradec Kralove, Czech Republic), 2015, 58(3): 86 – 91.
3. Miloro M, Ghali GE, Larsen PE, Waite P. Peterson‘s principles of oral and maxillofacial surgery. 3rd edition, People‘s Medical Publishing House, Shelton, CT, 2012.
4. Hupp JR. Contemporary oral and maxillofacial surgery. 6th edition, Elsevier Mosby, St. Louis, MO, 2014.
5. Pošta P, Anderle P, Schwarz J. Dentoalveolární chirurgie. Test 12: Dětský pacient se zduřením v submandibulární a perimandibulární oblasti. LKS, 2015, 25(12): 257–260.
6. Celakovsky P, Kalfert D, Tucek L, et al. Deep neck infections: risk factors for mediastinal extension. European Archives of Oto-Rhino-Laryngology, 2014, 271(6): 1679 – 1683.
7. Liberda O, Peřina V, Machálka M, Bulik O, Schwarz D. Multimediální atlas pro výuku stomatologické chirurgie – retence zubů a vývojové odontogenní cysty. Multimediální podpora výuky klinických a zdravotnických oborů: Portál Lékařské fakulty Masarykovy univerzity [online] 19. 2. 2009, poslední aktualizace 19. 2. 2009 [cit. 2009-02-19] Dostupný z: <http://portal.med.muni.cz/clanek-487-multimedialni-atlas-pro-vyuku-stomatologicke-chirurgie-retence-zubu-a-vyvojove-odontogenni-cysty.html>.
8. Lincová D, Farghali H. Základní a aplikovaná farmakologie. 2., dopl. a přeprac. vyd., Praha, Galén, 2007.
9. Mejzlik J, Celakovsky P, Tucek L, et al. Univariate and multivariate models for the prediction of life-threatening complications in 586 cases of deep neck space infections: retrospective multi-institutional study. The Journal of Laryngology & Otology [online], 2017, 131(09): 779 – 784 [cit. 2018-03-22], doi: 10.1017/S0022215117001153.
16. 3. 2019
Print: LKS. 2019; 29(3): 54 – 58
Autoři:
Fotografie
- Karel Král
Rubrika:
Téma: