Dentoalveolární chirurgie / Test 12
Dětský pacient se zduřením v sub- a perimandibulární oblasti
Test 12
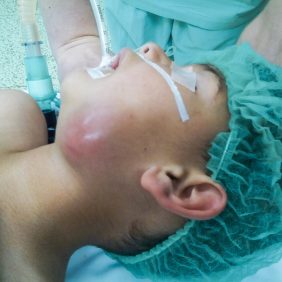
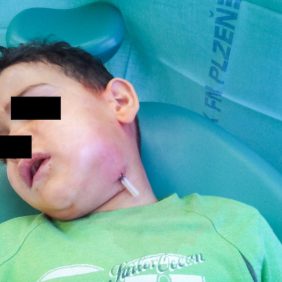
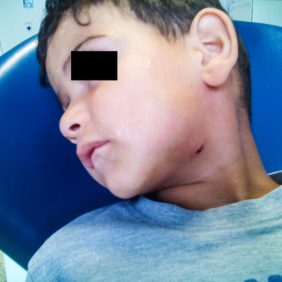
Koncem jara letošního roku byl na Stomatologickou kliniku LF UK a FN Plzeň doporučen praktickým zubním lékařem chlapec ve věku 5 let pro otok levé tváře (obr. 1). Anamnesticky bylo zjištěno, že otok se postupně rozvíjel několik dní, po celou dobu trvání obtíží nebylo zaznamenáno zvýšení tělesné teploty, nebyly též přítomny bolesti zubů ani jiné podobné obtíže. Rodina situaci řešila návštěvou LSPP, kde údajně nebyli ošetřeni, protože odmítli uhradit pohotovostní regulační poplatek. Pacient opět s několikadenní latencí pro progresi otoku navštívil s rodinou praktického zubního lékaře, který chlapce vyšetřil a následně odeslal na naši kliniku.
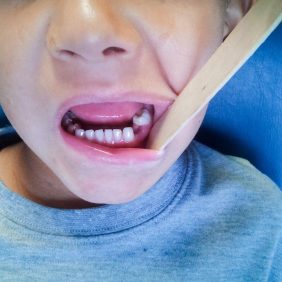
Zde bylo provedeno klinické vyšetření s nálezem peri- a submandibulárního otoku vlevo, palpačně bolestivým s naznačenou fluktuací a se zarudnutím kůže nad otokem. Otevírání úst bylo lehce omezeno, v ústech byl přítomen kompletní dočasný chrup místy postižený kariézním procesem. Zuby v levém horním i dolním kvadrantu nevykazovaly známky akutního zánětu, test vitality zubů chladem nebyl vzhledem k věku a spolupráci pacienta zcela validní. Nejvíce suspektní zub 74 byl zcela bez reakce na chlad, poklepově však nebyl bolestivý, vestibulárně od něj byla lehce prosáklá sliznice, palpačně nebolestivá, bez zarudnutí. Sliznice a měkké tkáně lingválně vlevo, stejně tak i palatinálně a vestibulárně v horní čelisti a hrdlo byly klidné, patrové tonsily nebyly zvětšeny a nejevily známky zánětu. Velké slinné žlázy byly klidné, slina byla tvořena v dostatečném množství a odtékala volně bez příměsi hnisu. Pacient byl afebrilní a bez známek celkové zánětlivé reakce.
Otázky:
1. Jsou vhodná další doplňující vyšetření?
2. O jakou diagnózu se s největší pravděpodobností jedná?
3. Jaká je léčba?
Test 12 – řešení
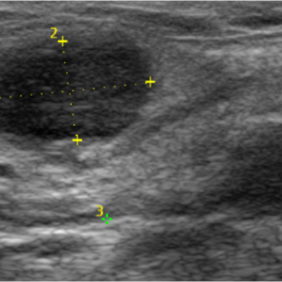
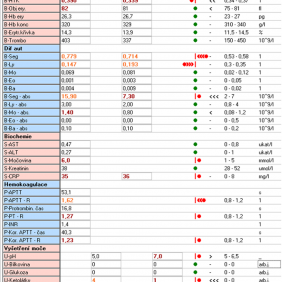
Ad 1: Po základním klinickém vyšetření bylo provedeno ultrasonografické vyšetření krku a dolní čelisti s důrazem na postiženou oblast, nález byl typický pro abscesovou dutinu (obr. 2). Ze sonografického obrazu nebylo jednoznačně patrné, zda se jedná o absces vzniklý šířením zánětlivého procesu od infekčního fokusu per continuitatem, či se jedná o zabscedovanou lymfatickou uzlinu při reaktivní krční lymfadenopatii. Bylo neprodleně doplněno laboratorní vyšetření krve (obr. 3). Rentgenologické vyšetření čelistí bylo odloženo do doby zklidnění suspektně zánětlivého onemocnění. Vzhledem k věku a k povaze onemocnění bylo doplněno pediatrické vyšetření a vyšetření anesteziologem.
Ad 2: Na základě provedených vyšetření bylo zřejmé, že se s největší pravděpodobností jedná o zánětlivé onemocnění čelisti se submandibulárním abscesem původem pravděpodobně od nekrotického zubu 74. Zánět nebyl provázen typickými zánětlivými projevy, jako je bolest příčinného zubu, zvýšená tělesná teplota a další celkové zánětlivé změny. Absence těchto projevů by mohla způsobit diagnostickou nejistotu – diferenciálně diagnosticky by mohlo připadat v úvahu i nádorové onemocnění. Okolnosti vzniku potíží, ultrasonografické a laboratorní vyšetření však jednoznačně podporovaly diagnózu zánětu.
Primárních zdrojů zánětu opět připadá v úvahu několik. Vzhledem k absenci dentálních obtíží lze pomýšlet na lymfadenitidu při tonsilitidě, aktinomykózu či jiné zánětlivé onemocnění tkání dutiny ústní, laryngu, či jiné spádově nadřazené oblasti (1). Klinické vyšetření však podobnou afekci neodhalilo a bolesti v krku či sliznice úst nebyly anamnesticky přítomny. Dále přichází v úvahu sialoadenitida, pro kterou klinický nález opět nebyl typický, jak již bylo popsáno výše. Další možné zdroje infektu, jako je fraktura čelisti či dentitio difficilis a podobně, byly vyloučeny, a proto jako nejpravděpodobnější zdroj zánětlivého procesu zůstal kariézní zub 74. Nepřítomnost dentálních obtíží by svědčila pro lymfogenní rozsev patogenních mikroorganismů při subakutním či chronickém průběhu zánětu periodoncia s následnou lymfadenopatií a zabscedováním lymfatických uzlin.
Ad 3: Kolemčelistní záněty bývají téměř vždy bakteriální, v případě dentální etiologie se většinou nejedná pouze o jednoho původce, ale bývá jich více. Jedná se tedy o smíšenou infekci a kultivačně jsou zachycovány bakterie ze skupin aerobních, fakultativně anaerobních i anaerobních bakterií. Infekční proces mívá často tendenci se šířit do okolí fokusu a může zasáhnout hluboké prostory hlavy a krku. Další šíření zánětu je ovlivněno anatomickou lokalitou a přítomností fascií oddělujících jednotlivé prostory. Pokud proces překoná přirozené anatomické bariéry, může se šířit do dalších prostor, někdy s fatálními následky. Při proniknutí bakterií do krevního řečiště dochází k bakteriemii a patogeny se tak mohou dostávat i na vzdálená místa v organismu, další cesta šíření bakterií je lymfogenně a v tomto případě jsou nejčastěji zasaženy spádové lymfatické uzliny (2). Příčina kolemčelistního zánětu u dospělých pacientů je statisticky nejčastěji odontogenní, u dětí pak převažuje jako zdroj zánětu infekce horních cest dýchacích, zejména pak tonzilitida.
Léčba takovýchto zánětlivých onemocnění je medikamentózní – antibiotiky (zprvu většinou vedena empiricky a cílena na nejpravděpodobnějšího patogena s následnou eventuální úpravou medikace dle výsledků mikrobiologických testů citlivosti) spolu s chirurgickou revizí postižených prostor, evakuací hnisavých kolekcí a jejich drenáži s následnými pravidelnými výplachy antiseptiky a výměnami drenáže (3, 4).
U našeho pacienta, jak již bylo řečeno dříve, byl nejpravděpodobnější příčinou nevitální a kariézní zub 74. Vzhledem k lokalizaci, rozsahu postižení a věku pacienta byla indikována zevní incize v celkové anestezii. Pacienta jsme ihned po dokončení všech vyšetření začali připravovat k provedení zmíněného výkonu. Bylo provedeno předoperační vyšetření pediatrem s domluvou následné hospitalizace na dětské klinice a vyšetření anesteziologem před uvedením do celkové anestezie. K operaci bylo přistoupeno ihned, jakmile bylo dosaženo dostatečného vylačnění pacienta, které je potřebné k zamezení aspirace při regurgitaci žaludečního obsahu v narkóze.
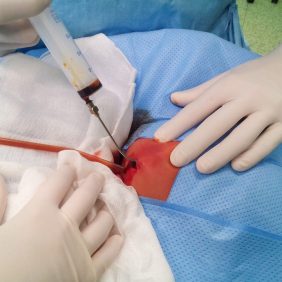
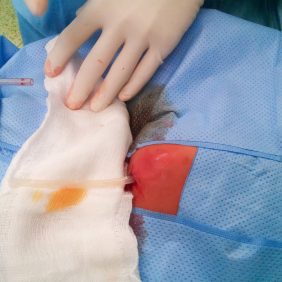
Výkon byl proveden dle plánu v celkové anestezii po orotracheální intubaci, kdy byla z transkutánního submandibulárního řezu postupnou preparací evakuována abscesová dutina s odběrem materiálu k mikrobiologickému vyšetření. Po hojném výplachu incizní rány a abscesového prostoru antiseptiky byla zavedena do rány pasivní trubicová drenáž a pacient byl po výkonu hospitalizován dle domluvy na dětské klinice k observaci a antibiotické léčbě (obr. 4), (obr. 5), (obr. 6). Antibiotická léčba byla vedena zpočátku empiricky – aminopenicilinem s betalaktamem, později na základě výsledku mikrobiologické kultivace, která prokázala v primokultuře pyogenního streptokoka, byla léčba upravena na krystalický intravenózní penicilin. Tato léčba trvala po dobu čtyřdenní hospitalizace na dětské klinice a po dimisi bylo ještě pokračováno v perorální léčbě V-penicilinem do odeznění zánětlivých projevů. Antibiotická terapie byla samozřejmě doplněna o denní převazy rány a s výměnami drenáže a výplachy antiseptiky (obr. 7). Před dimisí byl po zklidnění zánětu extrahován zub 74 jako možný infekční fokus a po propuštění z hospitalizace pacient docházel na ambulantní obvyklé ošetřování rány (obr. 8), (obr. 9). Po konečném odstranění drenáže a zaléčení zánětlivého procesu byl pacient předán do péče pedostomatologického oddělení ke zhotovení RTG vyšetření a dokončení diagnostiky dentálních fokusů a jejich případné sanaci. K tomuto se však již nedostavil a bez udání důvodu již nepřišel na naši kliniku.
Zánětlivá onemocnění čelistí jsou i v dnešní době velice častá onemocnění hlavně u pacientů s nesanovaným chrupem, jejichž počet bohužel neklesá. Závěrem je nutno říci, že původně malé zánětlivé onemocnění snadno řešitelné u ambulantního specialisty s nevelkou zátěží pro dítě i zdravotní systém si nakonec vyžádalo několikadenní hospitalizaci s nutností agresivní antibiotické léčby a výkonem v celkové an estezii za spolupráce několika odborníků. S touto problematikou se setkáváme bohužel poměrně často, hlavně u sociálně slabších skupin spoluobčanů (5).
Summary
Dentoalveolar surgery
Test 12: A boy with an unilateral swelling in the peri- and submandibular region
The autors present a case report of a boy with a swelling in peri- and submandibular area on the left side. The basal examination gave us a suspect of a deep neck space infection, so the ultrasound examination and the hematological and biochemical examination of the blood was done. The results ensured us in a diagnosis of deep neck space infection with the submandibular absces formation. The origin of the inflamation was probably the tooth 74, which was without vital reaction on cold and was destructed by a tooth decay. The treatment was antibiotic and surgical – the extraoral incision with the pus evacuation and drainage of the abscess cavity with extraction of the affected tooth 74. Local antiseptic lavage of the wound and drainage changes were done every day during a hospital treatment. After finishing this treatment the patient had an appointment on our pedostomatomatological department, where he did not come and after healing the inflamation we have no reports about this patient.
Obrazová dokumentace
Literatura
1. Hauer L, Geigerová L, Andrle P. Cervikofaciální aktinomykóza. LKS, 2010, 20(12): 244 – 249.
2. Ščigel V. Antibiotická profylaxe v nových doporučeních. LKS, 2008, 18(1): 14 – 18.
3. Hauer L, Kasl Z, Hrušák D, et al. Záněty očnice odontogenní etiologie. LKS, 2014, 24(2): 34 – 40.
4. Hauer L, Andrle P, Hrušák D. Angina Ludovici odontogenní etiologie. LKS, 2012, 22(10): 201 – 215.
5. Hodačová L, Slezák R, Šmejkalová J. Postoje pacientů k orálnímu zdraví a s ním sdružené kvalitě života. LKS, 2008, 18(12): 346 – 349.
14. 12. 2015
Print: LKS. 2015; 25(12): 257 – 260
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: