Možnosti a volba retenčního systému u hybridních náhrad nesených dentálními nitrokostními implantáty Přehledový článek
Přehledový článek
Souhrn: Navzdory poklesu prevalence kompletní bezzubosti v posledních deseti letech zůstává bezzubost zejména v důsledku současného trendu stárnutí populace takřka celosvětovým palčivým problémem. Z terapeutických možností se kromě léty ověřené rehabilitace pomocí celkové snímatelné náhrady na základě průlomové publikace P. I. Brånemarka z roku 1977 spektrum terapie rozšiřuje i o implantologické řešení. Uplatnění implantátů je možné jak ke stabilizaci celkové snímatelné náhrady, tedy jako součást náhrady hybridní, tak i jako součást fixní protetické práce, která je nesena výhradně implantáty. Ideálním řešením u pacientů s rozsáhlejší atrofií alveolárního výběžku, kde je nutné esteticky korigovat i podporu rtů a tváří, případně kde by zuby ve fixních náhradách měly značně prodloužené klinické korunky, jsou náhrady hybridní. Hybridní náhrada přitom využívá širokou škálu komerčně dostupných retenčních prvků, které slouží pro retenci a stabilizaci protézy, přičemž se mohou jednotlivé fixtury spojovat nebo mohou stát samostatně. Jaké jsou možnosti při volbě jednotlivých retenčních prvků hybridních náhrad?
Klíčová slova: zubní implantáty, hybridní náhrady, retenční prvky
Possibilities and choice of retention system for hybrid prostheses supported by dental implants
Review article
Summary: Despite the declining prevalence of complete toothlessness in the last ten years, mainly due to the current trend of population aging, the topic remains an almost global burning problem. Among the therapeutic options, in addition to conservative and by years proven rehabilitation with the help of a total removable prosthesis the spectrum of therapy has expanded on a basis of Brånemark's groundbreaking work published in 1977 to include implant supported solutions. The use of implants is possible both to stabilize the total removable prosthesis, as part of a hybrid prosthesis, and as part of a fixed prosthetic work, which is carried exclusively by dental implants. Hybrid prostheses are an ideal solution for patients with more extensive atrophy, where it is necessary to aesthetically correct the filling of the lips and face, or where teeth in fixed prostheses should have considerably elongated clinical crowns. The hybrid prostheses use a wide range of commercially available retention elements, which serve for fixation, retention and stabilization of the prosthesis, whereby the individual fixtures can be joined or they can stand separately. What exactly are our retention elements options for hybrid prostheses?
Key words: dental implants, hybrid prostheses, attachments
Úvod
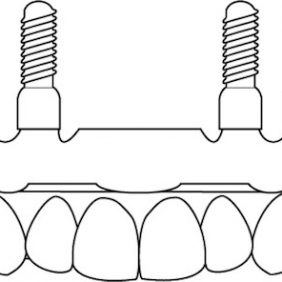
Navzdory poklesu prevalence kompletní bezzubosti v posledních deseti letech zůstává bezzubost zejména v důsledku současného trendu stárnutí populace takřka celosvětovým palčivým problémem. Z terapeutických možností se kromě léty ověřené rehabilitace pomocí celkové snímatelné náhrady na základě průlomové publikace P. I. Brånemarka [1] z roku 1977 spektrum terapie rozšiřuje i o implantologické řešení. Uplatnění implantátů je možné jak ke stabilizaci celkové snímatelné náhrady, tedy jako součást náhrady hybridní [2], tak i jako součást fixní protetické práce, která je nesena výhradně implantáty. Hybridní náhrada využívá širokou škálu komerčně dostupných retenčních prvků, které slouží pro retenci a stabilizaci protézy, přičemž se mohou jednotlivé fixtury spojovat nebo mohou stát samostatně.
Kotevní prvek náhrady (attachment) je definován jako mechanické zařízení pro retenci a stabilizaci protézy [3]. Retenční prvky u hybridních náhrad kotvených na zubech jsou používány více než století. K jejich prvnímu použití došlo ve Švýcarsku kolem roku 1898 a zpopularizovány byly před 60 lety Gilmourem [4]. V literatuře byly popsány různé metody upevnění hybridních náhrad na vlastních zubech [5, 6]. V současnosti díky míře úspěšnosti, s jakou lze dosáhnout osseointegrace, jsou protetické práce podepřené implantáty u bezzubé čelisti plnohodnotnou alternativou ke klasickým snímatelným náhradám. Existuje přitom jasná souvislost mezi spokojeností pacientů a mírou retence protézy [8]. Velikost retenční síly 5 až 7 N (Newton) byla prokázána jako dostatečná pro retenci hybridních náhrad podepřených implantáty při funkci [9].
Anatomická situace v čelisti, požadovaný stupeň retence, náročnost na provádění ústní hygieny, paralelita a vzdálenost mezi implantáty, mezičelistní vztahy, stav chrupu, případně přítomnost protetických prací a jejich typ v protiskusu i finanční náklady jsou důležitými faktory při rozhodování o výběru vhodného typu retenčního zařízení [10, 11, 12, 13]. Platí, že u menšího počtu implantátů a jejich menšího průměru a kratší délky použijeme spíše kotevní prvky více rezilientní, a dbáme na to, aby žvýkací tlak byl přenášen implanto-mukózně. V těchto případech pravidelně kontrolujeme dosed hybridní náhrady na sliznici. Náhrada nesmí sedět pouze na implantátech, ale důležitý je kontakt s alveolární sliznicí (např. magnety, kulové attachmenty a oválné třmeny) [14, 15]. Kotevní prvek typu rigidního opěrného třmene by měl být indikován pouze při větším počtu vhodně umístěných implantátů, jelikož při nižším počtu a nedostatečném prostorovém rozložení by došlo k neúměrnému zatížení fixtur. Volba kotevního prvku závisí jednoznačně i na čelisti, ve které se fixtury nacházejí. Samostatné implantáty opatřené kulovými attachmenty nebo systémem Locator zabírají sice méně místa ve výsledné protéze, avšak doba životnosti implantátů u těchto hybridních náhrad je v horní čelisti prokazatelně nižší [16].
Dle způsobu retence můžeme jednotlivé retenční prvky rozdělit na: frikční, mechanické, frikční a mechanické a magnetické. Retenční síla je dosažena přes mechanickou retenci (interlocking), frikční kontakt nebo magnetickými silami vznikajícími mezi patricí a matricí [17]. Retenční prvky jsou součástí náhrady či připojené k implantátům. Mohou být vyráběny individuálně frézováním nebo odlévány dle spalitelných plastových předtvarů, přičemž obě alternativy jsou prokazatelně úspěšné jak ve smyslu přežití implantátů, tak i spokojenosti samotných pacientů [18, 19]. Alternativou k individuálním prvkům jsou pak prvky továrně zhotovené.
Axiální zásuvné spoje
Axiální zásuvné spoje se skládají z patrice a matrice v mnoha variacích co do tvaru, tak i do umístění. S ohledem na funkci je můžeme rozdělit na rezilientní a rigidní. Rezilientní umožňují pohyb náhrady směrem k protéznímu loži a rotaci těla náhrady, čímž chrání sekundární díl a implantát před přetížením. Vyžadují ale větší prostor ve vertikálním směru. Naproti tomu rigidní varianta neumožňuje pohyb náhrady při funkci, ale lze ji uplatnit v případě omezené nabídky mezičelistního prostoru [20].
Typy axiálních zásuvných spojů
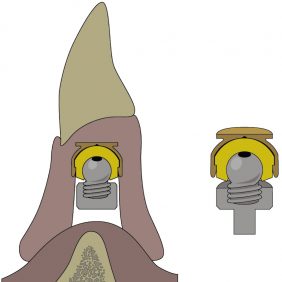
1. Kulový zásuvný spoj
Patrice kulového tvaru je ukotvena ve fixtuře, přičemž matrice je inkorporována v bázi náhrady. Může mít trojí charakter:
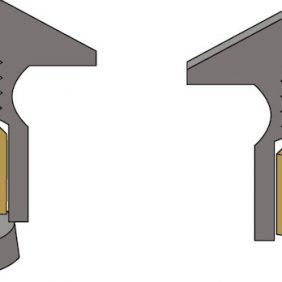
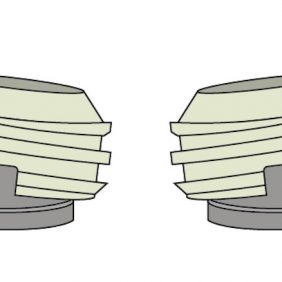
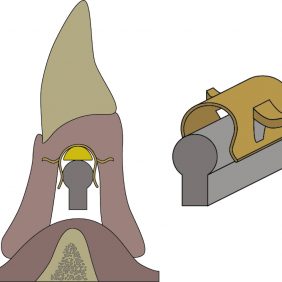
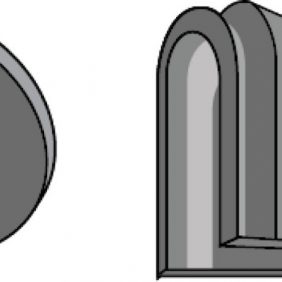
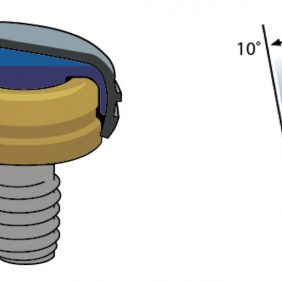
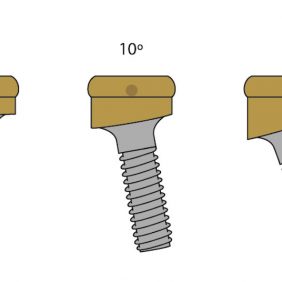
- O-kruhový zásuvný spoj. Skládá se z titanové patrice a lehce vyměnitelné kruhové matrice z pružného materiálu, která je osazená v kovovém pouzdře polymerovaném do těla náhrady (obr. 1). V závislosti od konfigurace pouzdra a matrice může poskytovat během funkce tento druh spoje adekvátní absorpci nárazů [21]. Retenční kapacita tohoto systému je však ovlivněna případnou inklinací implantátů [22], a to tak, že síla retence se při vyšší inklinaci než 10° výrazně snižuje v čase. Patrice bývá standardně 6 nebo 4,5 mm vysoká. Matrice je obvykle dodávána v různých stupních retence lišících se podle výrobce a při ztrátě retence je nutná její výměna.
- Kovová matrice Dalbo systému (obr. 2). Kovová matrice sice snižuje rezilienci samotného systému, ale retenční síly jsou oproti O-kruhovému systému téměř dvojnásobné. Jelikož je matrice kovová, jedná se o aktivovatelnou variantu.
- Kovová matrice s pérovým účinkem. Jedná se o jednoduchý a efektivní rezilientní systém, který umožňuje rotaci těla náhrady. Příkladem může být systém Preci Ball. Matrice i patrice jsou kovové, tudíž je možné měnit míru retence pomocí aktivace nebo deaktivace matrice za pomoci speciálního klíče. Kovovou matrici tvoří dva stejnoměrné díly, které zodpovídají za snadné nasazení a vyjmutí náhrady, čímž zabraňují vzniku páčivých sil na implantát, přičemž pérový efekt po obvodu matrice umožňuje rotační pohyb (obr. 3). Průměr patrice je 2,25 mm a celková výška je 3,7 mm.
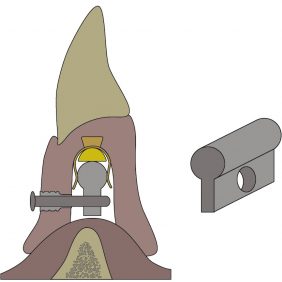
2. ZAAG – Zest Anchor Advanced Generation
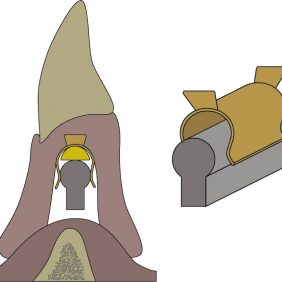
Je to novější verze starého systému ZEST. Matrice je upevněna k fixtuře, plastová patrice je ukotvena v pouzdře polymerovaném v bázi náhrady (obr. 4). Výška pouzdra může být standardní (3,1 mm) (obr. 5), nebo redukovaná (2 mm) (obr. 6). Patrice může v rámci pouzdra volně rotovat a po opotřebení je snadno vyměnitelná. Míra pevnosti ukotvení se pak odvíjí od volby tuhosti patrice, která je dodávána v různých, barevně odlišitelných variantách.
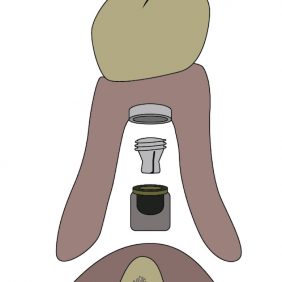
3. Systém Locator
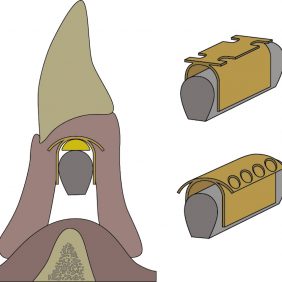
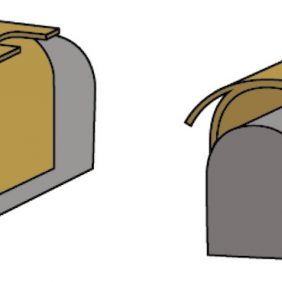
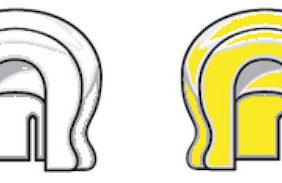
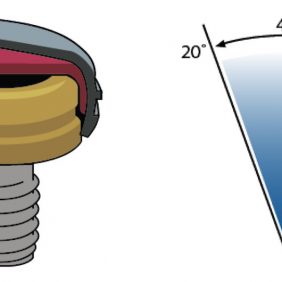
Samonaváděcí (oblé demarkační linie matrice umožní patrici před dosedem vyhledat správnou pozici a případným pohybem v pouzdře se jí adekvátně přizpůsobit) systém s duální retencí, a to vnitřní, která vzniká mezi vnitřní plochou matrice a patrice (chybí u extendovaného typu), a vnější – na jejím vnějším obvodu. Patrice jsou uložené v kovovém pouzdře polymerovaném v bázi náhrady. Patrice se ve svém kovovém pouzdře pohybují v rozsahu od 20° při standardní korekci (obr. 7) až po 40° při extendovaném typu (obr. 8). Tento pohyb umožní náhradě dokonale se přizpůsobit žvýkacím pohybům během funkce a využít rezilienci protézního lože, čímž zabezpečí výborný přenos žvýkací síly přes sliznici protézního lože a zároveň brání náhradě v uvolnění.
Matrice jsou dodávané s možností korekce disparalelity fixtur od 10° do 20° (obr. 9). Jejich oblé demarkační linie pomáhají při samonaváděcím mechanizmu systému [23]. Míra retence je dána tuhostí patric, které jsou barevně odlišené (obr. 10) a díky kovovému pouzdru i lehce vyměnitelné. V závislosti na výrobci poskytují retenci od 450 g (červená, extendovaný typ), přes celou variaci až po 2,2 kg (bílá, standard) ve všech případech standardních situací.
Locator R-TX. Nejnovější přírůstek rodiny Locator je systém, který umožňuje díky svému inovativnímu tvaru korekci disparalelních implantátů až o 60° (obr. 11) i bez použití angulované matrice.
4. ERA attachment (Sterngold)
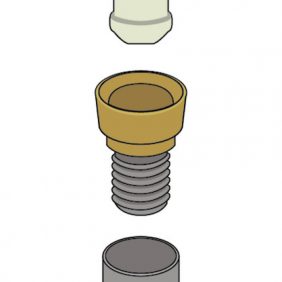
Systém, jehož axiální verzi tvoří kovová matrice s otvorem pro únik vzduchu (obr. 12), která je fixována na implantátu, a patrice z nylonu vysoké denzity, usazená v kovovém pouzdře inkorporovaném v těle náhrady [24]. Jedná se o semirigidní systém, kdy elasticita patrice zajišťuje stlačitelnost vlivem žvýkací síly, a umožňuje tak mikropohyb mezi patricí a matricí, čímž omezuje přenos žvýkací síly na fixturu. Správný směr inzerce náhrady je zabezpečen límcem patrice, který je zodpovědný i za zvukový fenomén ve formě typického „cvaknutí“ při nasazení náhrady.
5. Magnetický attachment
Podstatou funkce magnetického attachmentu je využití přitažlivosti magnetů. V minulosti používané slitiny AlNiCo [25], které využívaly otevřené magnetické pole, jsou dnes již nahrazeny slitinami s obsahem samaria (SmCo) a neodymia (NdFeB), jež využívají uzavřené magnetické pole. Jedna část attachmentu je fixována k implantátu a druhá je upevněna do těla náhrady. Starší systém, který využíval upevnění magnetu do náhrady přímo a jehož nevýhodou byla malá míra retence (jenom 2 N anebo méně) [26] a poměrně brzká koroze [27], je již dnes nahrazen umístěním magnetu do ochranného pouzdra (obr. 13).
Dle tvaru můžeme magnety rozdělit na ploché, tvaru kužele s navalitými okraji nebo plošného kuželovitého krytí. Magnet tvaru kužele s navalitými okraji nebo plošného kuželovitého krytí, který je upevněn v pouzdře, má možnost pohybu, čímž umožňuje korekci disparalelity implantátů až o 24° a zároveň umožní stálý kontakt a retenci náhrady i v průběhu pohybů náhrady během funkce (obr. 14).
Relativní nevýhodou bývá retence pouze ve svislém směru. To zároveň chrání fixturu před nežádoucím působením laterálních sil [28], tedy porušení stability náhrady. Nevýhodou je rychlá ztráta retence při oddálení magnetů [29]. Stabilita protézy by měla proto být dosažena dostatečnou extenzí báze náhrady, případně dalším retenčním mechanizmem. Výhodou bývá minimální zátěž implantátů, konstantní retence magnetů v čase a to, že není vyžadován specifický směr nasazování náhrady, což lze s výhodou využít zejména u méně zručných pacientů.
6. Teleskopické korunky a kónusové korunky
Použití systému tzv. dvouplášťových korunek na zubech k podepření snímatelné náhrady je terapeutickým konceptem úspěšně používaným již od sedmdesátých let minulého století [30, 31, 32]. Jejich využití v kombinaci s hybridní náhradou nesenou implantáty se jeví jako terapeutická modalita s dlouhodobě předvídatelnými výsledky [33, 34, 35]. Principem retence je frikce mezi dvěma plášti korunek. Vnitřní plášť, tzv. primární korunka (kónus nebo teleskop), je kotvená na implantátu. Teleskopické korunky jsou v kontaktu svými plášti v cervikální třetině, případně polovině, přičemž kónusové korunky se dotýkají v celém rozsahu plášťů korunek. Míra retence je přitom odlišná u korunek s paralelními stěnami a kónusem větším než 0° [36]. Směr nasazení náhrady musí být u primárních korunek stejný, aby bylo možné zasunout sekundární korunku, která je součástí těla náhrady.
Existuje varianta rezilientní a rigidní. Rezilientní je teleskopická korunka bez okluzálního stopu, která žvýkací tlak přenáší implanto-mukózně, tzn. že při zátěži (žvýkacím pohybu) se náhrada vertikálně pohybuje a distribuuje žvýkací sílu i na sliznici bezzubého alveolu [37]. Rigidní je kónusová korunka a teleskop s jasně definovaným okrajem dosedu s převahou enoseálního přenosu žvýkacího tlaku nad žvýkacím tlakem přenášeným při tlaku přes sliznici alveolu [38, 39].
Primární korunka je na rozdíl od svého protějšku na vlastním zubu pacienta (a to zejména v situacích, kdy je jí opatřen zub živý, eventuálně je nutné výrazněji korigovat disparalelitu jednotlivých pilířů) značně redukována, a tudíž není objemově náročná. Korunka se modeluje specificky k dané situaci v dutině ústní (závisí na počtu a rozmístění implantátu, a tudíž na nárocích na přenos žvýkacího tlaku – rigidní/rezilientní varianta) a následně se odlévá z dentální slitiny, případně se frézuje z prefabrikovaných částí ze zlata, keramiky nebo titanu.
Vnější plášť, tzv. sekundární korunka, je pak součástí těla náhrady. Může být spojena s litou konstrukcí báze náhrady prostřednictvím drážek, nebo vlepena do chromkobaltové báze, případně je upravena metodou galvanického pokovování (potažením tenkou vrstvou ryzího zlata). Dnes je možná i kombinace primárního kónusu ze ZrO2 keramiky a sekundární části (rovněž i celá báze hybridní zubní náhrady) z polyetereterketonu (PEEK), které jsou vyráběny pomocí CAD/CAM technologií.
Mezi pozitiva teleskopických korunek patří, že umožňují dobře udržitelnou ústní hygienu, kvalitní retenci i při nižším počtu implantátů, možnost přizpůsobení míry retence aktuální situaci – stavu implantátu – a estetický výsledek. Velkou nevýhodou teleskopických korunek je technická náročnost a s tím související zvýšené finanční náklady.
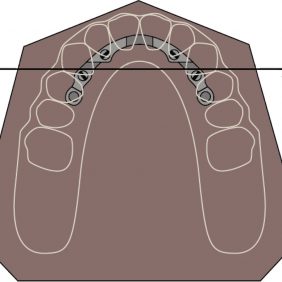
Třmeny pro hybridní náhrady
Systém třmenů může být (obdobně jako je tomu u axiálních spojů) rigidní, nebo rezilientní, který umožní při zátěži pohyb protézy směrem k protéznímu loži. Třmeny umožňují dle několika studií biomechanické výhody, jako je lepší rozložení žvýkacích sil mezi jednotlivé implantáty rozmístěné do plochy a tím i předcházení potenciálnímu přetížení jednotlivých fixtur [40, 41, 42, 43, 44]. Slot a kol. uvádějí i větší spokojenost pacientů s náhradou podepřenou implantáty spojenými třmenem [45]. Množství místa, tvar alveolárního výběžku a typ konstrukce nám předurčí i výsledný tvar třmenu. Pro správné postavení třmenu vzhledem k budoucí náhradě je přitom nevyhnutný diagnostický wax-up. Ten slouží u tzv. proteticky řízeného konceptu implantologie jednak ke stanovení vhodné pozice zavedení fixtur ještě před implantací, ale také ke zhotovení případných celkových snímatelných náhrad a hlavně v souvislosti se zhotovením třmenu k navržení třmenu samotného.
Třmeny můžeme rozdělit na tři skupiny: dle typu materiálu a způsobu zhotovení, dle tvaru a dle typu retenčního mechanizmu, který třmen využívá.
Třmeny dle materiálu a způsobu zhotovení
1. Prefabrikovaný třmen ze slitiny ušlechtilých kovů s vysokým obsahem zlata
Vylitím otisku se zhotoví pracovní model, jehož součástí jsou i manipulační implantáty (analogy implantátů). Na manipulační implantáty se našroubují sekundární díly, na které se nasadí prefabrikovaná zlatá kapna bez vnitřního osmihranu z neoxidující slitiny o vysokém bodu tání 1400 až 1490 °C (Ceramicor: Au 60 %, Pt 19 %, Pd 20 %, Ir 1 %). Výška kapny je 6 mm a v okluzi se může zkrátit o 1,5 mm. Prefabrikované segmenty třmenu se zkrátí podle potřeby takovým způsobem, aby dosedly do prostoru mezi kapnami, a následně se připojí k sekundárním dílům přiletováním nebo svařením laserem.
Laserem spojený třmen nevyžaduje pájení za použití různých chemikálií, a je proto biokompatibilnější. Segmenty se přitom svaří dohromady pod odpovídajícím tokem argonu (spoje nesmí zmodrat – modrá barva je indikací nedostatečného proudu argonu, a tudíž i skutečnosti, že kov pohltil kyslík, což předurčuje třmen k vyššímu riziku fraktury). Svařování probíhá přímo na modelu.
Pájený zlatý třmen vyžaduje spojení třmenu a kapny pomocí pryskyřice, která je beze zbytku spalitelná. Nevýhodou fixace plastovým materiálem je nutné následné zhotovení modelu k pájení ze zatmelovací hmoty. Bodovým svářením lze provádět spojení i bez zatmelovací hmoty. Třmeny jsou však v místě spojení oslabené a může dojít k jejich fraktuře. Tento postup se nedoporučuje u extendovaných třmenů.
2. Individuální litý třmen
Zhotovení třmenu pomocí metody odlití z jednoho kusu využívá plastovou kapnu na třmen a jednotlivé spalitelné předtvary třmenů. Do prostoru mezi plastové kapny se ukotví za pomoci spalitelného plastu prefabrikovaný plastový spalitelný třmen správné délky. Je důležité, aby se válec obalil odlévanou slitinou v celém rozsahu, což zabezpečí přesnost odlitku a zároveň dostatečnou difuzi. Licí vtoková soustava se připevní ke každému kontaktnímu místu válců a po zalití zatmelovací hmotou následuje lití z příslušné slitiny kovů. U této techniky je vyšší riziko lidské chyby a je značně ovlivněna schopnostmi zubního technika [46].
3. Třmen zhotovený pomocí CAD/CAM (computer aided design/computer aided manufacturing) technologie
V poslední době rozšířená technika zhotovení celé řady protetických výrobků [47]. Digitalizací pracovního postupu byla redukována lidská chyba a zároveň umožněna reprodukce výrobku v případě potřeby [48, 49]. V současnosti je nejčastěji používaným způsobem návrhu třmenu naskenování wax-upu a pracovního modelu s integrovanými laboratorními analogy a následné přeložení obou výstupních scanů přes sebe. V neutrální zóně (příznivé poloze) je pak navržen třmen požadovaného tvaru a velikosti tak, aby nedocházelo k přetěžování fixtur a porušení náhrady během funkce.
V současnosti je možné zhotovit třmen s využitím CAD/CAM technologie hned několika způsoby. První kombinuje CAD/CAM technologii a metodu ztraceného vosku, kdy voskový předtvar je zhotoven pomocí 3D tiskárny (ev. vyfrézován) a následně je odlit [50]. Druhá metoda pak využívá selektivní laserové sintrování (SLS), při kterém je rovnoměrně nanášený kovový prášek spékán pomocí laseru [51]. A třetí je zhotovení třmenu frézováním z bloku materiálu [52].
Materiálem volby u těchto třmenů bývá titan a slitiny obecných kovů. U intolerance kovů je možné zhotovit i třmen z keramiky na bázi oxidu zirkoničitého, toto ošetření je však v současné době považováno za experimentální.
Třmeny dle tvaru
1. Haderův třmen
Jedná se o rigidní systém, který je nejpopulárnější, a to díky své jednoduchosti a ekonomičnosti. Vyvinutý byl Helmutem Haderem koncem 60. let minulého století. Modifikace ve smyslu snížení výšky retenčního systému přišly během první poloviny 90. let minulého století [53, 54]. Systém umožňuje protéze rotační pohyb s rádiem 20°, přičemž poskytuje jak stabilitu, tak dostatečnou retenci. Třmen má v horní části kruhový průřez, který směrem k protéznímu loži přechází v paralelní stojnu, která musí poskytovat dostatečný prostor pro přístup běžných prostředků ústní hygieny mezi třmen a sliznici (obr. 15). Obvykle se jezdec, který je plastový a dodávaný hned v několika stupních tuhosti, umísťuje do kovové výztuže, což umožňuje jeho jednoduchou výměnu v případě opotřebení. Standardní barva jezdce je žlutá, poskytuje pevnost rovnající se zátěži 800 g, bílá má sníženou retenci na 600 g, červená naopak zvýšenou na 1000 g a modrá, která má menší průměr, je určena pro použití při výrazně opotřebovaných třmenech. Kovové pouzdro v sobě může nést paralelní drážky na svém vrcholu, které umožňují jednoduchou cestu k dosažení antirotačního efektu v průběhu laboratorního zpracování a zároveň zabezpečí paralelní směr nasazení/sejmutí náhrady.
- Ackermanův jezdec s vestibuloorální retencí (obr. 16) / mesiodistální retencí (obr. 17). Jeho stavba, na rozdíl od klasického jezdce pro Haderův třmen, umožňuje kromě rotačního pohybu i pohyb směrem k protéznímu loži. Je kovový, vyrobený ze zlaté slitiny/nerezavějící oceli, s prostorem pro distanční podložku půlkruhového průřezu, která svou stlačitelností umožní vertikální pohyb těla náhrady při funkci a zároveň udržuje v klidu třmen v nejužším místě jezdce, čímž ho stabilizuje.
2. Dolderův třmen
Dolderův třmen byl sestrojen Dr. E. J. Dolderem. Může být ovoidního tvaru pro variantu rezilientní, anebo na průřezu tvaru obráceného písmena U u rigidního typu.
Rezilientní typ třmenu (obr. 18) umožňuje jak vertikální pohyb, který zabezpečuje podložka půlkruhovitého průřezu, tak i rotační pohyb protézy při zatížení. Stěny rigidního třmenu (obr. 19) vestibuloorálně svírají úhel 0°, a jsou tedy paralelní. Tento typ třmenu zcela zabraňuje jakýmkoliv rotačním pohybům náhrady a přenos žvýkacího tlaku je prakticky výhradně enoseální. Ačkoliv poskytuje maximální retenci, rizikem je v tomto případě přetížení fixtur. Proto je zejména v horní čelisti doporučeno zhotovení rezilientního typu. Celkově je ale pro omezenou prostorovou nabídku a primární nabídku kosti, která ovlivňuje prostorové rozmístění zavedených implantátů v horní čelisti, indikován spíš výjimečně. Třmen může být zhotoven z ušlechtilých slitin s vysokým obsahem zlata, nebo slitin titanových, to samé platí i pro jezdce náhrady.
3. Třmen s kruhovým průřezem
Tento typ třmenu (obr. 20) umožňuje jednoznačně rotační pohyb náhrady a jelikož se nejčastěji používá v kombinaci s jezdcem typu Ackerman, díky půlkruhové podložce umožňuje i pohyb náhrady ve vertikálním směru. S výhodou se používá v situacích, kdy je nutné, aby se průběh třmenu dokonale přizpůsobil průběhu zbytkového alveolárního hřebene, a v případě nedostatečného místa ve skusu.
Volba a umístění jezdce náhrady: Distribuci napětí na samotné náhradě ovlivňuje materiál, ze kterého jsou zhotoveny jezdci náhrady, a jejich rozmístění na třmenu. Kovové jezdce mají nižší elasticitu než plastové, a proto mohou přenášet napětí o vyšších hodnotách na přilehlé pryskyřičné desce [55].
Napětí je přitom výrazně vyšší v případě, kdy je přítomen pouze jeden jezdec. Pokud je přítomný jezdec umístěn jenom ve frontální oblasti, umožňuje při zátěži transport části žvýkací síly i na protézní lože v důsledku rotace náhrady (pokud to tvar třmenu dovolí), ale zároveň představuje i místo, kde je náhrada nejvíce namáhána. Námaha materiálu těla náhrady je přitom vzhledem ke tvaru alveolárního výběžku po ztrátě zubů a po následné resorpci, v důsledku umístění fixtur, vyšší na straně palatinální.
Co se týká retence, kterou jezdec v kombinaci s třmenem poskytuje, ta závisí na materiálu, z kterého jsou jezdec i třmen vytvořeny, a na jednotlivých typech jak jezdce, tak i třmenu. Pokud materiál pojme napětí pod jeho elastickým limitem a tlak je povolen brzy poté, materiál se navrátí do své původní podoby bez vnitřní nebo strukturální změny. Ztrátu retence je možné vysvětlit tím, že když je tlak aplikován opakovaně, může dojít v materiálu ke strukturálním změnám (abrazi, deformaci, změně hrubosti povrchu), což je principem únavového procesu, který stojí za poklesem retence u jezdců kovových i plastových. Opotřebení u plastových jezdců je poměrně lehce vyřešitelné jejich snadnou výměnou. Avšak ztráta jejich retence je oproti kovovým protějškům signifikantní. Rozdíly v retenci mezi jednotlivými jezdci jsou mimo jiné způsobeny i individuálními charakteristikami, jako je délka jezdce, vzdálenost mezi vlastními retenčními částmi jezdce, průměrem třmenu a tloušťkou retenčních částí jezdce. S narůstající tloušťkou se jezdec stává méně flexibilním, a tím je způsoben nárůst míry retence. Čím delší je jezdec, tím větší je třecí plocha, a tudíž platí, že čím je větší frikce, tím je větší retence. Taktéž platí, že čím je menší vzdálenost mezi retenčními částmi jezdce, tím je větší odpor, který se musí překonat při přecházení přes vlastní třmen, a tím opět narůstá již tolikrát zmíněná retence. Hrubší retenční části jezdce zredukují vzdálenost mezi sebou a vlastním třmenem a budou představovat větší odpor při překročení průměru třmene.
4. Ceka Revax hybridní třmen
Existuje ve dvou variantách, jako rezilientní a rigidní typ. Hybridní koncept vyplývá z oddělení podporné funkce třmenu – laterální stabilizace a retence, které plní v hybridním třmenu různé části. Každý z těchto aspektů tak může být individuálně přizpůsoben specifickým potřebám konkrétního pacienta. Přitom je potřeba zohlednit lokalizace implantátů, které se primárně umísťují do místa s dostatečnou nabídkou kosti. A to v dolní čelisti interforaminálně a v horní čelisti do místa s maximální denzitou alveolární kosti, což je dáno anatomickými poměry čelistních kostí.
- Rezilientní hybridní třmen. Varianta třmenu, která ve frontálním úseku obsahuje kromě třmenu i retenční mechanizmus typu abutmentů a v distálních úsecích je tělo náhrady podepřené sliznicí, umožňuje kontrolovanou zátěž fixtur při dobré funkční stabilitě náhrady a současně eliminuje nežádoucí pohyby protézy. Indikací je menší počet implantátů, případně nedostatečný počet fixtur standardních rozměrů.
Podpůrnou funkci přebírají tři úseky třmenu – jeden ve střední čáře a dva laterálně (obr. 21), v úsecích, které jsou spojnicí jednotlivých implantátů. Vzdálenost jednotlivých úseků od okluzní roviny by měla být stejná. Pouze tyto úseky jsou v přímém kontaktu s náhradou. Osa rotace náhrady přitom prochází laterálními podpěrami (obr. 22), což umožňuje protéze rotaci kolem vyvýšených míst za současné podpory distálního úseku náhrady sliznicí. Tato skutečnost eliminuje nadměrný tlak vytvářený na fixtury. Vyvýšená místa jsou umístěna blízko k dlouhé ose fixtury (obr. 23a), nebo rovnoměrně mezi implantáty (obr. 23b), případně blíž ke stabilnějšímu implantátu (obr. 23c).
Stabilizace náhrady v laterálním směru je dosažena kovovou výztuží náhrady, která pasivně dokonale přiléhá na třmen. Retenci náhrady přitom zabezpečují 2 až 4 Ceka Revax attachmenty, které by měly být umístěny v oblasti premolárů (obr. 24).
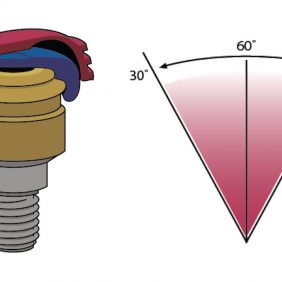
V distálních úsecích, které slouží k přenosu žvýkacího tlaku mukózní cestou, je třmen zakončen matricí, jež má variabilní sklon (30°/45°/60°) (obr. 25), který je přizpůsoben, aby matrice co nejlépe kopírovala průběh alveolárního hřebene. Aktivovatelná patrice typu Ceka Revax je přitom součástí snímatelné náhrady (obr. 26).
Matrice na obou stranách třmenu musí být vzájemně paralelní se stejným směrem nasazení náhrady. Aby byl umožněn rezilientní pohyb náhrady v distálních úsecích, jsou umístěny distálně od osy rotace náhrady. Pohyb mezi patricí, která je součástí snímatelné náhrady, a matricí jako součástí třmenu umožní přenos žvýkacího tlaku v distálních úsecích i mukózní cestou, přičemž nadměrné oddalování protézy od protézního lože by v distální části způsobovalo průnik stravy pod náhradu při polykání. Proto je retence Ceka Revax attachmentu adaptabilní a zabezpečena i nepřímou retencí opěrného úseku uloženého ve střední čáře. Přitom platí, že čím je delší vzdálenost distální retence od opěrného úseku střední čáry, tím je lepší nepřímá retence (obr. 27). Což je principem pákového stabilizátoru.
- Rigidní hybridní třmen. Indikací je dostatečné množství fixtur, ale vzhledem k nedostatečné podpoře měkkých tkání a přílišné intermaxilární vzdálenosti není indikována fixní protetická práce. Podpůrnou funkci přebírají tři úseky třmenu (obr. 28) – jeden ve střední čáře a dva laterálně, v úsecích, které jsou spojnicí jednotlivých implantátů. Vzdálenost jednotlivých úseků od okluzní roviny by měla být stejná. Nad úroveň zbylého třmenu přesahují řádově o 0,3 mm. Pokud je to možné, distální elevace by měly být umístěny v místě, které je naproti nejdistálnější části dentice v protiskusu.
Šířka vyvýšeného úseku ve střední čáře je dána spojnicí implantátů pravé a levé strany, aby bylo možné dosáhnout co největší laterální stability protézy (obr. 29).
Stabilizace náhrady v laterálním směru je dosažena kovovou výztuží náhrady, která pasivně dokonale přiléhá na třmen. Retenci náhrady přitom zabezpečují ideálně čtyři Ceka Revax attachmenty, které by měly být umístěny v oblasti premolárů, ideálně symetricky. Retenční sílu je přitom možné dle potřeby modifikovat aktivací/deaktivací patrice.
Třmeny dle typu retenčního mechanizmu
1. Přímý retenční systém
Viz výše: Haderův třmen, Dolderův třmen, třmen s kruhovým průřezem.
2. Retenční zařízení jako součást třmenu
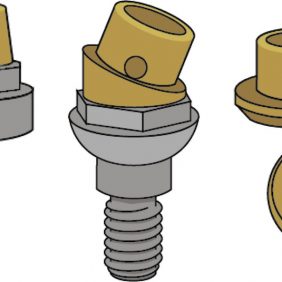
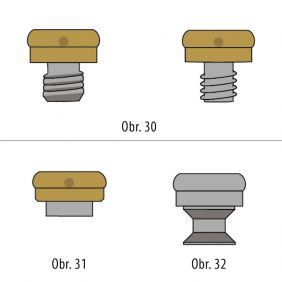
- Opěrný třmen s využitím Locator attachmentů k zajištění retence. Stěny stojny jsou paralelní, bez bezprostředního kontaktu s náhradou. Attachment typu Locator s sebou přináší řadu výhod od životnosti (vydrží až 110 000 cyklů), přes jednoduchý dosed (samonaváděcí mechanizmus systému) po volbu míry retence dle barevných patric čtyř základních tuhostí. Umožňuje také vertikální i rotační pohyb náhrady. Způsob připevnění Locatoru ke třmenu je trojí – navrtání a přibytí (obr. 30), laserové svaření (obr. 31) nebo jeho spojení v procesu odlití třmenu (obr. 32). Celková výška retenčního mechanizmu je přitom jenom 2,5 mm (2,75 mm u Locatoru určeného k laserovému svaření).
- Opěrný třmen s využitím Clix-ball attachmentů k zajištění retence. Jde o obdobu předchozího třmenu. Jako retenční prvek je využíván systém Clix-ball, který je formou axiálního kulového zásuvného spoje s vyměnitelnou plastovou matricí (obr. 33). Je možný pohyb náhrady při zátěži jak ve vertikálním směru, tak i rotační.
- Opěrný třmen s využitím Ceka attachmentů k zajištění retence. Jde o obdobu předchozích dvou variant. Jako retenční prvek je využíván systém Ceka, který je formou axiálního zásuvného spoje s aktivovatelnou kovovou patricí (obr. 34). Opět je možný pohyb náhrady při zátěži jak ve vertikálním, tak i rotačním směru.
3. Kompenzační (ofsetové) attachmenty
- Plunger Lock jako kompenzační attachment. V případě, že jsou jezdec i třmen zhotoveny ze slitiny s vysokým obsahem zlata, jejich opotřebení může být v čase značné. Abychom nemuseli zhotovovat nový třmen, případně i náhradu, můžeme využít možnost přidání retenčního mechanizmu typu tzv. Universal Plunger Lock (univerzální uzamykatelný píst), který přechází přes pryskyřičnou bázi náhrady a vsouvá se do předem vytvořeného tunelu v paralelní části třmenu (obr. 35). Je dostupný v rezilientní i rigidní variantě.
- Sagix attachment jako kompenzační attachment. Umísťuje se na konce, nebo na svislou stěnu třmenu (obr. 36). Umožňuje rotační pohyb a pohyb kolem dlouhé osy patrice při zatížení náhrady. Volit lze mezi velikostí kulového attachmentu typu Sagix o průměru 1,7 mm nebo 2,2 mm. Matrice jsou posazeny v kovovém pouzdře (obr. 37). Jsou plastové, lehce vyměnitelné s barevně odlišenou tvrdostí (obr. 38).
- Vertix attachment jako kompenzační attachment (obr. 39). Obdobně jako předchozí attachment se umísťuje na konce třmenu, ale na rozdíl od předchozího umožňuje pohyb jenom ve vertikálním směru.
Závěr
Konvenční snímatelné náhrady s sebou přinášejí řadu nevýhod. Bezzubý zbytkový alveolární hřeben přijímá vertikální, diagonální i horizontální zátěž, kterou na protézní lože vyvíjí snímatelná náhrada na ploše podstatně menší v porovnání s odpovídající celkovou plochou periodoncia všech ztracených zubů, která je k dispozici v případě přirozeného chrupu. Mukóza přitom vykazuje jenom malou schopnost se snímatelné náhradě přizpůsobit. Jedním z doprovodných příznaků, který je společný pro všechny nositele celkové snímatelné náhrady, je skutečnost, že dochází k postupné, nevratné a nežádoucí ztrátě alveolární kosti, která má za následek morfologické změny v oblasti čelistí.
Zavedením nitrokostních dentálních implantátů je možné resorpci alveolární kosti v místě fixtury zpomalit čtyřnásobně [56] a zároveň právě využitím vhodných retenčních prvků poskytnout pacientovi komfort a sebejistotu, kterou u konvenční snímatelné náhrady lze jenom těžko očekávat.
Obecně lze konstatovat na základě hned několika studií, že není prokázán statisticky významný rozdíl v přežití implantátů, samotných náhrad a ve spokojenosti pacientů mezi hybridními náhradami nesenými implantáty s využitím axiálních attachmentů anebo třmenů [57].
Pro volbu mezi axiálními zásuvnými spoji a třmenem je rozhodující hlavně dostatek místa vertikálně. Pro attachment typu Locator je za minimální vzdálenost považováno od okraje zbytkového alveolárního hřebene k okluzní rovině 8,5 mm a pro O-kruhový zásuvný spoj 10 – 12 mm. Naproti tomu je pro třmen potřebných až 13 – 14 mm [58].
Nesprávnou volbou retenčního mechanizmu přitom může dojít k nadměrné tloušťce náhrady, zvýšení vertikálního rozměru náhrady, fraktuře zubů protézy, uvolňování náhrady, frakturám těla náhrady a celkové nespokojenosti pacienta [59]. Pacient si nedokáže zejména v důsledku nadměrné tloušťky náhrady na náhradu zvyknout a není schopen ji používat. Neschopnost návyku na zesílenou náhradu stoupá se sníženou adaptabilitou pacienta, tedy s jeho věkem.
Proto jednotlivá volba konkrétního retenčního mechanizmu u hybridní náhrady se bude odvíjet od počtu a polohy zavedených fixtur, potřebné očekávané míry retence, místa intermaxilárně, od schopností, znalostí a zkušeností ošetřujícího a jeho spolupráce s náležitě erudovaným zubním technikem, manuální zručnosti konkrétního pacienta a také od jeho finančních možností s ohledem na náležitou odbornou úroveň poskytování zdravotnických služeb [60].
Poznámka: Autorkou ilustrací (obr. 1 – 39) je Klára Skokanová.
Obrazová dokumentace
Literatura
1. Brånemark PI, Hansson BO, Adell R, et al. Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10-year period. Scand J Plast Reconstr Surg Suppl. 1977; 16: 1 – 132.
2. Radina P, Seydlová M, Dostálová T, Simerská O, Zvárová J. Hybridní náhrada – vlastní zuby nebo implantáty. Prakt. zub. Lék. 2007; 55(3): 48–57.
3. Zábrodský V, Jirkalová R. Klasifikace hybridních protéz. In: Šimůnek A a kol.: Dentální implantologie. 2. vydání. Hradec Králové: Nucleus HK; 2008, 155 – 163.
4. The glossary of prosthodontic terms. J Prosthet Dent. 2005; 94: 10 – 92.
5. Naert I, Quirynen M, Hooghe M, van Steenbergue D. A comparative prospective study of splinted and unsplinted Branemark implants in mandibular overdenture therapy: a preliminary report. J Prosthet Dent. 1994; 71: 486 – 492.
6. Cohen BI, Pagnillo M, Condos S, Deutsch AS. Comparative study of two precision overdenture attachment designs. J Prosthet Dent. 1996; 76: 145 – 152.
7. Epstein DD, Epstein PL, Cohen BI, Pagnillo MK. Comparison of the retentive properties of six prefabricated post overdenture attachment systems. J Prosthet Dent. 1999; 82: 579 – 584.
8. Burns DR, Unger JW, Elswick RK Jr, Giglio JA. Prospective clinical evaluation of mandibular implant overdentures: Part II – Patient satisfaction and preference. J Prosthet Dent. 1995; 73: 364 – 369.
9. Besimo CE, Guarneri A. In vitro retention force ganges of prefabricated attachments for overdentures. J Oral Rehabil. 2003; 30: 671 – 678.
10. Alsiyabi AS, Felton DA, Cooper LF. The role of abutment-attachment selection in resolving inadequate interarch distance: a clinical report. J Prosthodont. 2005; 14: 184 – 189.
11. Gulizio MP, Agar JR, Kelly JR, Taylor TD. Effect of implant angulation upon retention of overdenture attachments. J Prosthodont. 2005; 14: 3 – 11.
12. Sadowsky SJ, Caputo AA. Effect of anchorage systems and extension base contact on load transfer with mandibular implant-retained overdentures. J Prosthet Dent. 2000; 84: 327 – 334.
13. Trakas T, Michalakis K, Kang K, Hirayama H. Attachment systems for implant retained overdentures: Aliterature review. Implant Dent. 2006; 15: 24 – 34.
14. Heckmann SM, Winter W, Meyer M, Weber HP, Wichmann MG. Overdenture attachment selection and the loading of implant denáre-bearing area. Part 2: A methodical study using five types of attachment. Clin Oral Implants Res. 2001; 12: 640 – 647.
15. Mericske-Stern R, Piotti M, Sirtes G. 3-D in vivo force measurements on mandibular implants supporting overdentures. A comparative study. Clin Oral Implants Res. 1996; 7: 387 – 396.
16. Slot W, Raghoebar GM, Vissink A, Huddleston Slater JJ, Meijer HJ. A systematic review of implant-supported maxillary overdentures after mean observation period of at least 1 year. J Clin Periodontol. 2010; 37: 98 – 110.
17. Becerra G, MacEntee M. A classification of precision attachments. J Prosthet Dent. 1987; 58: 322 – 327.
18. Timmerman R, Stoker GT, Wismeijer D, Oosterveld P, Vermeeren JI, van Waas MA. An eight-year follow-up to a randomized clinical trial of participant satisfaction with free types of mandibular implant-retained overdentures. J Dent Res. 2004; 83: 630 – 633.
19. Klemetti E, Chehade A, Takanashi Y, Feine JS. Two-implant mandibular overdentures: Simple to fabricate and easy to wear. J Can Dent Assoc. 2003; 69: 29 – 33.
20. Brewer AA, Fenton AH. The overdenture. Dent Clin North Am. 1973; 17(4): 723 – 746.
21. Winkler S, Piermatti J, Rothman A, Siamos G. An overview of the O-ring implant overdenture attachment: clinical reports. J Oral Implantol. 2002; 28(2): 82 – 86.
22. Rodrigues RC, Faria AC, Macedo AP, Sartori IA, de Mattos Mda G, et al. An in vitro study of non-axial forces upon the retention of an O-ring attachment. Clin Oral Implants Res. 2009; 20(12): 1314 – 1319.
23. Kleis WK, Kammerer PW, Hartmann S, Al-Nawas B, Wagner W. A comparison of three different attachment systems for mandibular two-implant overdentures: one-year report. Clin Implant Dent Relat Res. 2010; 12(3): 209 – 218.
24. Majer HJ. The Stern ERA attachment. Exacting retention made easy. J Can Dent Assoc. 1992; 58(8): 615.
25. Riley MA, Walmsley AD, Harris IR. Magnets in prosthetic dentistry. J Prosthet Dent. 2001; 86(2): 137 – 142.
26. Saygili G, Sahmali S. Retentive forces of two magnetic systems compared with two precision attachments. J Oral Sci. 1998; 40(2): 61 – 64.
27. Riley MA, Williams AJ, Speight JD, Walmsley AD, Harris IR. Investigations into the failure of dental magnets. Int J Prosthodont. 1999; 12(3): 249 – 254.
28. Tokuhisa M, Matsushita Y, Koyano K. In vitro study of a mandibular implant overdenture retained with ball, magnet or bar attachments: comparison of load transfer and denture stability. Int J Prosthodont. 2003; 16(2): 128 – 134.
29. Akaltan F, Can G. Retentive characteristics of different dental magnetic systems. J Prosthet dent. 1995; 74(4): 422 – 427.
30. Engelhardt JP. Telescope crowns and attachments in partial dentures (II). Quintessence Dent Technol. 1976; 1: 31 – 47.
31. Reitemeier B, Reitemeier G. Experiences with the use of the double crown system. 1. Telescoping partial denture. Stomatol DDR. 1976; 26: 538 – 544.
32. Reitemeier VB, Reitemeier G. Experiences in the use of the double crown system. 3. Removable bridge prosthesis. Stomatol DDR. 1976; 26: 669 – 674.
33. Heckmann SM, Winter W, Meyer M, Weber HP, Wichmann MG. Overdenture attachment selection and the loading of implant and denture-bearing area. Part 2: A methodical study using five types of attachment. Clin Oral Implants Res. 2001; 12: 640 – 647.
34. Heckmann SM, Schrott A, Graef F, Wichmann MG, Weber HP. Mandibular two-implant telescopic overdentures. Clin Oral Implants Res. 2004; 15: 560 – 569.
35. Weischer T, Mohr C. Implant supported mandibular telescopic overdentures. Clin Oral Implants Res. 2004; 14: 329 – 334.
36. Güngör MA, Artunc C, Sonugelen M. Parameters affecting retentive force of conus crowns. J Oral Rehabil. 2004; 31: 271 – 277.
37. Langer A. Telescope retainers and their clinical application. J Prosthet Dent. 1980; 44: 516 – 522.
38. Beuer F, Edelhoff D, Gernet W, Neumann M. Parameters affecting retentive force of electroformed double-crown systems. Clin Oral Investig. 2010; 14: 129 – 135.
39. Beschnidt SM, Chitmongkulsuk S, Prull R. Telescopic crown-retained removable partial dentures: Review and case report. Compend Contin Educ Dent. 2001; 22: 927 – 934.
40. Sadowsky SJ. Treatment considerations for maxillary implant overdentures: A systematic review. J Prosthet Dent. 2007; 97: 340 – 348.
41. Di Francesco F, De Marco G, Gironi Carnevale UA, Lanza M, Lanza A. The number of implants required to support a maxillary overdenture: A systematic review and meta-analysis. J Prosthodont Res. 2019; 63: 15 – 24.
42. Stoumpis C, Kohal RJ. To splint or not to splint oral implants in the implant-supported overdenture therapy? A systematic literature review. J Oral Rehabil. 2011; 38: 857 – 869.
43. Alfadda SA, Attard NJ, David LA. Five-year clinical results of immediately loaded dental implnts using mandibular overdentures. Int J Prosthodont. 2009; 22: 368 – 373.
44. Machado AC, Cardoso L, Brandt WC, Henriques GE, de Arruda Nóbilo MA. Photoelastic analysis of the distribution of stress in different systems of overdentures on osseous-integrated implants. J Craniofac Surg. 2011; 22: 2332 – 2336.
45. Slot W, Raghoebar GM, Cune MS, Vissink A, Meijer HJ. Maxillary overdentures supported by four or six implants in the anterior region: 5-year results from a randomized controlled trial. J Clin Periodontol. 2016; 43: 1180 – 1187.
46. Rudd RW, Rudd KD. A review of 243 errors possible during the fabrication of a removable partial denture: part II. J Prosthet Dent. 2001; 86: 262 – 276.
47. Arafa KAO. Assesment of the fit of removable partial denture fabricated by computer-aided designing/computer aided manufacturing technology. Saudi Med J. 2018; 39: 17 – 22.
48. Eggbeer D, Bibb R, Williams R. The computer-aided design and rapid prototyping fabrication of removable partial denture frameworks. Proc Inst Mech Eng H. 2005; 219: 195 – 202.
49. Lima JM, Anami LC, Araujo RM, Pavanelli CA. Removable partial dentures: use of rapid prototyping. J Prosthodont. 2014; 23: 588 – 591.
50. Lee JW, Park JM, Park EJ, Heo SJ, Koak JY, Kim SK. Accuracy of a digital removable partial denture fabricated by casting a rapid prototyped pattern: A clinical study. J Prosthet Dent. 2017; 118: 468 – 474.
51. Ye H, Ning J, Li M, Niu L, Yang J, Sun Y et al. Preliminary clinical application of removable partial denture frameworks fabricated using computer-aided design and rapid prototyping techniques. Int J Prosthodont. 2017; 30: 348 – 353.
52. Strub JR, Witkowski S. CAD/CAM in implant dentistry. In: Jockstadt (ed.). Proceedings of the 2008 Toronto Osseointegration Conference Revised. Ames, Iowa, USA: Wiley-Blackwell; 2009, 285 – 294.
53. English CE. Bar patterns in implant prosthodontics. Implant Dent. 1994; 3: 217 – 229.
54. English CE. Finite element analysis of two abutment bar designs. Implant Dent. 1993; 2: 107 – 114.
55. Tanoue M, Kanazawa M, Takeshita S, Minakuchi S. Effect of clip materials on stress distribution to maxillary implant overdentures with bar attachments. J Prosthet Dent. 2016; 115: 283 – 289.
56. Carlsson GE. Implant and root supported overdentures – a literature review and some data on bone loss in edentulous jaws. J Adv Prosthodont. 2014; 6: 245 – 252.
57. Di Francesco F, De Marco G, Sommella A, Lanza A. Splinting vs not splinting four implants supporting a maxillary overdenture: a systematic review. Int J Prosthodont. 2019; 32: 509 – 518.
58. Ahuja S, Cagna DR. Defining available restorative space for implant overdentures. J Prosthet Dent. 2010; 104(2): 133 – 136.
59. Lee CK, Agar JR. Surgical and prosthetic planning for a two-implant-retained mandibular overdenture: a clinical report. J Prosthet Dent. 2006; 95(2): 102 – 105.
60. Németh T. Chirurgická propedeutika pro dentální implantologii. 2. vydání. Kladno: Halo.cz reklama; 2016, 12 – 15.
14. 5. 2022
Print: LKS. 2022; 32(5): 88 – 100
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: