Složený odontom
Kazuistika
Souhrn: Autor popisuje postup vyšetření, diagnostiku a následnou terapii u pacientky s poruchou erupce zubů, kterou ošetřující ortodontistka původně odeslala k extrakcím zubů 75 a 85. Ovšem dle nálezu na OPG (ortopantomogram) a CBCT (cone beam computed tomography) se následně prokázala diagnóza složeného odontomu v oblasti neprořezaného zubu 44. Útvar byl odstraněn a ve spolupráci s ošetřující ortodontistkou byla sledována postupná erupce zubů 44 a 45.
Klíčová slova: složený odontom, odontogenní tumor, chirurgická terapie, CBCT
Compound odontoma
Case report
Summary: The author describes examination, diagnosis and subsequent therapy in a patient who was sent by an attending orthodontist initially only for extractions of teeth 75 and 85, but according to the finding on OPG (orthopantomogram) and CBCT (cone beam computed tomography), the diagnosis of compound odontoma in unerupted tooth 44 was confirmed. We have removed the tumor and, in cooperation with the attending orthodontist, we have followed the eruption of teeth 44 and 45.
Key words: compound odontoma, odontogenic tumor, surgical treatment, CBCT
Úvod
Prořezávání dětského chrupu obvykle probíhá od 6. do 24. – 30. měsíce věku dítěte, stálé zuby začínají prořezávat kolem 6. roku života a končí kolem 13. – 14. roku (s výjimkou třetích molárů). Je potřeba sledovat výměnu chrupu dočasného za stálý, a pokud stálé zuby neprořezávají symetricky či dočasné zuby perzistují, je třeba pátrat po příčině. Poruchy prořezávání zubů jak dočasných, tak stálých mohou být zapříčiněny několika různými faktory, a to jak celkovými, tak lokálními. Důležité je pravidelné zhotovování a správné vyhodnocování panoramatických snímků – první OPG (ortopantomogram) by měl být dítěti zhotoven přibližně při nástupu do první třídy základní školy, tedy kolem šestého či sedmého roku života [1]. Cílem autora je upozornit na důležitost pravidelného zhotovování panoramatických snímků, jejich správnou interpretaci a následnou diagnostiku a terapii onemocnění, která jsou pomocí rtg (rentgenového) vyšetření zjištěna. Důkazem je předkládané klinické pozorování.
Vlastní pozorování
Ke stomatochirurgickému vyšetření byla ošetřující ortodontistkou odeslána 11letá pacientka v doprovodu matky s žádostí o extrakce dočasných zubů 75 a 85. Pacientka byla celkově zdráva, bez pravidelné medikace a bez alergií.
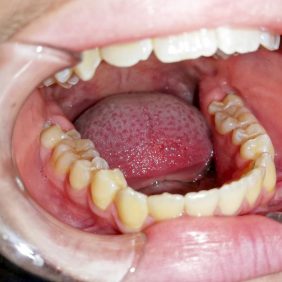
Provedli jsme klinické vyšetření, při extraorálním vyšetření jsme nezjistili patologický nález. V dutině ústní jsme nalezli smíšený chrup, v horní čelisti již byly pouze stálé zuby, v dolní čelisti perzistovaly z dočasných zubů pouze zuby 75 a 85, které již byly téměř eliminované. Zub 44 ještě nebyl prořezán, oproti tomu kontralaterální zub 34 byl zařazen v zubním oblouku – shledali jsme výraznější asymetrii prořezávání zubů. Sliznice a další intraorální nález byl fyziologický.
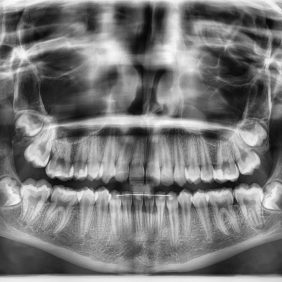
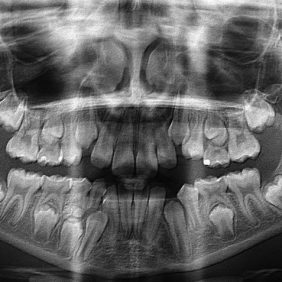
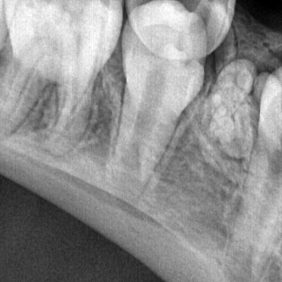
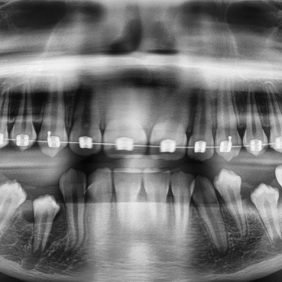
Matka s pacientkou s sebou přinesly také dva OPG snímky – jeden byl stáří 24 měsíců (první OPG, který byl kdy pacientce zhotoven – v 9 letech pacientky) (obr. 1), druhý byl stáří 10 měsíců (obr. 2). Na aktuálnějším panoramatickém snímku (obr. 2) jsme shledali smíšený chrup, z dočasných zubů byly přítomny zuby 75, 83, 84, 85. Založeny byly všechny stálé zuby, včetně M3 (třetích molárů), v různém stadiu vývoje. V těle dolní čelisti nad neprořezaným zubem 44 bylo patrné ne zcela homogenní zastínění charakteru tvrdých zubních tkání – přibližně denzity skloviny a dentinu. V okolí útvaru bylo zřejmé projasnění, které ohraničovalo tento útvar, velikosti cca 4 × 7 mm. Dle slov matky pacientky byly s dcerou již na konzultaci s útvarem v čelisti v oblasti zubu 44 u jiného zubního lékaře, kde byl extrahován zub 84, útvar nad zubem 44 uzavřen jako „kostní šupinka“ a ponechán bez dalšího vyšetření a terapie.
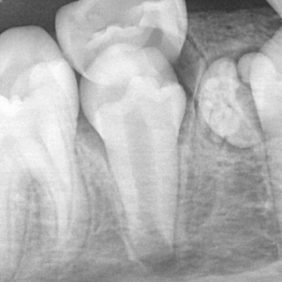
Následně jsme před extrakcemi zubů 75 a 85 zhotovili intraorální rtg snímky (obr. 3a), (obr. 3 b), na nichž byla v oblasti 44 patrná drobná zastínění tvaru několika malých „zoubků“. V rámci diferenciální diagnostiky jsme uvažovali o nadpočetném zubu, který mohl být deformován, o odontomu či o dalších odontogenních tumorech (např. ameloblastický fibroodontom či odontoameloblastom) [2].
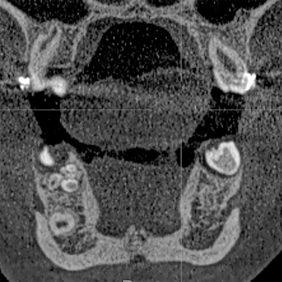
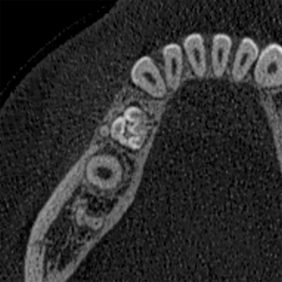
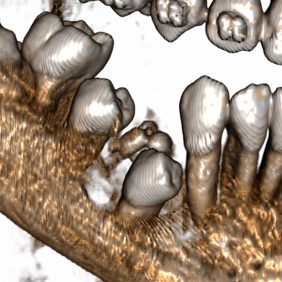
V lokální anestezii jsme provedli extrakce již téměř eliminovaných zubů 75, 85 a pacientku odeslali ke zhotovení CBCT. Na CBCT (obr. 4a), (obr, 4b), (obr. 4c), (obr. 4 d) jsme nalezli několik drobných kulovitých a oválných částic, největší o velikosti 6 mm a denzitě přibližně skloviny či dentinu s patrnou centrální hypodenzitou – dřeňová dutina. Celý shluk „zoubků“ byl obklopen měkkotkáňovou hmotou. Od zubu 44 byl útvar oddělen také měkkými tkáněmi. Na CBCT jsme nezjistili infiltrativní růst tumoru a tedy ani jeho šíření do okolí. Útvar byl umístěn v těle mandibuly směrem lingválním, zub 44 byl skloněn směrem vestibulo-meziálním. Zub 44 měl nedokončený vývoj kořene.
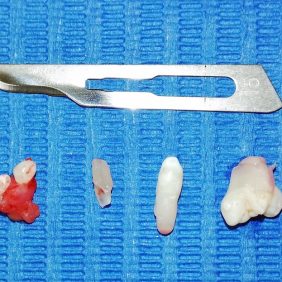
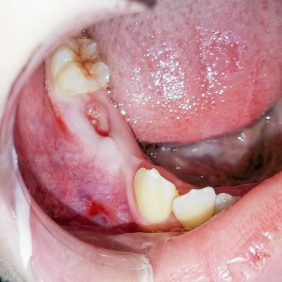
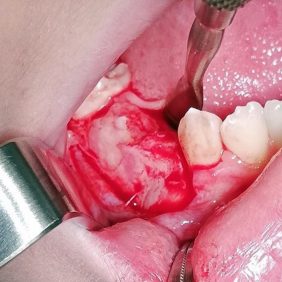
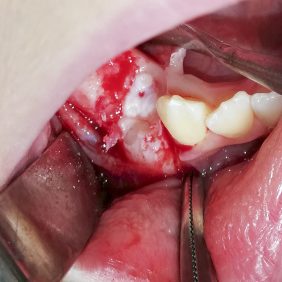
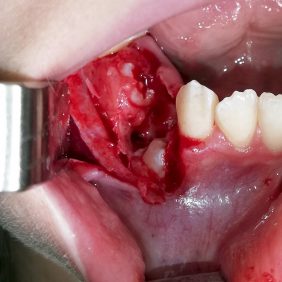
Vzhledem k nálezu na CBCT se nám jako nejpravděpodobnější varianta jevila diagnóza složeného odontomu, naplánovali jsme tedy chirurgické odstranění útvaru. Po domluvě s ošetřující ortodontistkou byla v plánu, dle peroperačního nálezu po odstranění tumoru, šetrná subluxace zubu 44 a tím jeho nasměrování do očekávané pozice, ve které by měl prořezat. Výkon jsme provedli v lokální anestezii bez sedace (obr. 5a). Provedli jsme revizi krajiny zubu 44 (obr. 5b), snesli část kosti z vrcholu alveolárního výběžku (obr. 5c) a vybavili po částech skupinu tvrdotkáňových útvarů – malých „zoubků“ (obr. 5d). Některé byly vybaveny jednotlivě, některé ve shluku. Současně jsme provedli exkochleaci měkkých tkání v okolí a útvar odeslali na histopatologické vyšetření. Nalezli jsme také korunku zubu 44, která byla skloněna směrem vestibulo-meziálním – k zubu 43 (obr. 5e). Provedli jsme jeho drobnou subluxaci směrem do vzniklého kostního defektu po odstranění odontomu, a tím nepatrnou korekci jeho polohy.
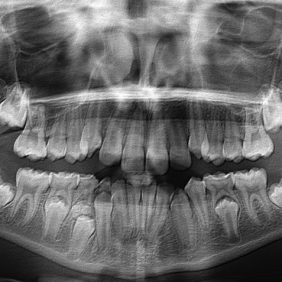
Po výkonu jsme zhotovili kontrolní panoramatický snímek (obr. 6) – útvar z oblasti zubu 44 jsme odstranili kompletně, také byla patrná změna polohy zubu 44 – zub více ve vertikálním postavení, ve směru očekávané erupce.
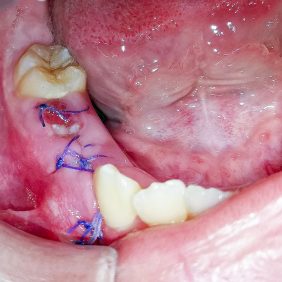
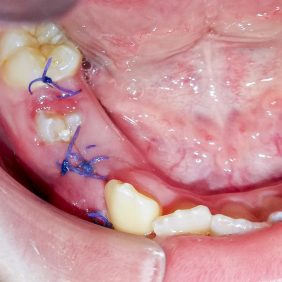
Při kontrole po týdnu (obr. 7) byla pacientka zcela bez obtíží, bez bolesti. Již začínal prořezávat zub 45, operační rána v oblasti zubu 44 byla klidná, sutury přítomny. Ve druhém týdnu po výkonu (obr. 8) již byla patrná téměř celá okluzní plocha zubu 45 a korunku zubu 44 jsme hmatali pod klidnou sliznicí. Sutury jsme při druhé kontrole odstranili.
Dle histopatologického vyšetření bylo v měkkých tkáních nalezeno pouze vazivo bez nálezu jiných tumorózních změn (obr. 9).
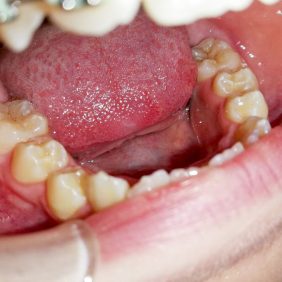
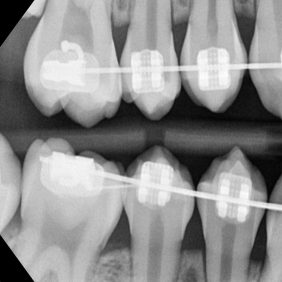
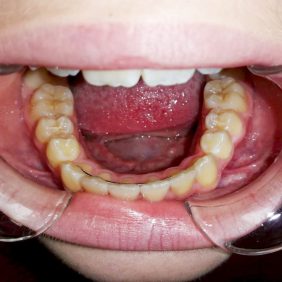
Pacientka dále docházela na pravidelné kontroly jak k nám, tak k ošetřující ortodontistce. Byla sledována erupce zubů 45 a 44 a současně prováděny jejich opakované testy vitality na chlad, které byly vždy pozitivní. Po erupci zubu 44 (obr. 10), ke které došlo devět měsíců po chirurgickém výkonu, byl pro korekci postavení zubů nasazen ortodontický aparát na dolní zubní oblouk (obr. 11). Následovala kontrola za 2,5 roku od odstranění odontomu a současně půl roku po sejmutí ortodontického aparátu z dolního oblouku (obr. 12), (obr. 13). Zub 44 byl ve funkci, reagoval pozitivně na test vitality chladem. Na OPG snímku 2,5 roku po výkonu (obr. 14) je zub 44 bez známek resorpce v zubním oblouku. Zárodky zubů 38 a 48 jsou skloněny meziálně, z tohoto důvodu se nyní u pacientky budou plánovat germektomie těchto zubů.
Diskuze
Opožděné prořezávání zubů může být zapříčiněno celkovými i lokálními faktory. Z celkových faktorů se jedná nejčastěji o endokrinní onemocnění, poruchy metabolismu a genetická onemocnění (např. morbus Down, neurofibromatóza, cherubismus, Apertův syndrom). Z lokálních příčin je třeba pomýšlet například na agenezi zubu, nedostatek místa v zubním oblouku, přespočetné zuby, cystické útvary a tumory či poúrazové stavy [1, 3]. Pokud je jednostranně prořezán zub, doporučuje se dle dostupné literatury vyčkat nanejvýš šest měsíců na erupci kontralaterálního zubu [1, 4]. Pokud se tak nestane, je potřeba zhotovit zobrazovací vyšetření, tj. intraorální rentgenový snímek (i. o. rtg) či OPG snímek. Pokud má zub překážku, která mu brání v erupci, je doporučováno provést případně další vyšetření (např. CBCT) ke konkrétní trojrozměrné identifikaci překážky, zjištění její velikosti, lokalizace, případně nalezení infiltrativního růstu.
Mezi nejčastější erupční překážky patří právě nadpočetné zuby (meziodens v oblasti střední čáry horní čelisti, precaninus mezi laterálním řezákem a špičákem, případně čtvrté moláry) či odontomy [3, 5, 6].
Hranice mezi nadpočetnými zuby a odontomy není přesně určena [2]. Odontomy se řadí mezi benigní smíšené (obsahují složku jak epiteliální, tak mezenchymální), odontogenní tumory a jsou nejčastějším zástupcem odontogenních tumorů; druhým v pořadí, co do frekvence výskytu, je ameloblastom [5, 6, 7]. Dle jiných autorů jsou odontomy označovány jako nepravé nádory či hamartomy (hamarcie), což je porucha embryonální tkáně, kdy je místně odpovídající chybné zapojení této tkáně do vývoje. Na rozdíl od choristie, což je nakupení tkáně v místě, pro které není daná tkáň typická [8].
Odontomy dle histopatologického řazení dělíme na dva typy – komplexní a smíšený. První typ je komplexní odontom, na jehož stavbě se podílejí tvrdé tkáně vyvíjejícího se zubu – nepravidelné, chaotické uskupení skloviny, dentinu či cementu. Nejčastěji se vyskytuje v distálním úseku mandibuly.
Druhým typem je složený odontom, který má větší diferenciaci tvrdých zubních tkání v porovnání s komplexním odontomem a bývá u něj přítomna i zubní pulpa. Většinou má podobu oválných, kulovitých útvarů či případně malých zoubků, někdy označovaných jako odontoidy nebo tooth-like struktury [5]. Nejčastější výskyt tohoto tumoru je ve frontálním úseku maxily. Mnohočetný výskyt složeného odontomu může být jedním z příznaků Gardnerova syndromu [2]. Gardnerův syndrom je genetické, autozomálně dominantně dědičné onemocnění, které je typické triáží: mnohočetné polypy tlustého střeva, mnohočetné osteomy a kožní tumory, často jsou také ovšem přítomny složené odontomy či nadpočetné zuby.
Terapií odontomů je kompletní odstranění tumoru včetně vazivového pouzdra. Recidivy při kompletním odstranění tumoru nejsou popisovány [6, 7].
Závěr
Při preventivních prohlídkách je kromě klinického vyšetření nutné provádět i rtg vyšetření. Pokud je zjištěna asymetrie v prořezávání zubů, je třeba ji dále vyšetřit, nejčastěji pomocí i. o. rtg snímku či OPG. Pokud je nalezena erupční překážka, ať projasnění či zastínění, měla by být dále objasněna a mělo by být pátráno po její příčině. Vzhledem ke stále větší dostupnosti je možné použít k diagnostice i CBCT, které má podstatně menší dávku záření než standardní CT [2].
Důležitá je správná interpretace snímků, určení pravděpodobné diagnózy, naplánování terapie a její správné provedení. Samozřejmostí je multidisciplinární spolupráce jak s registrujícím zubním lékařem, tak ošetřujícím ortodontistou, případně dalším specialistou.
Obrazová dokumentace

Literatura
1. Ivančaková Koberová R, Merglová V. Dětské zubní lékařství. Hradec Králové: Advertis; 2014.
2. Pošta P, Báborská L, Šír M. Dentoalveolární chirurgie / Test 7 – 8: Smíšený odontom. LKS. 2015; 25(7 – 8): 157 – 159. Dostupné z: http://www.lks-casopis.cz/clanek/dentoalveolarni-chirurgie-test-7%e2%80%89-%e2%80%898/
3. Kokich VG, Mathews DP. Orthodontic and surgical management of impacted teeth. Chicago: Quintessence Publ; 2014.
4. Pasler FA, Visser H. Stomatologická radiologie. Kapesní atlas. Praha: Grada; 2007.
5. Laco J. Odontogenní nádory. In: Fingerlandův ústav patologie FN Hradec Králové. Přednášky. [cit. 28. 3. 2023]. Dostupné z: www.fnhk.cz/fingerland/vyuka/prednasky
6. Pazdera J. Základy ústní a čelistní chirurgie. Olomouc: Univerzita Palackého v Olomouci; 2013.
7. Mazánek J. Orofaciální onkologie. Praha: Triton; 2018.
8. Linkos. Úvodní stránka. [cit. 28. 3. 2023]. Dostupné z: https://www.linkos.cz/slovnicek/hamartom/
22. 7. 2023
LKS. 2023; 33(7–8): 130–135
Autor:
Fotografie
- Karel Král
Rubrika: