Diagnostika obstrukční spánkové apnoe u dospělých z pohledu zubního lékaře
Přehledový článek
Souhrn: Obstrukční spánková apnoe (dále OSA) je chronické onemocnění charakterizované epizodami obstrukce horních cest dýchacích během spánku se zástavou dechu, doprovázené poklesem saturace hemoglobinu kyslíkem v krvi a následnou aktivací sympatiku. Tento stav vede k probouzecím reakcím, k fragmentaci spánku a může způsobovat zvýšenou denní spavost. OSA je samostatným rizikovým faktorem pro kardiovaskulární, cerebrovaskulární a metabolická onemocnění. Ke správné diagnostice je potřeba odebrat kompletní anamnézu pacienta, doplněnou fyzikálním vyšetřením a monitorací spánku pomocí limitované polygrafie nebo polysomnografie. Vhodné je také provedení endoskopického vyšetření horních dýchacích cest otorinolaryngologem v uměle navozeném spánku (Drug Induced Sleep Endoscopy – DISE), které je užitečným nástrojem, umožňujícím lokalizovat funkčně-anatomickou obstrukci, a může napomoci následné účinné terapii OSA.
Klíčová slova: obstrukční spánková apnoe, diagnostika, dospělý, zubní lékař, maxilofaciální chirurgie
Diagnosis of obstructive sleep apnea in adults: A dentist's view
Review article
Summary: Obstructive sleep apnea (OSA) is a chronic disease characterized by recurrent partial or complete upper airway obstruction during sleep, resulting in a decrease in peripheral blood oxygen saturation and subsequent sympathetic activation. This condition leads to awakening reactions and sleep fragmentation and may be related with increased daytime sleepiness. OSA is a separate risk factor for cardiovascular, cerebrovascular and metabolic diseases. For proper diagnosis and subsequent effective therapy of OSA, a complete patient history should be taken into account, supplemented by physical examination and sleep monitoring with limited polygraphy or polysomnography. Drug Induced Sleep Endoscopy (DISE) is used to locate functional-anatomical airway obstruction during sleep and may assist subsequent effective therapy of OSA.
Key words: obstructive sleep apnoea, adults, maxillofacial surgery, dentist, diagnosis
Úvod
Nejčastěji diagnostikovanou poruchou dýchání ve spánku je obstrukční spánková apnoe (OSA). Je definována opakovanými epizodami úplného nebo částečného omezení průtoku vzduchu horními dýchacími cestami, které vedou k apnoím nebo hypopnoím. Jako apnoe/hypopnoe je označována zástava nebo omezení dechu trvající déle než 10 s, následované desaturací. Počet apnoí/hypopnoí za hodinu spánku vyjadřuje Apnoe-hypopnoe index (dále AHI). Za patologickou je považována hodnota vyšší než 5. Dle závažnosti se pak onemocnění dělí na lehké – AHI < 15, střední – AHI 15 – 30, těžké – AHI > 30 (tab. 1).
Navzdory rozvoji spánkové medicíny v posledním období zůstává obstrukční spánková apnoe (OSA) stále u značné části pacientů nediagnostikována. Prevalence onemocnění se pohybuje mezi 9–38 %, s častější přítomností u mužů. Toto onemocnění pozitivně koreluje s věkem a indexem tělesné hmotnosti (dále BMI, angl. body mass index) [1]. K častějšímu výskytu přispívají rizikové faktory jako např. obezita, nadužívání alkoholu nebo přítomnost přidružených komorbidit (např. kardiovaskulární onemocnění, hypertenze, deprese či diabetes mellitus) [2, 3]. Zubní lékařství je jednou z odborností, které mohou, díky detailní znalosti ústní dutiny a pravidelné dispenzarizaci v rámci preventivních stomatologických prohlídek, přispět k záchytu těchto pacientů.
Klinické příznaky
Příznaky OSA dělíme na denní (nadměrná denní spavost, snížená výkonnost, bolesti hlavy, sexuální dysfunkce) a noční (chrápaní, úplné nebo částečné zástavy dechu ve spánku s následnou probouzecí reakcí a hyperventilací, přerušování spánku, nespavost, pocit dechové tísně ve spánku, noční pocení a polyurie vázaná na spánek). Nejčastějšími z těchto příznaků jsou chrápání (ronchopatie) s denní spavostí a únavou. Ronchopatie v anamnéze však nepotvrzuje OSA. Vzhledem k patofyziologii zahrnující aktivaci sympatiku je OSA spojována s řadou dalších onemocnění, zejména s cévní mozkovou příhodou, infarktem myokardu, arteriální hypertenzí, hyperlipidemií, glukózovou intolerancí, diabetem mellitem, srdečním selháním či arytmiemi [2, 3].
Diagnostika
A. Anamnéza
Z celkových onemocnění se zaměřujeme zejména na kardiovaskulární choroby, chronickou obstrukční plicní nemoc (dále CHOPN), neurologická onemocnění, cukrovku nebo obezitu. Ptáme se na přítomnost nočních nebo denních symptomů a sexuální dysfunkce. Výhodou při odběru anamnestických dat je přítomnost partnera a jeho výpověď [4]. Dalšími anamnestickými daty jsou: užívání léků vč. léků na spaní, užívání alkoholu, rodinná anamnéza – zejména poruchy spánku, spánková anamnéza – návyky pacienta v souvislosti se spánkem.
V rámci záchytu OSA lze subjektivní potíže pacienta zhodnotit některým ze světově validovaných dotazníků. Jedním z nejznámějších dotazníků, který je využíván i na našich pracovištích, je Epworthská škála spavosti (dále ESS; obr. 1) [5]. Pacient si při vyplňování sám v celkem 8 situacích přiřadí vždy 0 – 3 body charakterizující jeho ospalost (tendenci usnout). Hodnota součtu těchto dílčích bodových hodnot může dosáhnout 0 – 24 bodů. Vysoké riziko OSA předpokládáme při hodnotách vyšších než 10 bodů.
Mezi další screeningové nástroje patří např. Berlínský dotazník (obr. 2) nebo třídílný STOP-BANG dotazník (obr. 3) [6]. První část Berlínského dotazníku je zaměřená na přítomnost apnoických pauz a chrápání, druhá na denní spavost a poslední na hodnoty BMI a krevního tlaku. Pokud dvě a více kategorií hodnotíme pozitivně, riziko OSA je vysoké.
Název STOP-BANG je zkratkou z prvních písmen osmi otázek dotazníku, na něž pacient jednoduše odpovídá ano/ne. Vysoké riziko OSA je diagnostikováno u pacientů, kteří odpovědí na 3 a více otázek kladně.
Při porovnání vykazuje Berlínský a STOP-BANG dotazník větší senzitivitu než ESS; u ESS však byla, na druhou stranu, zjištěna větší specificita [6]. Vzhledem k jednoduchosti použití jsou dotazníky obecně snadno využitelnou, rychlou a účinnou screeningovou metodou, kterou lze společně s odebranou anamnézou využít i v ordinaci zubního lékaře.
Pacienti, u nichž bylo pomocí anamnézy nebo dotazníků detekováno zvýšené riziko OSA, by měli následně podstoupit limitovanou polygrafii nebo polysomnografii.
B. Klinické vyšetření
Klinické a fyzikální vyšetření z pohledu stomatologa zahrnuje posouzení celkové konstituce pacienta (výška, váha, BMI) a lokálního nálezu, kdy mimo standardního zubního vyšetření hodnotíme rozsah otevírání úst, velikost jazyka a vztah kořene jazyka a měkkého patra, vyjádřený tzv. Mallampatiho skórem [7]. Posuzován je stav orálního zdraví a čelistního kloubu, vzájemná poloha zubních oblouků, přítomnost poruchy skusu či čelistní anomálie (zejména hypoplazie mandibuly) [8]. Na našich pracovištích porovnáváme také rozsah chrápání při zavřených ústech v porovnání s předsunutou dolní čelistí.
Variabilita kraniofaciálních struktur, makroglosie či zvýšená přítomnost perifaryngeálního tuku zvyšují kolapsibilitu dýchacích cest, a proto jsou také spjaty se vznikem OSA [9]. Při podezření na OSA je vhodné pacienta odeslat do spánkové ambulance, které jsou většinou součástí oddělení neurologických, pneumologických nebo ORL. Dle přítomných komorbidit pacienta je vhodné doplnit vyšetření, zejména kardiologem, pneumologem a obezitologem nebo dalšími specialisty [10].
C. Zobrazovací metody
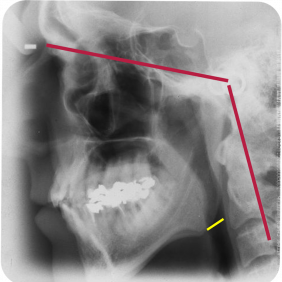
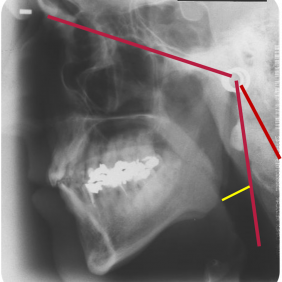
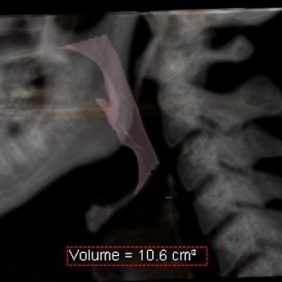
Zobrazovací metody jsou při diagnostice OSA využívány jako pomocné. Boční snímek lebky, využívaný u kefalometrické analýzy v ortodoncii, může zobrazit různé průměry dýchacích cest v závislosti na poloze hlavy (obr. 4a), (obr. 4b). Pro tento účel lze s výhodou využít trojrozměrného zobrazení pomocí nízkodávkové výpočetní tomografie (Low Dose – CT) (obr. 5) nebo vypočetní tomografie využívající kuželovitý paprsek (Cone-Beam – CT). Tyto metody nabývají na významu zejména při plánování ortognátních operací [11].
D. Spánková monitorace
1. Limitovaná polygrafie. Toto vyšetření, založené na simultánním záznamu dechového úsilí (břišní a hrudní pás), dechového proudu v dýchacích cestách (nosní kanyla nebo termistor), tepové frekvence a saturace hemoglobinu kyslíkem pulzním oxymetrem, je možné provést v domácích podmínkách nebo za hospitalizace. Hlavním výstupem limitované polygrafie je průměrný počet respiračních událostí za hodinu spánku, tzv. apnoe/hypopnoe index (AHI) (tab. 1) [4], a parametry saturace hemoglobinu kyslíkem (počet desaturačních událostí o 3 % proti průměrné hodnotě saturace krve kyslíkem za hodinu spánku, tzv. deoxygenační index (ODI), a čas, který pacient stráví se saturací hemoglobinu kyslíkem pod 90 % (t90). Z dalších parametrů limitovaná polygrafie analyzuje srdeční frekvenci odvozenou z pletysmografické křivky, polohu těla, nebo chrápání v dB. Nevýhodou limitované polygrafie je neschopnost rozlišit vztah mezi respiračními událostmi a fázemi spánku, stejně jako nemožnost rozlišit stav bdění a spánku. Nedostatky tohoto vyšetření postupně vedly k preferenci polysomnografických vyšetření hlavně u klinicky komplikovaných pacientů [4]. V běžné praxi ovšem stále převládá limitovaná polygrafie nad polysomnografií.
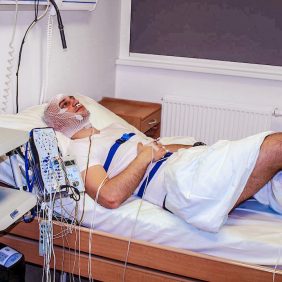
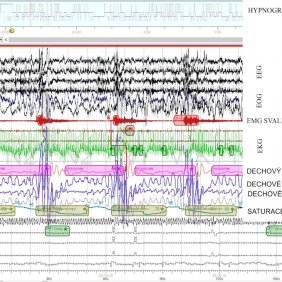
2. Polysomnografie (PSG). Polysomnografie je dnes zlatým standardem nejen při diagnostice OSA, ale všech poruch spánku. Vyšetření je prováděno ve spánkové laboratoři za hospitalizace (obr. 6). Obvykle je zaznamenáván průběh noci po dobu 8 hodin. Polysomnografický přístroj zaznamenává biologické signály nutné k vyhodnocení struktury spánku – odlišení spánkových stadií non-REM (N1-N3), REM spánku a bdělosti. K tomu slouží elektroencefalogram (EEG), elektrookulogram (EOG) a elektromyogram (EMG) svalů brady. Dále se v polysomnografickém vyšetření zaznamenávají a hodnotí dechové funkce, které obdobně jako u limitované polygrafie zahrnují dechové úsilí hrudníku, dechové úsilí břicha, dechový proud v dýchacích cestách (detekovaný pomocí kanyly nebo termistoru před nosem a ústy), a saturace hemoglobinu kyslíkem (pulzní oxymetrie). Polysomnograf zaznamenává také kardiovaskulární funkce – EKG a pletysmografickou křivku. Součástí PSG je EMG svalů dolních končetin, videozáznam behaviorálních projevů spánku u daného pacienta [4]. Polysomnografický záznam (obr. 7) je hodnocen odborníkem – somnologem [12].
E. Endoskopie v uměle navozeném spánku
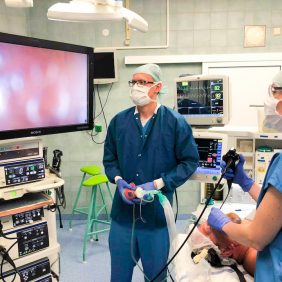
Endoskopie v uměle navozeném spánku (dále DISE, Drug-Induced Sleep Endoscopy) je dnes nepochybně nedílnou součástí diagnostiky pacientů s OSA. Tato metoda, prováděná v režii ORL lékaře ve spolupráci s anesteziologem, zahrnuje vyšetření pacienta s využitím krátkodobých hypnotik nebo sedativ (nejčastěji propofol a midazolam v intravenózní formě) navozujících simulaci přirozeného spánku s následnou endoskopií horních cest dýchacích transnasálním flexibilním endoskopem (obr. 8). DISE je založena na předpokladu, že konfigurace horních cest dýchacích se liší v bdělém stavu a ve spánku. Pomocí DISE lze identifikovat místa obstrukce v oblasti horních dýchacích cest a popsat její charakter a míru [13, 14]. DISE je indikována u pacientů, u kterých je zvažována ORL chirurgická léčba OSA (zejména pacienti s lehkou a středně těžkou OSA či pacienti s těžkou OSA, kteří netolerují přetlakovou ventilaci), nebo v případech objasnění důvodu intolerance přetlakové ventilace (provedení DISE současně s přetlakovou ventilací). DISE je dále indikována i před plánovanou stomatochirurgickou léčbou. V průběhu vyšetření lze simulovat změnu polohy mandibuly a zhodnotit tak pravděpodobnou úspěšnost terapie pomocí mandibulárních protrudorů nebo chirurgického posunu čelistí. Během DISE jsou po celou dobu vyšetření monitorovány vitální funkce jako tlak krve, pulz, saturace, elektrokardiografie (EKG) a na některých pracovištích také hloubka anestezie pomocí bispektrálního indexu.
F. Screeningové metody
Dále k screeningu existuje řada metod, které mohou být např. součástí aplikace v mobilu nebo jiném přenosném zařízení. Ty zaznamenávají parametry, jako je saturace či proud vzduchu. Nejsou schopny rozlišit centrální a obstrukční spánkovou apnoe. Výhodou je jednoduchá monitorace možná v domácím prostředí. V dnešní době jsou často využívány i v odborných ambulancích.
Závěr
OSA je onemocnění s širokým dopadem na celkový zdravotní stav jedince. Vzhledem k multioborovému charakteru a složitosti vyžaduje interdisciplinární spolupráci odborníků z oblasti somnologie, pneumologie, neurologie, maxilofaciální chirurgie, otorinolaryngologie, psychiatrie, psychologie, kardiologie, vnitřního lékařství a praktického lékařství. Navzdory rozvoji spánkové medicíny v posledních dekádách velká část pacientů diagnostice stále uniká.
Zubní lékař je jednou z odborností, která může sehrát v diagnostice OSA klíčovou roli.
Zavedení screeningových dotazníků v zubních ambulancích, podrobný odběr anamnézy, screening čelistních anomálií, spolupráce se specialisty v oboru ortodoncie a maxilofaciální chirurgie, to všechno jsou jednoduché nástroje, které by v klinické praxi napomohly k odhalení nemocných s OSA.
Tento článek vznikl za grantové podpory:
AZV/ NU20-06-00189/2020 Ministerstva zdravotnictví České republiky
Obrazová dokumentace
Literatura
1. Senaratna CV, Perret JL, Lodge CJ, Lowe AJ, Campbell BE, Matheson MC, Hamilton GS, Dharmage SC. Prevalence of obstructive sleep apnea in the general population: A systematic review. Sleep Med Rev. 2017; 34: 70 – 81.
2. McEvoy RD, Chai-Coetzer CHL, Antic NA. Ambulatory diagnosis and management of obstructive sleep apnea: screening questionnaires, diagnostic tests, and the care team. Sleep Med Clin. 2016; 11(3): 265 – 272.
3. Rundo JV. Obstructive sleep apnea basics. Cleve Clin J Med. 2019; 86(9): 2 – 9.
4. Betka J et al. Poruchy dýchání ve spánku. 1. vydání. Havlíčkův Brod: Tobiáš; 2019.
5. Johns MW. A new method for measuring daytime sleepiness: the Epworth sleepiness scale. Sleep. 1991; 14(6): 540 – 545.
6. El-Sayed IH. Comparison of four sleep questionnaires for screening obstructive sleep apnea. Egyptian Journal of Chest Diseases and Tuberculosis. 2012; 61(4): 433 – 441.
7. Patil SP, Schneider H, Schwartz AR, Smith PL. Adult obstructive sleep apnea: pathophysiology and diagnosis. Chest. 2007; 132(1): 355 – 361.
8. Tkadlecová N, Černochová P. Vztah mezi obstrukční spánkovou apnoí a kraniofaciálními anomáliemi u dospělých pacientů. Čes stomatol Prakt zubní lék. 2021; 121(4): 98 – 107.
9. Vranková Z, Turčáni P, Horník P, Bryšová A, Izakovičová Hollá L, Černochová P, Bořilová Linhartová P. Obstrukční spánková apnoe ve vztahu k ortodontické léčbě u dětských pacientů. Čes stomatol Prakt zubní lék. 2020; 120(1): 13 – 25.
10. Dalgaard F, North R, Pieper K, Fonarow GC, Kowey PR, Gersh BJ, Mahaffey KW, Pokorney S, Steinberg BA, Naccarrelli G, Allen LA, Reiffel JA, Ezekowitz M, Singer DE, Chan PS, Peterson ED, Piccini JP. Risk of major cardiovascular and neurologic events with obstructive sleep apnea among patients with atrial fibrillation. Am Heart J. 2020; 223: 65 – 71. doi: 10.1016/j.ahj.2020.01.001. Epub 2020 Jan 7. PMID: 32179257; PMCID: PMC7214210.
11. Masák O, Tycová H, Hanzelka T, Foltán R a Langová K. Obstrukční spánková apnoe v ortodontické praxi. Ortodoncie. 2018; 27(2): 83 – 95.
12. Semelka M, Wilson J, Floyd R. Diagnosis and treatment of obstructive sleep apnea in adults. Am Fam Physician. 2016; 94(5): 355 – 360.
13. Dijemen E, D’Amone G, Gbati I. Drug-induced sedation endoscopy (DISE) classification systems: a systematic review and meta-analysis. Sleep Breath. 2017; 21(4): 983–994.
14. Betka J et al. Léky navozená spánková endoskopie – cesta k lepším chirurgickým výsledkům při léčbě syndromu obstrukční spánkové apnoe. Česká a slovenská neurologie a neurochirurgie. 2016; 79/112(5): 516 – 520.
18. 6. 2022
Print: LKS. 2022; 32(6): 114 – 119
Autoři:
- Monika Habláková
- Oldřich Res
- Jiří Stránský
- Vilém Novák
- Michaela Masárová
- Martin Formánek
- Anna Pekařová
- Jana Slonková
- Martin Porzer
- Jan Štembírek
Fotografie
- Archiv autorů
Rubrika:
Téma: