Nepřímé kompozitní náhrady CAD/CAM technologií
Praktické sdělení
Souhrn: V každodenní praxi se setkáváme s defekty zubů, které jsou pro svůj rozsah za hranicí indikace přímé rekonstrukce. Konvenční protetické práce, které by byly pro takové defekty v minulosti běžně indikované, dnes ustupují nepřímo zhotoveným adhezivním náhradám. Neustálý vývoj CAD/CAM technologií a vznik nových materiálů otevírají další možnosti zhotovení nepřímých náhrad v každodenní praxi. Následující praktické sdělení popisuje postup zhotovení nepřímé náhrady z RNC (Resin Nano-Ceramic) materiálu technologií CAD/CAM od indikace po natmelení v jedné návštěvě včetně možných komplikací a tipů, jak jim předcházet.
Klíčová slova: CAD/CAM, nepřímé náhrady, RNC, zubní kaz, praktický postup
Indirect composite reconstruction using CAD/CAM technology
Professional article
Summary: In daily practice, we meet with defects of teeth that are beyond the border of indication for direct reconstruction. Conventional prosthetic crowns that would be for such defects in the past routinely indicated, backtracks indirectly crafted composite restorations. The continuous development of CAD/CAM technology and the emergence of new materials opens up new possibilities for fabrication of indirect restorations in daily practice. The following practical notification describes the procedure of fabrication of indirect restoration from the RNC (Resin Nano-Ceramic) material using CAD/ CAM technology from the indication to the adhesive luting in one visit, including possible complications and tips on how to prevent them.
Key words: CAD/CAM, indirect reconstruction, RNC, dental caries, practical procedure
Úvod
Rozsáhlé defekty zubů vždy vyvolávají otázku, zda zvolit přímý či nepřímý typ rekonstrukce. Přesnou indikační hranici nelze určit, velmi záleží na zkušenostech a možnostech zubního lékaře. Zhotovování adhezivních nepřímých kompozitních náhrad zažívá pomalý rozvoj již od 90. let minulého století. S rozvojem CAD/CAM technologií, umožňujících zhotovení nepřímé náhrady v jedné návštěvě, se rozšiřuje uplatnění nepřímých rekonstrukcí v každodenní praxi. Počet CAD/CAM přístrojů neustále roste a tím i dostupnost takto zhotovených náhrad pro pacienty.
Adhezivně tmelené nepřímé náhrady zhotovené z dentální keramiky jsou v současnosti považovány za „zlatý standard“ tohoto typu ošetření. RNC (Resin Nano-Ceramic) materiály jsou relativně novou skupinou materiálů, která se snaží zkombinovat optimální vlastnosti keramiky (dostatečná pevnost, odolnost a dlouhodobá stabilita) a kompozitů (mechanické vlastnosti podobné zubním tkáním a možnost opravy v ústech pacienta).
Vlastní pozorování
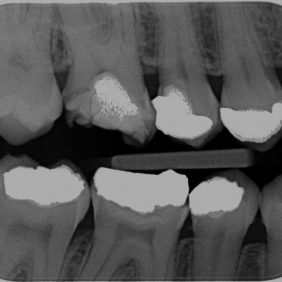
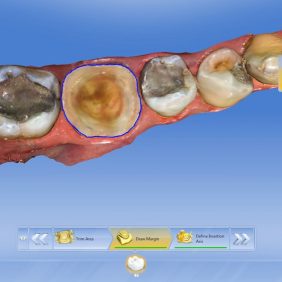
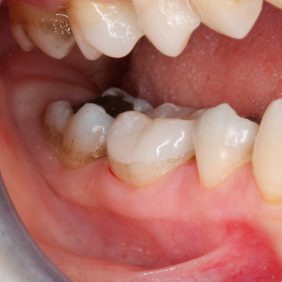
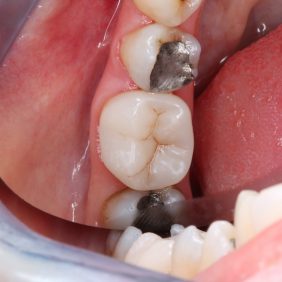
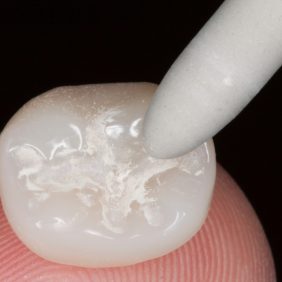
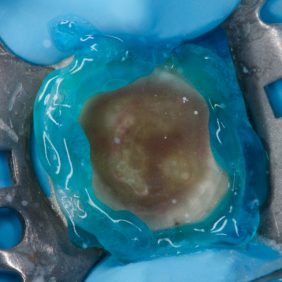
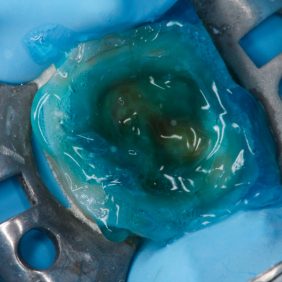
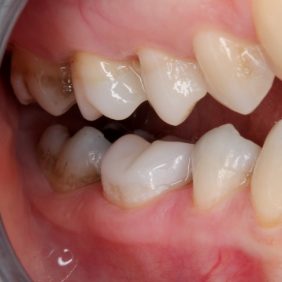
V průběhu komplexní sanace chrupu přichází 24letá pacientka na plánované ošetření zubu 46 pro nevyhovující amalgámovou výplň s recidivujícím kazem (obr. 1), (obr. 2). Subjektivně pociťuje nepravidelnou mírnou citlivost na termické podněty. Rozsah amalgámové výplně a nedostatečná mechanická odolnost reziduálních „hrbolků“ jednoznačně indikují celkové okluzální překrytí a zhotovení nepřímé adhezivní náhrady. V minulosti, kdy nebyly známy principy adheze, by byl zub s celoplošným defektem tohoto typu odsouzen k devitalizaci a následné rekonstrukci konvenční protetickou prací. V současné době klademe na první místo minimální invazivitu ošetření v zájmu zachování vitality zubů.
Výchozí situace – příprava, preparace a skenování
Po aplikaci lokální anestezie jsme izolovali zub kofferdamovou blánou, která však v této fázi není nutností a spíše než k absolutní izolaci pracovního pole proti vlhkosti slouží zejména k ochraně měkkých tkání, zajišťuje lepší přehled a zvyšuje komfort práce lékaře.
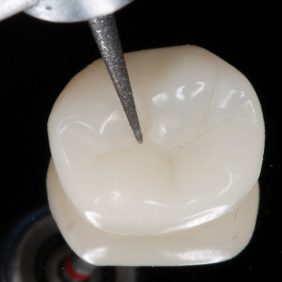
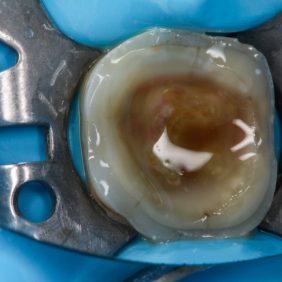
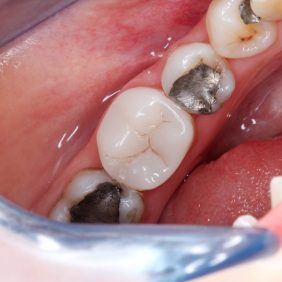
Preparace byla vedena maximálně šetrně, ale přitom tak, aby byly dodrženy zásady adhezivní preparace a dobré čitelnosti preparační hranice pro skenování (obr. 3). Zásadní je dodržení minimální tloušťky budoucí náhrady, která by měla být v případě RNC nejméně 1,5 mm na okluzi. Preparace musí být hladká, divergentní (ideálně 6 %) s oblými vnitřními přechody bez výraznějších podsekřivin (1, 2).
Drobné podsekřiviny, jejichž odstranění by šlo na úkor maximálního zachování tvrdých tkání, si počítačový program umí „vykrýt“. Ty jsou posléze zaplněny tmelicím materiálem.
V případech, kdy vede hranice preparace para- nebo subgingiválně, jsme nuceni tuto hranici ozřejmit buď gingivektomií, nebo „přemístěním“ okraje preparace supragingiválně adhezivní dostavbou, pro níž se v literatuře užívá pojem margin relocation (MR) nebo také deep margin elevation (DME).
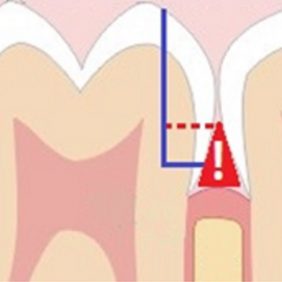
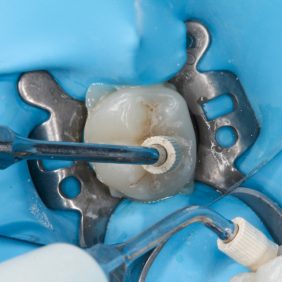
Dalším problémem při čtení preparační hranice může být těsná blízkost sousedního zubu nebo vedení preparace v místě bodu kontaktu. V prvním případě je nutné zuby separovat – ideálně jednostrannou separační páskou. V druhém případě je možným řešením preparace pod bodem kontaktu. Ta nemusí být při použití CAD/CAM technologie natolik razantní jako při zhotovení nepřímé náhrady v laboratoři a s tím spojenou nutností otiskování. Vzniklý trojúhelníkovitý prostor pod bodem kontaktu (obr. 4) by byl při otisku místem retence a možného odtrhnutí otiskovací hmoty. Při optickém skenování zubu je důležitá pouze mezera mezi ošetřovaným zubem a sousedem. Prostor pod hranicí preparace již nehraje roli. V našem případě byla hranice preparace po celém obvodu zubu supragingiválně. Preparaci jsme v interdentálních prostorech zahladili separační páskou k odstranění nepravidelných sklovinných okrajů.
Má-li být budoucí frézovaná náhrada přesná, musí být okraj preparace viditelný, ostrý a jednoznačný.
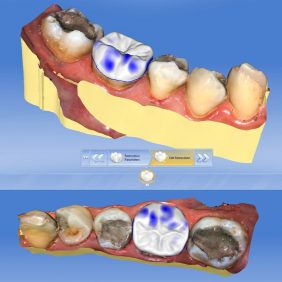
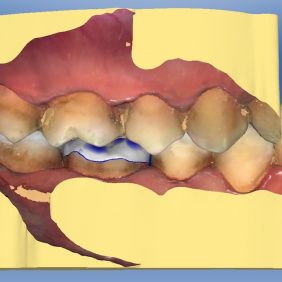
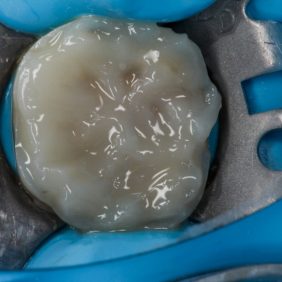
Po preparaci jsme sejmuli kofferdam a naskenovali situaci v ústech systémem CEREC (Sirona). Při skenování se nám pro zajištění dobrého přístupu osvědčilo použití retrakčního háku, používaného zejména při otiskování. Skenování probíhalo systémem CEREC Omnicam (Sirona), u kterého již není nutností aplikace skenovacího prášku na skenovaný povrch, jak tomu bylo u předchozích verzí systému, a skenování probíhá v barvě a kontinuálně. Následně počítačový program vytvoří virtuální 3D model budoucí náhrady (obr. 5), (obr. 6), (obr. 7), (obr. 8), který se poté vyfrézuje ze zvoleného materiálu, v našem případě RNC – Lava Ultimate (3M). K dispozici jsou barevné odstíny odpovídající vzorníku VITA ve dvou stupních translucence LT, HT. Ve většině případů si v distálním úseku vystačíme s odstíny A3 a A3,5. V tomto případě jsme na přání pacientky použili odstín A2. Nevýhodou tohoto materiálu je jeho monochromatičnost, pro níž není esteticky vhodný do frontálního úseku chrupu.
Materiál Lava Ultimate pochází z relativně mladé rodiny materiálů označovaných jako RNC (Resin Nano-Ceramic). Materiál se skládá ze zirkonium-silikátových clusterů (80 %) v pryskyřičné matrix (20 %) s vysokou mírou konverze. Postup tmelení je stejný jako u fotokompozitních náhrad a stejně se i opravuje v případě mechanického poškození nebo nutnosti endodontické intervence a následného uzávěru trepanačního otvoru přímo v ústech.
Finalizace vyfrézované náhrady
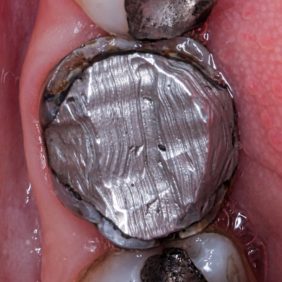
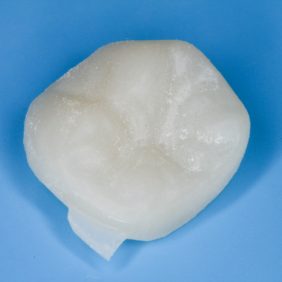
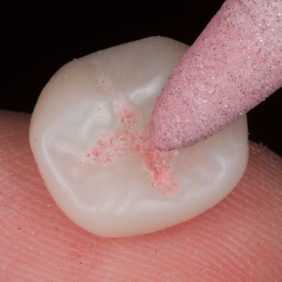
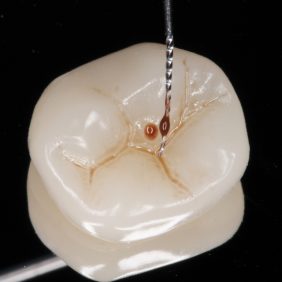
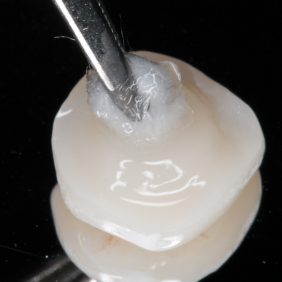
Celý postup od skenu, přes návrh, po frézování jedné náhrady obvykle nezabere více než 30 minut. Vyfrézovaná náhrada má matný povrch a výstupek jako artefakt po frézování, který je nutné zabrousit (obr. 9). V této fázi provedeme zkoušku náhrady v ústech, všímáme si především přesnosti dosedu (obr. 10) a aproximálních kontaktů (obr. 11), které v případě příliš těsných kontaktů upravíme pomocí disků. Materiál RNC není třeba vypalovat v peci, povrchová úprava se provede dvoukrokovým leštěním do vysokého lesku (obr. 12), (obr. 13). Možná je i individualizace povrchu náhrady pigmenty používanými u fotokompozitních výplní (3). Fisury zvýrazníme tenkou diamantovou špičkou (obr. 14) a do vzniklých rýh nanášíme fotokompozitní pigmenty (obr. 15). Mírné přebytky pigmentů odsajeme microbrushem a polymerizujeme.
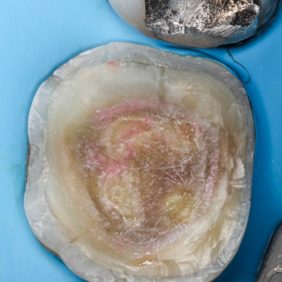
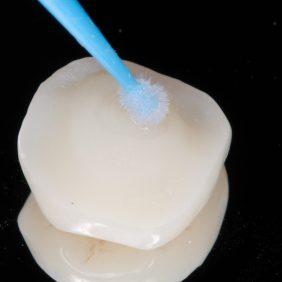
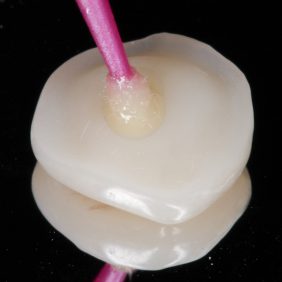
Standardní adhezivní protokol přípravy vnitřního povrchu náhrady před tmelením zahrnuje opískování povrchu částicemi oxidu hlinitého o zrnitosti 25 – 50 μm (obr. 16), čímž dojde k vytvoření nerovností a zvětšení vazebné plochy (4, 5, 6). Vnitřní povrch náhrady dále očistíme a odmastíme alkoholem (obr. 17), příp. kyselinou ortofosforečnou. Následuje aplikace silanu a hydrofobního bondu (obr. 18), (obr. 19), v našem případě jsme použili bond trojkrokového total-etch systému Optibond FL (Kerr). Bond nepolymerizujeme.
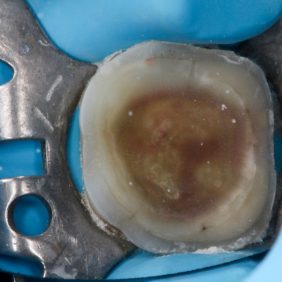
Preparovaný zub izolujeme kofferdamovou blánou pro zajištění suchého pracovního pole, které je nutností pro lege artis postup adhezivních procedur. Blánou je možné izolovat buď pouze ošetřovaný zub (obr. 20), nebo i sousední zuby. V prvním případě nám kofferdam zajistí ochranu sousedních zubů proti opískování a naleptání během fixace. Druhá varianta nabízí lepší kontrolu při odstraňování přebytků tmelicího materiálu. Je ovšem nutné zajistit ochranu sousedních zubů (kovová páska, teflon atd.) během pískování a leptání.
Výhodou ošetření pomocí CAD/CAM technologie je velká časová úspora a možnost ošetření pacienta v jedné návštěvě. Proces zhotovení provizorní náhrady je eliminován. V našem klinickém případě není bezpodmínečně nutná dvoufázová adhezivní příprava povrchu zubu – immediate dentinal sealing (IDS). Okraje preparace jsou uloženy supragingiválně a rekonstrukce je tmelena okamžitě po vyfrézování na preparovaný zub.
Adhezivní příprava povrchu zubu spočívá v aplikaci adhezivního systému – v našem případě opět trojkrokovým total-etch systémem Optibond FL (7). Nejprve naleptáme kyselinou ortofosforečnou sklovinu 15 s (obr. 21), následuje leptání dentinu 10 – 15 s (obr. 22) a opláchnutí vodou. Odsajeme přebytky vody a na vlhký povrch zubu aplikujeme primer. Odstraníme přebytky primeru a naneseme bond, který nepolymerizujeme (obr. 23).
Fixace
Na adhezivně ošetřený povrch zubu rozprostřeme tmelicí materiál, v našem případě nahřátý světlem tuhnoucí kompozit (8) Filtek Ultimate (3M) odstín A2 Body (obr. 24), který barevně odpovídá zvolenému materiálu náhrady. V případě velké tloušťky náhrady a nemožnosti dostatečně propolymerizovat tmelicí materiál (polymerizační lampa s nízkým výkonem, přílišná opacita náhrady atd.), volíme raději duálně tuhnoucí tmelicí materiál.
Náhradu usadíme pozvolným tlakem za současného odstraňování vytlačovaných přebytků fixačního cementu a následně za použití ultrazvukové dosazovací koncovky (7) (obr. 25). Nejobtížnější fází bývá odstranění přebytků cementu z interdentálních prostorů. Jako vhodné se jeví použití sondy, dentální nitě s vytvořenými uzlíky (obr. 26), příp. superflossu, či mezizubních kartáčků.
U světlem tuhnoucích cementů je dostatečná polymerizace zásadní pro dobrou retenci náhrady. Na začátku polymerizace je nutné náhradu přidržovat v dosazené pozici, jinak by mohlo dojít k její dislokaci. U vitálních zubů polymerizujeme ve třech směrech vestibulárně, orálně a okluzálně vždy po 60 s, u devitálních zubů po 90 s (9).
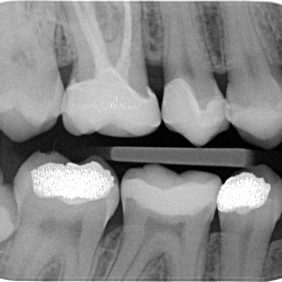
Po polymerizaci zaleštíme jemnou diamantovou špičkou, disky nebo silikonovými gumičkami přechod zub-náhrada (obr. 27), (obr. 28). Na závěr vyartikulujeme a doleštíme. V případě nemožnosti vizuální kontroly aproximálních prostorů zhotovíme RTG snímky pro kontrolu odstranění přebytků cementu a přechodu náhrady na zub (obr. 29). Dentální nití taktilně kontrolujeme body kontaktu a přechody náhrady na zub v mezizubním prostoru.
Závěr
Indikace nepřímých náhrad je potencována rozmachem adhezivní a digitální stomatologie. Nespornou výhodou zhotovení těchto náhrad pomocí CAD/CAM technologie je z hlediska pacienta rychlost výroby v jedné návštěvě. Odpadá nutnost standardních otisků, zhotovení provizorií a opakovaných an estezií. Nemálo pacientů jistě ocení i úsporu časovou. Pro lékaře je to především úspora nákladů na laboratorní zhotovení, vlastní kontrola celého pracovního procesu, relativní jednoduchost a možnost okamžité eliminace možných chyb.
Obrazová dokumentace
Literatura
1. Frankenberger R, Mörig G, Blunck U, Hajtó J, Pröbster L, Ahlers O. Pravidla preparace na keramické inleje a částečné korunky. Progresdent, 2011, 17(5): 40 – 45.
2. Unterbrink G. Adhezivní preparace. Progresdent, 2010, 16(6): 20 – 24.
3. Koller M, Arnetzl GV, Holly L, Arnetzl G. Lava ultimate resin nano ceramic for CAD/CAM: customization case study. Int J Comput Dent, 2012, 15(2): 159 – 64.
4. Stawarczyk B, Krawczuk A, Ilie N. Tensile bond strength of resin composite repair in vitro using different surface preparation conditionings to an aged CAD/CAM resin nanoceramic. Clin Oral Investig, 2015, 19(2): 299 – 308. doi: 10.1007/s00784 – 014 – 1269 – 3. Epub 2014 Jun 15.
5. Keul C, Müller-Hahl M, Eichberger M, Liebermann A, Roos M, Edelhoff D, Stawarczyk B. Impact of different adhesives on work of adhesion between CAD/CAM polymers and resin composite cements. J Dent, 2014, 42(9): 1105 – 1114.
6. Tashkandi E. Effect of surface treatment on the micro-shear bond strength to zirconia. Saudi Dent J, 2009, 21(3): 113 – 116.
7. Krämer N, Lohbauer U, Frankenberger R. Adhesive luting of indirect restorations. Am J Dent, 2000, 13(Spec No): 60D – 76D.
8. Lührs AK, Pongprueksa P, De Munck J, Geurtsen W, Van Meerbeek B. Curing mode affects bond strength of adhesively luted composite CAD/CAM restorations to dentin. Dent Mater, 2014, 30(3): 281 – 291.
9. Gregor L, Bouillaguet S, Onisor I, Ardu S, Krejci I, Rocca GT. Microhardness of light- and dual-polymerizable luting resins polymerized through 7.5-mm-thick endocrowns. J Prosthet Dent, 2014, 112(4): 942-948. doi: 10.1016/j.prosdent.2014.02.008. Epub 2014 Apr 22.
14. 9. 2015
Print: LKS. 2015; 25(9): 170 – 175
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: