Jak úspěšně napravit neúspěch / Test 35
Test 35
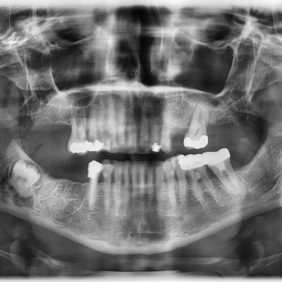
Čtyřicetiletá žena byla doporučena na naši kliniku ošetřujícím zubním lékařem (PZL) pro přetrvávající bolesti v oblasti dolní čelisti vpravo, vystřelující do ucha a trvající několik měsíců. V oblasti pravého dolního kvadrantu byly u PZL provedeny extrakce zubů 46 tři roky a 47 rok před začátkem udávaných obtíží. Dle dostupné dokumentace byly oba zuby s horším biologickým faktorem, poextrakční hojení proběhlo nekomplikovaně. U PZL bylo provedeno klinické a grafické vyšetření (OPG), pro podezření na zdroj obtíží od retinovaného zubu 48 byla pacientka odeslána na stomatochirurgickou ambulanci naší kliniky.
Při vyšetření na naší ambulanci nevykazovala žena kromě subjektivních stesků žádné objektivní klinické příznaky onemocnění v udávané oblasti, jediným objektivně zjistitelným problémem bylo hypodenzní, relativně ostře ohraničené ložisko v oblasti dolní čelisti vpravo pod kořeny retinovaného zubu 48, patrné na dodaném OPG. Radiologicky byla tato oblast bez dalších pozoruhodností, bylo přítomno jen drobné, ostře ohraničené plášťové projasnění v okolí korunky retinovaného zubu 48, které nesvědčilo pro tvorbu cystického ložiska či zánětlivé komplikace (obr. 1).
Otázky:
1. O jaké onemocnění se jedná?
2. Jaké jsou diagnostické možnosti?
3. Jaké jsou terapeutické možnosti?
Test 35 – Řešení
Ad 1: Nespecifické bolesti v oblasti čelistí jsou relativně častým problémem, se kterým se stomatolog ve své praxi setkává, a často vedou k extrakcím jinak udržitelných zubů. Diferenciální diagnostika je dosti široká, ale pomocí správného vyšetřovacího algoritmu lze docílit odhalení příčiny obtíží.
Nejčastějším zdrojem takovýchto bolestí bývají zánětlivá odontogenní onemocnění. Méně časté bývají neodontogenní záněty. Jedná se o záněty, které nejsou primárně způsobeny patogeny běžně přítomnými v zubním plaku či v obsahu kariezních ložisek – může se jednat o bakteriální, virové, fungální nebo parazitární infekce. Tyto patogeny mohou do kostí pronikat per continuitatem ze zánětlivých procesů tkání orofaciální krajiny, mohou být inokulovány cestou kostního traumatu (například otevřenými zlomeninami čelistí) nebo vzácněji hematogenně, v některých případech se může jednat i o aseptické záněty [1]. U některých nemusí být výrazněji vyjádřena ani klinická ani laboratorní zánětlivá reakce, což diagnostiku ještě více ztěžuje. Pomýšlet je třeba i na nádorové postižení (útlak či infiltrace nervových vláken – většinou maligními a rychleji rostoucími tumory, například sarkomy, lymfomy, odontogenními tumory, ale i neodontogenními karcinomy či nádorovými metastázami), neurologické onemocnění (nejčastěji neuralgie trigeminu, jak primární, tak sekundární, ale může se jednat i o první příznak onemocnění centrální nervové soustavy) nebo muskuloskeletální dysbalance (nejčastěji přetížením temporomandibulárního kloubu a žvýkacích svalů neurogenní etiologie či nevhodnými funkčně-anatomickými poměry mastikatorního aparátu) [2]. Bolesti mohou být způsobeny i transpozicí z jiných blízkých orgánů a tkání, jako například ucha, mastoideálního nebo styloidního výběžku, velkých slinných žláz či temporomandibulárního kloubu. Mohou být ale součástí i jiných systémových onemocnění (některá autoimunitní onemocnění, například systémový lupus erythematodes, arteritidy, artritidy, fibromyalgie, nebo endokrinologické choroby postihující kostní metabolismus a růst). U pacientů podstupujících antiresorptivní terapii je třeba pomýšlet na léky navozenou osteonekrózu čelistí.
V některých případech se i přes veškerou snahu lékaře a provedení dostupných vyšetřovacích metod pravá podstata potíží neodhalí a léčba je cílena na nejpravděpodobnější příčinu a dle terapeutické odpovědi či dalších zjištěných indicií se dále upravuje [3]. V našem případě byl jako primární zdroj obtíží určen zub 48.
Ad 2: Určitým vodítkem směrem ke správné diagnóze je již přesně a úplně odebraná osobní anamnéza s důrazem na nynější onemocnění. Důsledné klinické vyšetření je základním kamenem v diagnostické rozvaze, vyšetření je cíleno jak na extraorální, tak na intraorální prostředí. Všímáme si znaků možného systémového onemocnění, zajímá nás stav lokálních tkání, detailněji hodnotíme palpačně a aspekcí oblast krku a obličeje, intraorálně hodnotíme stav chrupu, pátráme po patologických změnách sliznice či vývodů velkých slinných žláz, zjišťujeme funkční změny nebo známky parafunkcí a zlozvyků, sledujeme poruchy smyslového vnímání pacienta.
Toto základní vyšetření je pak doplněno grafickým vyšetřením (RTG, OPG, CBCT, USG, CT, MRI, hybridní techniky), v případě potřeby využíváme dalších diagnostických modalit, jako jsou například laboratorní (nejčastěji vyšetření vzorku krve s cílem detekovat elevované zánětlivé parametry jako například hladina leukocytů doplněná diferenciálním rozpočtem, elevace C reaktivního proteinu či prokalcitoninu, přínosná může být i nespecifická sedimentace, případně cílené vyšetření na možného jinak obtížně detekovatelného původce nebo systémové onemocnění pomocí serologie, dalšími indiciemi k nalezení původu obtíží může být rozšířený iontogram, endokrinologické parametry a další markery) či mikrobiologické vyšetření. Při podezření na postižení tkání a orgánů mimo orofaciální soustavu či spadající do jiné odbornosti neváháme využít možnost konziliárního vyšetření jiným specialistou. Po zhodnocení výsledků provedených vyšetření lze velice často dospět ke správné diagnóze a zahájit adekvátní terapii.
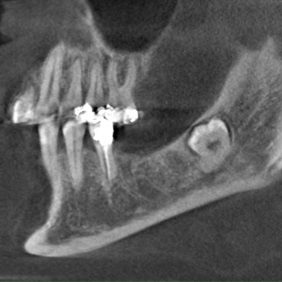
U naší nemocné byl jako nejpravděpodobnější příčina potíží určen retinovaný zub 48. Přítomnost retinovaného zubu moudrosti, zejména v maxile, může sama o sobě znamenat vyšší incidenci chronické orofaciální bolesti [4]. Pro suspektní nález v oblasti apexů zubu 48 na OPG a absenci jiných systémových nebo lokálních známek onemocnění bylo indikováno provedení CBCT. Na tomto vyšetření nebylo periapikální projasnění zubu 48 nijak zvlášť vyjádřeno, byl však patrný intimní vztah kořenů zmíněného zubu a dolního alveolárního nervu, dle všeho nerv probíhá mezi kořeny zubu (obr. 2). Další doplňující vyšetření indikována prozatím nebyla.
Ad 3: S ohledem na vyvolávající příčinu je rozsah možných léčebných modalit poměrně široký. Terapie je vedena ideálně cíleně se snahou rychle a účinně navrátit zdraví pacientovi, může být v podobě od zcela neinvazivní, jako jsou například různé fyzikální a rehabilitační metody (cílené většinou na muskuloskeletální systém – poměrně známé a efektivní jsou nákusné dlahy, dočasná imobilizace čelistního kloubu, většinou krátkodobý efekt přináší fyzikální metody, jako je využití elektroterapie, různé formy elektromagnetické radiace, magnetické či ultrazvukové rázové vlny, podobně je tomu v případě manuálních měkkotkáňových technik, dlouhodobější efekt lze očekávat u správně vedené pohybové rehabilitace formou různých dynamických a izometrických cvičení s cílem normalizace dysbalancí, ideálně podpořené odstraněním predispozičního faktoru – například úprava okluzních poměrů, snížení míry stresu a jeho negativního dopadu na mastikatorní systém) přes farmakologickou terapii (nespecificky analgetika různých forem, vitaminy a jiné podpůrné prostředky ke zlepšení regeneračních a homeostatických schopností organismu, nebo cíleně dle předpokládaného zdroje obtíží, například antiinfektiva, nejčastěji antibiotika, ale i antimykotika, antivirotika, dále imunosupresiva, psychofarmaka, myorelaxancia, antiresorptivní léčebné přípravky, systémová hormonální léčba a jiné), až po invazivní procedury včetně složitých chirurgických intervencí.
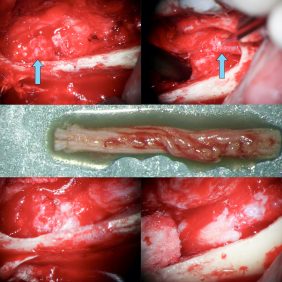
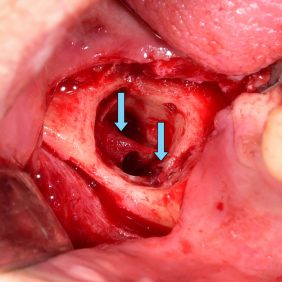
Mnohé léčebné postupy s sebou nesou určitá rizika a nežádoucí efekty, proto je vždy na indikujícím lékaři zvážení poměru risk/benefit u konkrétního pacienta ve všech ohledech. V případě podezření, že potíže jsou způsobeny zubem moudrosti, je nejčastějším řešením jeho odstranění a stejně tak tomu bylo i u naší pacientky. Tento výkon je zatížen několika možnými komplikacemi, mimo jiné i poraněním dolního alveolárního nervu, s čímž byla pacientka seznámena a písemně s léčbou souhlasila. Výkon byl proveden ambulantně standardním způsobem v lokální anestezii, navzdory zvláštnímu uspořádání kořenů nekladl zub při extrakci nadměrný a nezvyklý odpor a extrakce proběhla hladce. Po vybavení zubu bylo bohužel zjištěno, že apexy dvou meziálních kořenů se dotýkají a vzniklým otvorem mezi kořeny pravděpodobně probíhal nerv (obr. 3). Přímým pohledem do extrakčního lůžka bylo patrné kompletní přerušení nervu a rovněž byl nalezen s nervem související suspektní měkkotkáňový útvar (obr. 4).
Doplňující otázky:
4. Dalo se zabránit poranění nervu?
5. Jaká je následná péče v podobných případech?
Ad 4: V případě nutnosti extrakce dolních třetích molárů, které svými kořeny pravděpodobně kolidují s alveolárním nervem, je plně indikováno 3D grafické vyšetření, ideálně CBCT. V nejhorším případě, kdy nerv prochází skrz zub, se má za to, že u vitálních zubů je bezpečnější variantou dekoronace, která však ne vždy může vyřešit obtíže, pro které je extrakce indikována. Dále přichází v úvahu vhodně zvolená separace kořenů a šetrná extrakce. V ostatních případech je potřeba vyvarovat se ostré preparace v místech předpokládaného průběhu nervu a dle morfologie zubu šetrně provést extrakci s eventuální separací kořenů. V některých případech se bohužel ani při sebelepším grafickém vyšetření a detailní znalosti průběhu kanálu spolu s šetrným provedením extrakce nedá s jistotou zamezit poranění nervu [5, 6].
Ad 5: Pokud je aspekcí jednoznačně patrné traumatické přerušení nervu, měla by být bez zbytečného odkladu provedena opatření k zajištění obnovy kontinuity nervu. V případě nejistoty ohledně přerušení kontinuity nervu při přetrvávající anestezii inervované oblasti je doporučeno provedení MR neurografie, která jako jediné grafické vyšetření může přímo zobrazit nitrokostní průběh nervu. Pokud se nepodaří adekvátně sblížit proximální a distální pahýl nervu, nelze očekávat úspěšnou reinervaci a hrozí vznik amputačního neuromu s následkem anestezie inervované oblasti a vzniku neuropatických bolestí [7]. Časový horizont, ve kterém má být rekonstrukce provedena, není jednoznačně určen, časné rekonstrukce však dosahují lepších výsledků [8].
Pokud není možné provedení přímé sutury nervu bez napětí, je metodou volby nepřímá rekonstrukce pomocí autologního nervového štěpu či přemostění defektu autologním cévním štěpem nebo allograftem, které umožňují ve svém luminu usměrněný neuronální sprouting [9].
U naší pacientky byla situace komplikována přítomností neobvyklého měkkotkáňového útvaru v průběhu nervu. Jedinou možností verifikace jeho podstaty byla biopsie, a proto byl postižený segment nervu resekován a odeslán k histologickému vyšetření. Výsledkem vyšetření patologem bylo vyloučení nádorového původu útvaru, byla nalezena vazivově/vaskulární složka s přítomností kostních a periferně nervových struktur.
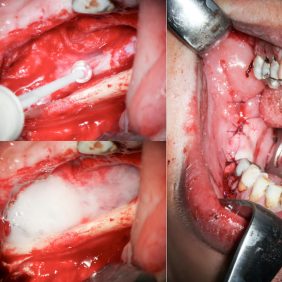
Primární rekonstrukce nervus alveolaris inferior nebyla indikována pro nedostatečnou délku pahýlů, proto jsme se po domluvě s pacientkou rozhodli pro rekonstrukci nervu pomocí autologního štěpu z nervus suralis. Výkon byl proveden ve spolupráci s neurochirurgem z transorálního přístupu zhruba s odstupem jednoho měsíce od extrakce zubu. Po deliberaci nervových pahýlů pomocí alveolární ostektomie byla provedena mikrosutura pahýlů nervu a nervového štěpu a po zafixování fibrinovým tkáňovým lepidlem byla rána uzavřena monofilní suturou mukoperiosteálního laloku (obr. 5), (obr. 6). Výkon byl proveden v celkové anestezii v ATB cloně (ampicilin 2 g i. v.) s periprocedurální bolusovou administrací kortikoidu (dexamethason 8 mg. i. v.), po výkonu byla regenerace nervu podpořena preparátem s obsahem vitaminů skupiny B (benfotiamin + kyanokobalamin, 50 mg/250 μg podávané 3x denně po dobu 1 měsíce).
Období hojení probíhalo nekomplikovaně a přes fázi parestezií byla u pacientky do půl roku kompletně obnovena senzitivní inervace postižené oblasti. Primárně popisované bolesti vymizely a pacientka byla zcela bez obtíží předána zpět do péče PZL.
Poranění dolního alveolárního či lingválního nervu při dentoalveolárně-chirurgických výkonech je vždy velice nepříjemnou komplikací. Vhodnou komunikací s pacientem před výkonem i po něm lze i v takové situaci dobře udržet důvěru pacienta a s pomocí pokročilých rekonstrukčních technik lze s vysokým procentem úspěšnosti obnovit poškozenou inervaci.
Prohlášení o fotodokumentaci: Veškeré prezentované fotografie jsou majetkem autora, snímky obličeje jsou publikovány s písemným souhlasem pacienta.
Souhrn
Jak úspěšně napravit neúspěch
Test 35: Ošetření iatrogenního poškození nervus alveolaris inferior
Extrakce zubů moudrosti, zejména hlouběji retinovaných nebo v intimním kontaktu s dolním alveolárním nervem, jsou zatíženy komplikací ve smyslu poranění tohoto nervu. Snahou lékaře je odstranit příčinu obtíží pacienta, jímž je myšlen problematický zub moudrosti, a zároveň nepřivodit nepříjemné komplikace nemocnému. Za tímto účelem jsou využívány stále dokonalejší zobrazovací metody a pokročilé chirurgické techniky. Občas se i při největší snaze ošetřujícího lékaře nevyhneme poranění nervu, ale i v nejtěžším případě poranění, jako je transsekce s defektem nervu, je možné komplikaci s velmi vysokým procentem úspěšnosti řešit a pacienta vyléčit. V tomto příspěvku prezentujeme kazuistiku pacientky léčené na naší klinice, u které došlo k traumatické lézi dolního alveolárního nervu během transalveolární extrakce zubu 48, a popisujeme následnou úspěšnou rekonstrukci pomocí štěpu z nervus suralis.
Klíčová slova: nervus mandibularis inferior, zub moudrosti, rekonstrukce, reinervace
Summary
How to retrieve failure successfully
Test 35: Treatment of iatrogenic damage to the inferior alveolar nerve
Extractions of wisdom teeth, especially those that are deeply impacted or in intimate contact with the lower alveolar nerve, are fraught with complications in the sense of injury to that nerve. The doctor‘s effort is to eliminate the cause of the patient‘s difficulties, which is the problematic wisdom tooth, and at the same time not causing unpleasant complications for the patient. For this purpose, increasingly sophisticated imaging techniques and advanced surgical techniques are used. Sometimes, even with the best efforts of the attending physician, nerve injury cannot be avoided, but even in the most severe case of injury, such as a transsection with a nerve defect, it is possible to solve the complication with a very high percentage of success and cure the patient. In this paper, we present the case report of a patient treated in our clinic who suffered a traumatic lesion of the lower alveolar nerve during the transalveolar extraction of tooth 48 and describe the subsequent successful reconstruction using a graft from the sural nerve.
Key words: lower alveolar nerve, wisdom tooth, reconstruction, reinnervation
Obrazová dokumentace
Literatura
1. Dahlén G. Non-odontogenic infections in dentistry. Periodontol 2000 [Internet]. 2009; 49(1): 7 – 12. [cit. 6. 3. 2023]. Dostupné z: /pmc/articles/PMC7167770/
2. Shimada A, Ishigaki S, Matsuka Y, Komiyama O, Torisu T, Oono Y, et al. Effects of exercise therapy on painful temporomandibular disorders. J Oral Rehabil [Internet]. 2019; 46(5):475–481. [ci.6. 3. 2023]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/30664815/
3. Libánská M. Glosodynie a stomatodynie v diferenciální diagnostice.. LKS [Internet]. 2015; 25(2): 8–15. [cit. 28. 11. 2022]. Dostupné z: https://www.lks-casopis.cz/clanek/glosodynie-a-stomatodynie-v-diferencialni-diagnostice/
4. Mksoud M, Ittermann T, Daboul A, Schneider P, Bernhardt O, Koppe T, et al. Are third molars associated with orofacial pain? Findings from the SHIP study. Community Dent Oral Epidemiol [Internet]. 2020; 48(5):364–370. [cit. 28. 11. 2022]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/32420644/
5. Ali AS, Benton JA, Yates JM. Risk of inferior alveolar nerve injury with coronectomy vs surgical extraction of mandibular third molars-A comparison of two techniques and review of the literature. J Oral Rehabil [Internet]. 2018; 45(3): 250–257. [cit. 28. 11. 2022]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/29171914/
6. On SW, Cho SW, Byun SH, Yang BE. Clinical significance of intraoperative exposure of inferior alveolar nerve during surgical extraction of the mandibular third molar in nerve injury. J Clin Med [Internet]. 2021; 10(19): 4379. doi: 10.3390/jcm10194379. [cit. 28. 11. 2022]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/34640397/
7. Manfuso A, Pansini A, Tewfik K, Copelli C. Inferior alveolar nerve reconstruction in extensive mandibular resection: Technical notes. J Plast Reconstr Aesthet Surg [Internet]. 2021; 74(3): 634–636. [cit. 28. 11. 2022]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/33339753/
8. Suhaym O, Miloro M. Does early repair of trigeminal nerve injuries influence neurosensory recovery? A systematic review and meta-analysis. Int J Oral Maxillofac Surg [Internet]. 2021; 50(6): 820–829. [cit. 28. 11. 2022]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/33168370/
9. Fujita S, Mizobata N, Nakanishi T, Tojyo I. A case report of a long-term abandoned torn lingual nerve injury repaired by collagen nerve graft induced by lower third molar extraction. Maxillofac Plast Reconstr Surg [Internet]. 2019; 41(1): 60. [cit. 28. 11. 2022]. Dostupné z: /pmc/articles/PMC6928183/
18. 11. 2023
LKS. 2023; 33(11): 200 – 205
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma: