Interdisciplinární spolupráce u složitých kazuistik – 7. díl: Korekce bukální nonokluze a traumatického skusu u pacientky s agresivní formou parodontitidy
Kazuistika
Souhrn: Ortodontická léčba dospělých pacientů s sebou přináší širokou škálu komplikací jak z hlediska skusových podmínek, tak celkového stavu dentice. Ošetřující ortodontista je často nucen řešit anomálii chrupu pacienta nejen z hlediska úpravy postavení zubů ve skusu, ale také s ohledem na biologický faktor zubů. Zvláštní pozornost je věnována parodontu zubů, který je oslabený následkem přítomné či kompenzované parodontopatie. Autoři prezentují ošetření chrupu pacientky středního věku se závažnou formou agresivní parodontitidy (AP). Toto onemocnění v kombinaci s rozsáhlou jednostrannou bukální nonokluzí horních laterálních zubů a hlubokým skusem vedlo k putování zubů a traumatickému skusu, jehož následkem byla pokračující destrukce parodontu. V prezentované kazuistice je popsána komplexní interdisciplinární terapie s následnou protetickou sanací. Cílem bylo odstranit bukální nonokluzi a upravit postavení zubů do přirozené pozice v alveolárním výběžku a odstranit traumatický skus. Kompletní úpravy ortodontické anomálie bylo dosaženo postupnou segmentální korekcí, intruzí zubů v supraokluzi. K zakotvení intruzních oblouků bylo využito kotevních mikrošroubů. Zároveň došlo ke zlepšení stavu parodontu. Autoři dokumentují, jak může ortodontická léčba pacientů s agresivní parodontitidou vést ke kompletní rekonstrukci okluze bez mnohočetných extrakcí a následné rozsáhlé protetické sanace.
Klíčová slova: agresivní parodontitida, bukální nonokluze, traumatický skus, intruze, kotevní mikrošrouby
Interdisciplinary treatment in difficult cases – Part 7: Correction of buccal nonocclusion and traumatic occlusion in a patient with aggressive form of periodontitis
Case report
Summary: Orthodontic treatment of adult patients brings about a wide range of complications – from the point of view of occlusion conditions as well as of the overall state of dentition. The attending orthodontist is often forced to solve the patient‘s anomaly not only with respect to the correction of teeth position in occlusion, but also the biological factor of te eth has to be taken into account. A careful attention has to be devoted to periodontium, especially if it has been weakened due to present or compensated parodontopathy. The authors present here a case of a middle-aged woman with a severe form of aggressive periodontitis. This disease together with severe unilateral buccal nonocclusion and deep bite led to the teeth wandering and to the emergence of traumatic occlusion followed by progressive destruction of periodontium. The case report deals with the orthodontic stage of the therapy followed by prosthodontic reconstruction; their main aims were to dispose of buccal nonocclusion and correct the teeth position in such a way that they would be integrated into their natural position in alveolus and above all – the traumatic occlusion would be eliminated. Due to active orthodontic forces anchored by microscrews and due to successive segmental correction of position of groups of teeth, the orthodontic anomaly was corrected entirely, all teeth were saved and the state of periodontium got improved. The authors use this case to show how patients with aggressive form of periodontitis might be treated by orthodontic therapy so that the occlusion could be reconstructed without multiple extractions or without subsequent extensive prosthodontic reconstruction.
Key words: aggressive periodontitis, buccal nonocclusion, traumatic occlusion, intrusion, anchor microscrews
Úvod
Interdisciplinární spolupráce je běžnou součástí ortodontické terapie a to z důvodu stále většího počtu dospělých pacientů přicházejících do ortodontických praxí s požadavkem korekce postavení zubů. Kromě destrukce dentice zubním kazem je nejčastější komplikací ortodontické a následně protetické sanace přítomnost parodontopatií. U oslabeného parodontu musí ortodontista postupovat značně obezřetně a aplikovat velmi malé síly, které nezhorší biologický faktor zubů v podobě urychlené vertikální ztráty kosti alveolárního výběžku. Nicméně rozsah poškození kosti záleží především na závažnosti a typu onemocnění parodontu.
Agresivní parodontitida (AP) dospělého věku je typická progresivním úbytkem závěsného aparátu a alveolární kosti, ať už v lokalizované či generalizované formě (1). Incidence není častá, 2–5 % z dospělé populace (2). Ačkoliv se v minulosti z etiopatologického hlediska hledala příčina v kvantitativní kumulaci plaku či zubního kamene (1, 2), dnes je upřednostňována patogeneze na bázi oslabené imunitní odpovědi jedince na specifickou bakteriální flóru (2, 3). Mluvíme tedy o specifických parodontálních patogenech – periopatogenech, které mají ve své virulentní formě schopnost destruovat parodontální tkáně i s možností průniku do okolních měkkých struktur (4).
S agresivní parodontitidou jsou velmi často spojovány periopatogeny červeného a oranžového komplexu, které svou virulencí převyšují jiné bakterie dutiny ústní (5). Vedle obou komplexů hraje důležitou roli Aggregatibacter (Actinobacillus) Actinomycetemcommitans, označovaný jako terciální pariopatogen. Dle Socranského má své výsadní postavení mezi parodontálními komplexy a kvůli jeho virulentním mechanismům se jeho úloha spatřuje zejména v průniku do měkkých tkání parodontu. Tímto se usnadní celková destrukce attachementu a parodontálních struktur (6, 7).
Z terapeutického hlediska je základem léčby agresivních parodontitid perfektní hygiena, která je podpořena konzervativní, případně i chirurgickou léčbou parodontu. Mezi základní konzervativní výkony patří hluboké čištění parodontálních chobotů (deep scaling) s podporou účinných antibiotik. Bez jejich použití nemůže dojít k úplnému vymýcení periopatogenů schopných průniku do měkkých tkání parodontu.
V ortodontické terapii pacientů s AP je třeba mít na paměti vertikální ztrátu kosti a tím i odlišné rozložení aktivních ortodontických sil oproti fyziologické situaci. K odstranění zkříženého skusu či bukální nonokluze je nutná, kromě zařazení zubů na vrchol alveolárního výběžku, také intruze zubů nacházejících se v supraokluzi, a to jak molárů, tak případně premolárů. Intruze u zubů s oslabeným parodontem a rozsáhlou ztrátou kosti je problematickým a kontroverzním tématem. Nicméně za dodržení přesných pravidel (bude specifikováno níže) to možné je a dokonce může dojít k zvětšení kostní káně kolem intrudovaných zubů.
Anamnéza
Osobní anamnéza a celkové vyšetření: Pacientka ve věku 35 let byla z oddělení parodontologie delegována na ortodontické oddělení pro úpravu přítomné malokluze. Problém se skusem velmi intenzivně vnímala, především pak traumatický skus vpravo, a byla k léčbě velmi motivována. Neudávala žádné celkové onemocnění a alergie, ani trvale neužívala žádné léky. Nebyla si vědoma žádných zlozvyků, kousání tvrdých předmětů a přetěžování zubů ve skusu. Pacientka byla kuřačka, udávala 5 cigaret denně. Žádnou ortodontickou léčbu předtím neabsolvovala. Pro celkové plánování terapie, především s ohledem na prognózu jednotlivých zubů, byla důležitá anamnéza, s kterou pacientka přišla na oddělení parodontologie Kliniky zubního lékařství LF UP Olomouc (bude upřesněno níže).
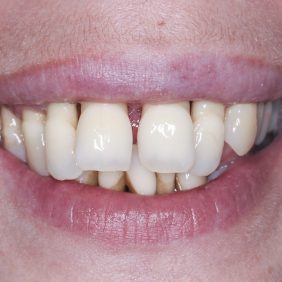
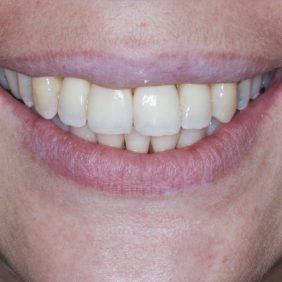
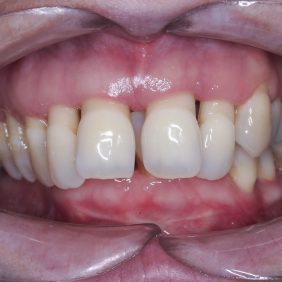
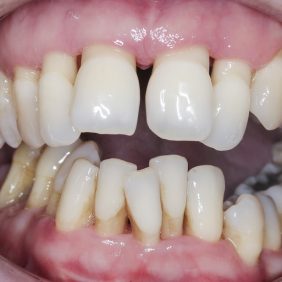
Extraorální vyšetření: Obličej pacientky byl symetrický a profil přímý. Pacientka měla ideální linii úsměvu. Při emočním typu úsměvu linie horního rtu procházela marginální gingivou zubů frontálního segmentu. Stejně tomu bylo distálně vlevo. V distálním úseku vpravo byla viditelná vysoká linie úsměvu velikosti 3 – 4 mm (obr. 1), (obr. 2).
Intraorální a dentální vyšetření: Pacientka byla předána na ortodontické oddělení klinického pracoviště po úspěšné terapii agresivní parodontitidy na parodontologickém oddělení Kliniky zubního LF UP Olomouc. Sliznice byla růžová bez zánětu a patologického nálezu, orální hygiena byla na velice dobré úrovni. Pacientka byla subjektivně bez potíží. Hodnoty indexů byly: PLI 0/1, 0/0, 0/0 // 0/1, 0/0, 0/0, index krvácení PBI 8, CPI 3, 0, 3 / 3, 1, 2, bez purulentní exsudace, zuby pevné, vyjma viklavosti I. stupně zubů 12, 11, 21, 22 a 44, 45, 46, bez foetoru ex ore.
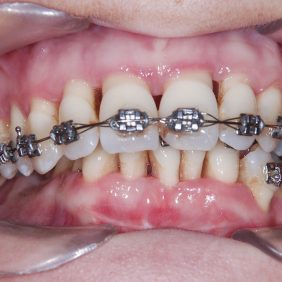
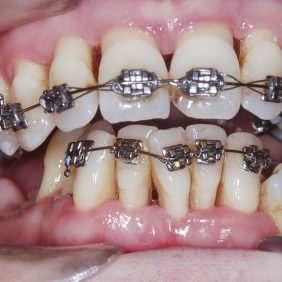
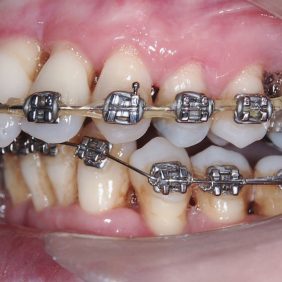
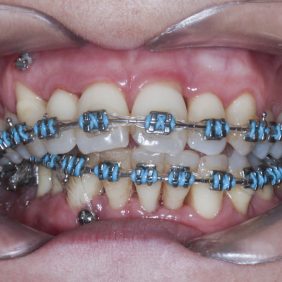
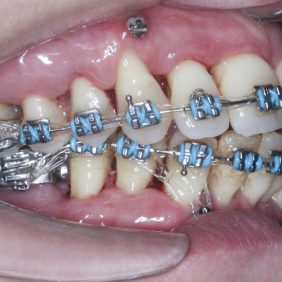
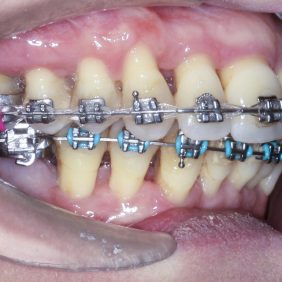
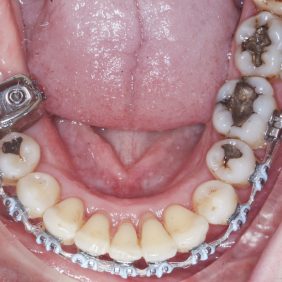
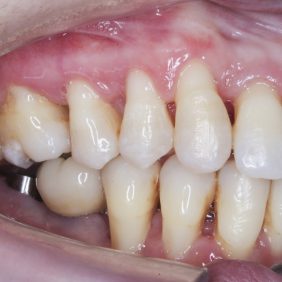
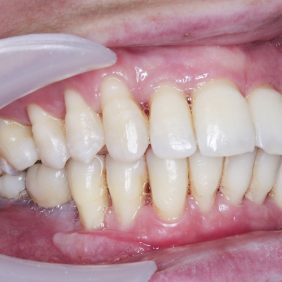
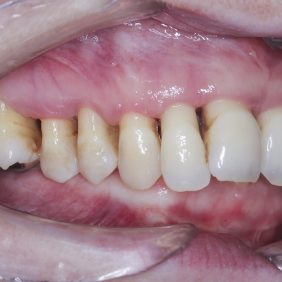
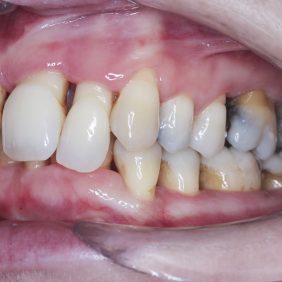
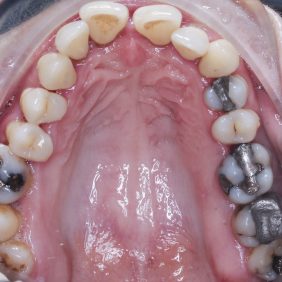
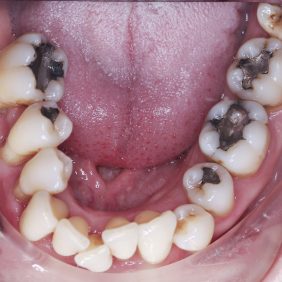
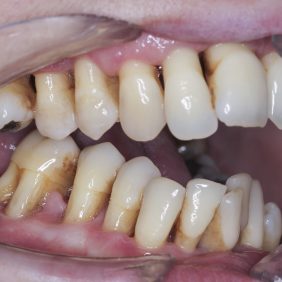
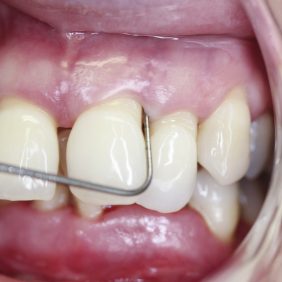
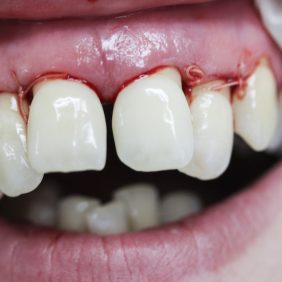
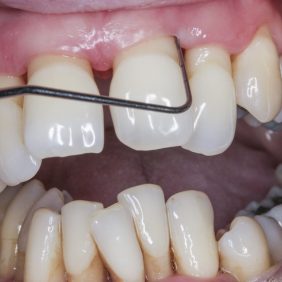
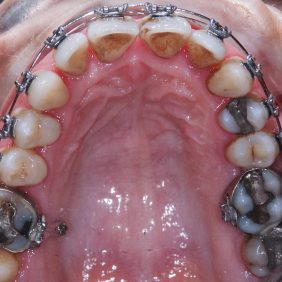
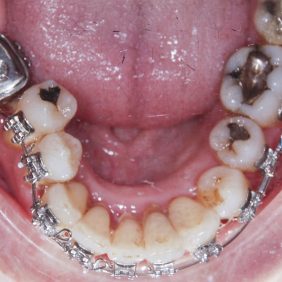
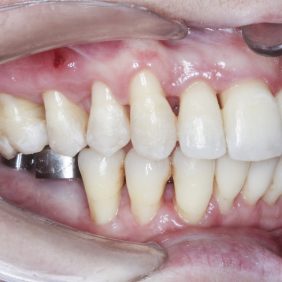
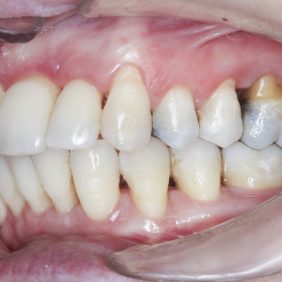
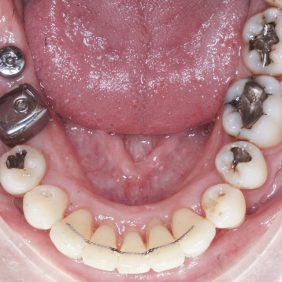
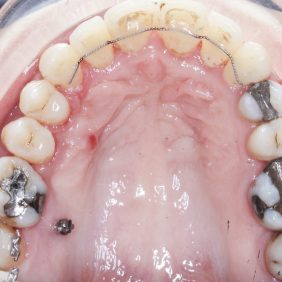
Při prohlídce chrupu byly diagnostikovány tyto charakteristiky: rozsáhlá bukální nonokluze vpravo v rozsahu zubů 17 až 14. Skus vpravo suspektně Angle I. třídy a taktéž Angle I. třídy na moláru i špičáku vlevo. Vztah zubních oblouků byl v molárech i špičácích oboustranně v I. třídě dle Anglea. Horní střední čára byla posunuta o 2,0 mm vlevo, hloubka skusu byla 11,9 mm ve frontálním úseku chrupu a 15,7 mm v distálním úseku vpravo, incizální schůdek 3,4 mm. V horním zubním oblouku byla diagnostikována supraokluze zubů 11, 21 a 17– 13 v rozsahu 3,5 mm a na zubech 12 a 22 v rozsahu 5,5 mm, diastema 11–21 1,7 mm, protruzní postavení 11, 21, obnažené krčky na zubech 17 až 22 v rozsahu 2–3 mm. V dolní čelisti byl již dříve extrahován zub 41 a 47. Bylo přítomno mírné stěsnání ve frontálním úseku zubního oblouku, meziorotace zubu 31 o hodnotě 30° s vestibulárním postavením, supraokluze zubů 33 až 43 v rozsahu 4,0–5,0 mm a suprao kluze zubů 46 až 44 velikosti 8–9 mm. Zuby 46 až 44 měly výraznou orální inklinaci až o 40°, byly na nich obnažené krčky z důvodu supraokluze a značné vertikální ztráty kosti, a to na zubech 31 až 42 v rozsahu 3 mm, na zubech 44 a 45 4–5 mm a na zubu 46 v rozsahu 7 mm (obr. 3), (obr. 4), (obr. 5), (obr. 6), (obr. 7), (obr. 8), (obr. 9), (obr. 10).
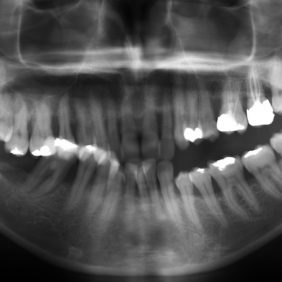
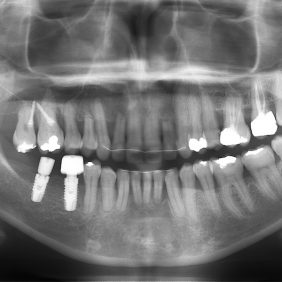
Analýza panoramatického snímku: Bylo zjištěno endodontické ošetření na zubech 26, 27. Vertikální úroveň hřebene alveolárního výběžku, ztráta kosti od 4 do 7 mm, odpovídala klinickému nálezu. Stejná úroveň hřebene alveolárního výběžku na zubech 17 až 22 (při stejné úrovni incizálních hran na zubech 17 až 22 oproti segmentu zubů 23–28) svědčila o supraokluzi způsobené zvýšenou erupcí zubů z kosti, a to následkem jejich oslabeného parodontu a nepřítomnosti antagonisty ve skusu (obr. 11).
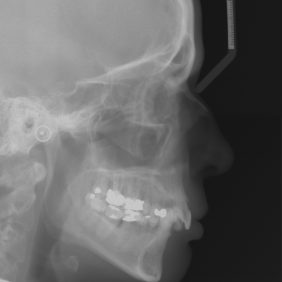
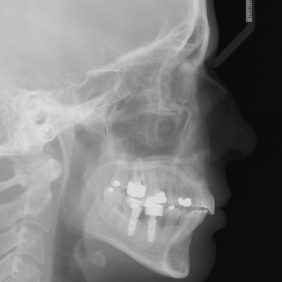
Analýza telerentgenového snímku: Skeletální a dentální hodnoty běžně sledovaných parametrů byly bez výraznějších abnormalit. Za zmínku stojí jen přítomnost naznačené skeletální II. třídy (ANB 5,2°, WITS 2,9 mm) a retruzního postavení dolních řezáků (1-Ml 83,2°) (obr. 12).
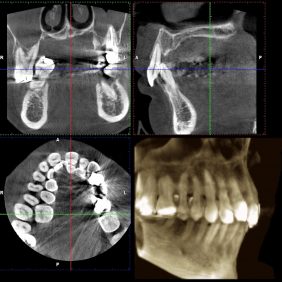
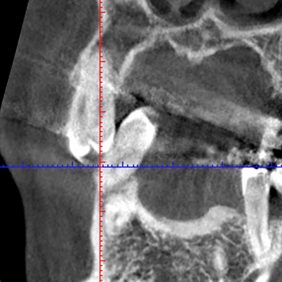
Analýza CBCT snímku: Na koronálních řezech byl patrný bukální sklon kořenů zubů 45, 46 vzniklý traumatickým nákusem horních řezáků, který vedl k destrukci vestibulární kostní lamely alveolárního výběžku. Nález na CBCT také ukazoval rozsáhlou ztrátu kosti vertikálně vzniklou na základě přítomnosti agresivní parodontitidy (obr. 13), (obr. 14).
Léčebná rozvaha
Bylo nutno zvážit prognózu jednotlivých zubů v dolní i horní čelisti, a to i s ohledem na jejich postavení v bukální nonokluzi a také z hlediska přítomných následků po proběhlé agresivní parodontitidě. Odstranit bukální nonokluzi horních laterálních zubů v rozsahu až 15 mm (130 %) je značně obtížné. Variantou léčby, která připadala v úvahu, bylo pouhé napřímení zubů, čímž by ale došlo k zásadnímu zvýšení skusu vpravo a následně by bylo nutné druhostranně provést rozsáhlou rekonstrukci skusu fixní protetickou prací. Druhou variantou korekce anomálie bylo napřímení zubů při jejich současné intruzi, a to v distálním segmentu vpravo v horní i dolní čelisti. Tato varianta byla pro pacientku jistě přijatelnější, nicméně problematickou otázkou se jevilo, zda je možné provést tak rozsáhlou intruzi při tak masivní ztrátě kosti vertikálně i horizontálně. Vertikální a horizontální ztráta kosti na premolárech byla zmenšena více než o 50 % (na zubu 46 přes 70 %) a hřeben alveolárního výběžku zasahoval do jedné třetiny výšky kořene premolárů a molárů vpravo. Následkem traumatického skusu došlo k závažné inklinaci zubů 46 až 44, která byla provázena rozsáhlou ztrátou kosti vestibulárně. Při těchto podmínkách by byla intruze velmi obtížná. Nabízí se tedy varianta extrakce všech zubů v distálním úseku v dolní čelisti v rozsahu 44–46, případně i v horní čelisti v rozsahu 14–17. Následovala by protetická sanace implantáty. Ta by však byla možná až po ortodontické korekci hloubky skusu ve frontálním segmentu horní a dolní čelisti. Intruze distálních zubů však není možná bez spolehlivé extradentální kotevní jednotky, což předpokládá zavedení implantátů v obou čelistech před zahájením ortodontické terapie.
Zásadní otázkou tak bylo, zda je možné intrudovat premoláry a moláry v horní a dolní čelisti tak, aby došlo ke korekci hloubky skusu o 15,0 mm (v případě špičáků a řezáků o 11,0 mm), jestliže je u nich přítomen tak rozsáhlý úbytek kosti. Nakonec bylo rozhodnuto všechny zuby zařadit, napřímit a intrudovat, vyjma prvního dolního pravého moláru. Zde destrukce alveolární kosti postihla interradikulární prostor a dosáhla do úrovně apikální třetiny kořene. Z ortodontického hlediska není možné zub s takto postiženým parodontem spolehlivě zařadit do okluze.
Vzhledem k tomu, že závěsný aparát všech zubů byl z důvodu agresivní parodontitidy velmi poškozen, bylo nutné ke kotvení ortodontického aparátu použít kotevní mikrošrouby (8, 9). Intruzní pohyb ke korekci supraokluze byl vhodný i z toho důvodu, že dle některých studií je možné intruzním ortodontickým pohybem posunout zub do kosti, což by zvýšilo kostní objem kolem kořenů (10 – 15).
Léčebný plán
1. Extrakce zubu 46.
2. Nasazení horního fixního aparátu v rozsahu zubů 22– 27 – nivelizace a intruze zubu 22 v rozsahu 3 mm. Ve stejné době adaptace parciálního fixního aparátu v dolním zubním oblouku v distálním úseku v rozsahu zubů 34–37 a jeho nivelizace.
3. Nasazení kompletního fixního aparátu v horní čelisti v rozsahu zubů 17–27 a zavedení mikrošroubu mezi kořeny zubů 17 – 16, resp. 16 – 15, na intruzi molárů a premolárů.
4. Nivelizace frontálního segmentu v dolní čelisti, intruze k mikrošroubu umístěnému mezi zuby 43–42 a k rigidní kotevní jednotce zubů 33–37.
5. Zavedení implantátu v místě 46 a intruze a napřímení zubů 44, 45, korekce bukální nonokluze.
6. Zavedení implantátu v místě 47.
7. Protetická sanace v podobě keramických korunek na implantátech a na zubech 46, 47. Plánovaná artikulace Angle I. třídy vpravo a vlevo. Retence: fixní retainer 33–43, 13–23, horní a dolní retenční fólie.
Léčebný postup
Ještě před popisem ortodontické fáze léčby je nutné pro úplnost celého léčebného protokolu uvést kompletní parodontologickou terapii, která ortodontické terapii předcházela.
Parodontologická fáze I.
V roce 2013 byla pacientka (r. nar. 1979) na vlastní žádost přijata na parodontologické oddělení Kliniky zubního lékařství LF UP Olomouc s požadavkem zachování co největšího počtu zubů. Pacientka v posledních měsících pociťovala zhoršující se obtíže při již dlouhodobě trvajících problémech spočívajících ve viklavosti zubů, zápachu z úst, krvácení z dásní při čištění zubů i během přijímání potravy.
Osobní anamnéza: bezvýznamná, kuřačka – 5 cigaret denně po dobu 21 let. Dle klinického vyšetření byl chrup sanován. Pacientka však nebyla dosud instruována o správné hygieně, PLI (Plaque-index) byl 1/2, 0/1, 1/1 // 1/2, 0/1, 1/2 a měla naprosto nevhodný laický výběr velikostí interdentálních kartáčků. Byl přítomen foetor ex ore a gingiva byla hyperemická a edematózní pouze v místě papil. PBI (Papila Bleeding Index) byl 59, CPI (Community Periodontal Index) 4, a to ve všech sextantech obou čelistí s občasnou purulentní exsudací (obr. 15). Zjištěna byla viklavost I. st. u zubů 15–22, 32–43 a II. st. u zubů 17, 16, 44–46. Z orthopantomogramu byla patrná horizontální resorpce kosti s ojedinělými vertikálními defekty (obr. 11).
Nepříznivý stav parodontu byl potencován postavením zubů a skusem. Dolní řezáky při maximální interkuspidaci traumatizovaly oblast papila incisiva a sliznici premaxily. Stejně tak zuby distálního úseku horního pravého kvadrantu traumatizovaly marginální gingivu zubů v dolní čelisti. Pacientka pravostranně zcela postrádala opěrné zóny.
S ohledem na hygienické poměry a stav parodontu byla zvolena nejprve konzervativní parodontologická léčba s cílem dosažení výborné úrovně hygieny, která – případně dle analýzy parodontálních patogenů – měla být doplněna o aplikaci antibiotik zajišťujících stabilizaci stavu parodontu.
Po třech měsících byla na kontrolním vyšetření zřejmá výborná spolupráce pacientky a vzorná hygiena. Výsledky indexů byly: PLI 0/0, 0/0, 0/1 // 0/1, 0/0, 0/0, krvácení se snížilo na PBI 35. Avšak i přes tato pozitiva přetrvávalo ve všech sextantech CPI 4 v obou čelistech, a to s purulentní exsudací. Viklavost byla neměnná. Z důvodu nepřiměřeného stavu parodontu jak k věku pacientky, tak i její motivaci k dentální hygieně a léčbě, bylo provedeno DNA vyšetření periopatogenů s výhledem na provedení deep scalingu pod ATB clonou. Dle mikrobiologického vyšetření byl potvrzen Aggregatibacter actinomycetemcommitans +++, červený komplex: Porphyromonas gingivalis +++, Tannerella forsythia ++, Treponema denticola +++, oranžový komplex: Prevotella intermedia ++. Jak klinické, tak mikrobiologické vyšetření potvrdilo diagnózu generalizované formy agresivní parodontitidy.
Vzhledem k této diagnóze byla pacientce nasazena kombinace ATB, tzv. Wikelhoffův koktejl (Amoxicilin 1 g 1 – 1 – 1 minimálně 10 dnů, Entizol 500 mg 1 – 1 – 1 po dobu 8 dnů) a byl proveden deep scaling v obou čelistech (obr. 16).
Po dvou měsících došlo k masivnímu zvratu. Pacientka byla subjektivně bez potíží, nadále s perfektní orální hygienou. Parodontologický nález byl: PLI 0/1, 0/0, 0/0 // 0/1, 0/0, 0/0, krvácení PBI 8, CPI 3, 0, 3 / 3, 1, 2 bez purulentní exsudace, bez foetoru ex ore a zuby byly pevné. Pacientka tak mohla být odeslána na ortodontické oddělení k další fázi interdisciplinární sanace (obr. 17).
Ortodontická fáze
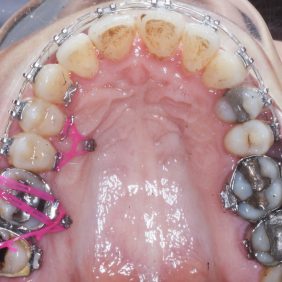
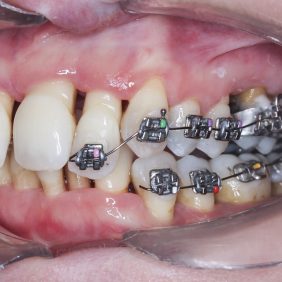
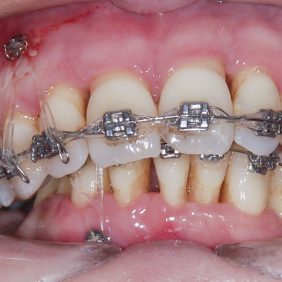
Byl nasazen parciální horní a dolní fixní aparát – na zub 16, 26 kroužek Epic (OrthoOrganizer, Carlsbad, USA), kanyly na zubu 36, 37 a zámky Elite Media Twin s drážkou 0.022“ x 0.025“ (OrthoOrganizer, Carlsbad, USA) na zuby v rozsahu 22–25 a 34, 35. Proběhla sekvenční nivelizace, tj. nivelizace od nejjemnějších drátů .014“ Orthonol Superelastic Nitanium vykazujících minimální aktivní síly na zuby, až po silné dráty ovlivňující i torzi zubu, 0.017“– 0.025“ Orthonol Superelastic Nitanium (RMO Inc., Denver, USA), zaměřená na intruzi zubu 22 (obr. 18). Mezi moláry byl adaptován patrový kotevní oblouk. Následně byly v horní čelisti dolepeny zámky stejného typu v plném rozsahu a provedena nivelizace všech zubů až na ocelový drát 0.018“ x 0.025“ (OrthoOrganizer, Carlsbad, USA) (obr. 19). Ve stejnou dobu byly zavedeny v lokální anestezii (Supracain 4%, Zentiva, a. s., Česká republika) kotevní mikrošrouby typu Dual Top JD (Jeil, Korea) průměru 1,6 mm a délky 10 mm mezi zuby 17–16 a mezi zuby 16–15 palatinálně délky 12 mm, sloužící k intruzi celého horního distálního segmentu vpravo (obr. 20).
V dolní čelisti byl stejný typ zámku nalepen na zuby frontálního segmentu 33–43 a ty byly nivelizovány pomocí .014“ Orthonol Superelastic Nitanium (RMO Inc., Denver, USA) (obr. 21). Následně byl fixní aparát rozveden z frontálního segmentu až po levý distální segment (obr. 22). Zde byl stále navázán čtyřhranný ocelový drát tvořící ze zubů 34 – 37 kotevní jednotku, ke které mohly být frontální zuby intrudovány. Druhostranným kotevním prvkem byl mikrošroub Dual Top JD (Jeil, Korea) průměru 1,6 mm a délky 8,0 mm mezi zuby 42– 43. Tím došlo k postupné intruzi zubů v dolní čelisti. Ve stejné době byl zaveden mikrošroub délky 8 mm mezi zuby 13 – 12 vestibulárně k úpravě okluzní roviny v horní čelisti intruzí (obr. 23). K nejrozsáhlejší intruzi, a to u zubů 45, 44, bylo nutné adaptovat další kotevní jednotku, která by tento pohyb umožňovala. Vzhledem k tomu, že byla plánována náhrada zubu 46 a 47 nesená na implantátech, bylo nejlepším řešením provést intruzi k dentálnímu implantátu.
Implantologická fáze I.
Po stabilizaci stavu parodontu a úplném vymýcení všech agresivních periopatogenů byla provedena implantace v lokalitě 46. K implantaci se přistoupilo půl roku po extrakci. Alveolární výběžek byl částečně redukován, nicméně umožňoval spolehlivé zavedení implantátu o délce 12 mm a šířce 5,1 mm. Byl použit implantát Impladent (Lasak, Česká republika), který byl zaveden pod bolusovou clonou 2 g Augmentinu.
Osa zavedení byla zvolena tak, aby výsledná protetická sanace umožňovala axiální zatížení implantátu a umístění korunky do pravidelného protiskusu se zubem 16. Po dvou měsících byl zaveden vhojovací váleček a pacientka byla odeslána k pokračující ortodontické terapii.
Pokračování ortodontické fáze
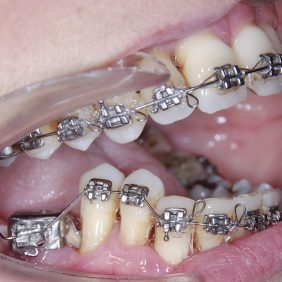
Na implantát v místě 46 byl adaptován ortodontický pilíř Impladent (Lasak, Česká republika) a na něj byl adaptován ortodontický kroužek Epic (OrthoOrganizer, Carlsbad, USA). Na zuby 44, 45 byly umístěny zámky stejného typu a přes ně byl provázán .014“ Orthonol Superelastic Nitanium (RMO Inc., Denver, USA). Lehká síla umožnila postupnou intruzi premolárů. Kotevním prvkem byl na jedné straně dentální implantát, na druhé straně byly zuby frontálního segmentu spojené elastickým řetízkem s mikrošroubem, umístěným mezi zuby 42– 43 (obr. 24), (obr. 25), (obr. 26).
Během intruzního zatížení zubů na nich parodontolog prováděl deep scaling tak, aby byl cement na povrchu kořene čistý a umožnil případné obnovení attachmentu. Intruze zubů probíhala rychlostí 1,0 mm za měsíc (obr. 27), (obr. 28).
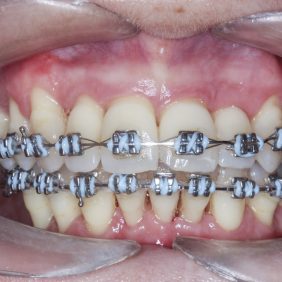
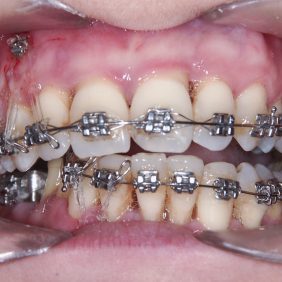
Nivelizací až na silný ocelový drát 0.018“ x 0.025“ byly všechny zuby v dolní čelisti intrudovány na úroveň zubů 37, 36 a dentálního implantátu v místě 46. Současně byly vestibulárním vykloněním k implantátu napřímeny premoláry 45, 44, a tak byla odstraněna bukální nonokluze (obr. 29), (obr. 30), (obr. 31). Okluzní rovina v horní čelisti byla vyrovnána pomocí vestibulárně i palatinálně zavedených mikrošroubů (obr. 32).
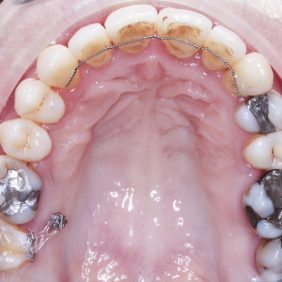
Fixní aparát byl sejmut po 29 měsících. Na zuby frontálního segmentu v horní a dolní čelisti v rozsahu zubů 13 – 23 a 33 – 43 byly lingválně adaptovány fixní retainery z .018“ ocelového vícepramenného drátu Coaxial (OrthoOrganizer, Carlsbad, USA) a zhotoveny retenční fólie. Z fixního aparátu byly ponechány jen kanyla a háček na zubu 17 a dva mikrošrouby, vestibulárně a palatinálně z důvodu stabilizace pozice zubu 17 až do budoucí adaptace korunky na implantát v místě 47 (obr. 33), (obr. 34), (obr. 35), (obr. 36), (obr. 37). Navíc bylo nutné pokračovat na zubu 17 v intruzi a úpravě bukální nonokluze, která byla palatinálním posunem zubu odstraněna (obr. 38).
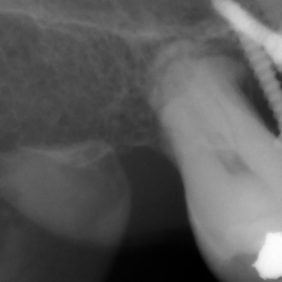
Intruze zubů v horní čelisti byla úspěšná v plném rozsahu vyjma zubu 17. Na intraorálním RTG snímku byla rozpoznatelná rozsáhlá resorpce kořene (obr. 39). Z toho důvodu byl intruzní pohyb ukončen a okluzní ploška zubu zabroušena tak, aby nebránila zhotovení protetické práce v protilehlém zubním oblouku (obr. 38).
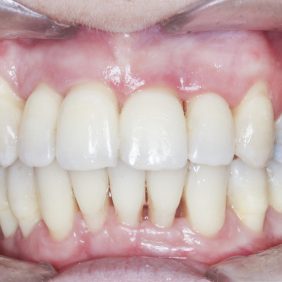
Výsledek ortodontické terapie: Došlo ke korekci bukální nonokluze intruzí premolárů a molárů v horní a dolní čelisti a úpravou inklinace. Byla provedena intruze horních středních řezáků, která vedla k úpravě linie úsměvu (obr. 40). Ta byla nyní harmonická a marginální gingiva horních řezáků procházela v úsměvu linií horního rtu a incizální hrany horních řezáků v úsměvu procházely linií dolního rtu (obr. 41), (obr. 42). Na OPG snímku byl patrný úbytek kosti vertikálně jak ve frontálním, tak distálních segmentech, a taktéž výraznější resorpce kořenů na horních řezácích (obr. 43).
Telerentgenologický snímek ukázal ideální postavení řezáků, interincizální úhel, ale i resorpce apexu kořene horních řezáků (obr. 44).
Implantologická fáze II.
Po dokončení ortodontické léčby byla zhodnocena úroveň intruze zubu 17. Po domluvě s protetikem ohledně plánované úpravy roviny okluze v horní čelisti vpravo bylo přikročeno k implantaci. Opět byl zvolen implantát Impladent s průměrem 5,1 mm a délce 10 mm (Lasak, Česká republika). Aplikace vhojovacího válečku následovala po dvou měsících a pacientka byla odeslána k protetické sanaci.
Protetická fáze
Po sejmutí fixního aparátu a proběhlé oseointegraci implantátů v místě 47, 46 bylo možno přistoupit k protetické rekonstrukci chrupu. Otisk implantátů byl proveden dvoufázově kvůli nedostatku místa pro rekonstrukci korunky v místě zubu 47 a stále probíhající intruzi zubu 17 k mikrošroubu. Nejdříve byl otisknut implantát 46 do jednorázové otiskovací lžíce otevřenou metodou do polyetheru Soft Monophase (3M ESPE, Germany) (16). Následně byla zhotovena celokeramická šroubovaná korunka s vlepenou Ti bází (IPS e.max pre ss, Ivoclar Vivadent, Lichtenštejnsko), uzávěr fixačního šroubu byl překryt teflonem a adhezivně utěsněn kompozitní výplní (obr. 45). Alternativou k získání místa pro protetickou rekonstrukci na implantátu 47 po neúspěšné intruzi zubu 17 byl zábrus okluzní plochy tohoto zubu. Otisk a zhotovení korunky na implantátu v místě 47 bylo provedeno stejným způsobem jako na implantátu v místě 46 (obr. 46).
Parodontologická fáze II.
Po ukončení ortodontické terapie byla v distálních úsecích oblastí 34–35, 44–45 zřejmá malá až nulová hodnota připojené gingivy s pozitivním tahem postranních slizničních řas. Parodontologická terapie byla tak po skončení ortodontické terapie doplněna o výkony mukogingivální chirurgie. V postižených oblastech byly umístěny epiteliální štěpy, které byly odebrány na patře.
Diskuze
Nepravidelné postavení zubů není příčinou parodontitidy, ale může její průběh velmi urychlovat.
V případě léčby pacientů s progresivní parodontitidou je nutná velice těsná spolupráce mezi ortodontistou a parodontologem (17, 18). Tím jak se zvyšuje počet dospělých pacientů v ortodontických praxích, tím více poznatků je publikováno na toto téma v odborné literatuře (19–23). Základem pochopení vazeb mezi ortodontickou terapií a onemocněním parodontu je princip ortodontického posunu zubů. Tkáňová přestavba v parodontu vyvolaná ortodontickou silou je buněčně vlastně neinfekčním zánětem (tvorba hyalinní tkáně, její resorpce a nekróza, přestavba fibrinových vláken a kosti) (24, 25). Jestliže parodont dentice je postižen infekčním zánětem, pak dochází při působení ortodontické síly k destrukci periodoncia a rozšiřování zánětu. U pacientů s progresivní parodontitidou tak musí dojít před začátkem ortodontické terapie k úplné stabilizaci stavu parodontu (17, 18).
Jestliže je parodontitida stabilizována, je ortodontické působení na zuby možné, nicméně vyžaduje určitá specifika (22). Zásadní komplikací je úbytek kosti vertikálně a tím posun bodu rezistence zubu více k apexu. Je proto nutné použít jinou biomechaniku ortodontického aparátu, tak aby nedošlo k poškození kosti kolem zubu, na který byla aplikována ortodontická síla (25). Druhým problémem je nemožnost použít zuby s vertikální ztrátou kostí jako kotevní jednotky. Proto je v těchto případech nezbytné použít extradentální kotevní jednotku – kotevní mikrošrouby (16).
Bukální nonokluze je typická supraokluzí zubů, které nemají antagonistu. V případě agresivní parodontitidy postupuje supraokluze značně rychleji a dochází, kvůli destrukci závěsného aparátu zubu, k putování zubu z kosti. Korekce supraokluze je možná jen intruzí k mikrošroubům, protože okolní zuby nelze použít jako kotevní jednotku. Intruze zubů není zcela objasněným procesem. Lze tedy mluvit o tzv. čisté intruzi, která není zatížena recipročními silami na okolní zuby. Existuje několik studií popisujících intruzi zubu na základě experimentů na zvířatech (10, 21, 24, 26). Mnozí autoři popisují kladný vliv na alveolární kost, tedy jakoby zanoření kořene zubu do kosti (10, 12, 13, 22). Nicméně na změny v remodelaci kosti během ortodontického pohybu není dnes jednotný názor. Marek a kol. ve své experimentální prospektivní studii zjistili, že posun zubu do kosti je 41 % z celkového intruzního posunu (14). Většina studií však popisuje změny na tkáních v okolí intrudovaných zubů v horní čelisti (10, 13, 14, 22, 23), ale jen jedna z nich uvádí, k jakým změnám dochází při intruzi v čelisti dolní (26). V každém případě je nutné aplikovat co nejmenší intruzní síly (27). Možnost intruze kořene zubu do kosti, tj. vytvoření new attachmentu na povrchu kořene, zůstává stále diskutovanou otázkou (14). Existuje hypotéza, že jestliže je povrch zubu zbaven zánětu, zubního kamene a parodontálních patogenů, pak může ke vzniku new attachmentu dojít (12, 13, 22). Nicméně zdá se, že tyto změny jsou výraznější v horní čelisti oproti čelisti dolní.
Další otázkou je vznik výrazných resorpcí apexu kořene na některých zubech po ortodontické terapii (27, 28). U pacientů po proběhlém onemocnění hlubokých struktur závěsného aparátu dochází k redukci alveolární kosti a centrum rezistence se posouvá apikálně. Je proto nutné změnit velikost aplikované ortodontické síly, jinak dochází k výraznému nárůstu momentu síly a tím i k potenciálnímu vzniku resorpcí v apikální části kořene. Geremy zjistil, že v případě úbytku hřebene alveolárního výběžku o 8,0 mm je při intruzi tlak v cervikální části 4,5x větší a při sklonu zubu až 26x větší (29).
Závěr
Bukální nonokluze u dospělého pacienta je velice závažnou anomálií, a to především u dospělých jedinců. Jestliže se navíc jedná o pacienta s masivním poškozením parodontu v důsledku proběhlé agresivní parodontitidy, pak dochází k zásadní supraokluzi zubů, která může být neřešitelným problémem. Tato situace pak často končí extrakcemi celých skupin zubů a implantacemi.
Autoři prezentují ošetření pacientky s bukální nonokluzí a s diagnózou agresivní parodontitidy, u níž byl zvolen alternativní postup k extrakcím, a to v podobě intruze zubů k mikrošroubům a dentálnímu implantátu. Tento způsob kotvení umožňuje za normálních okolností v čelistech zachovat i zuby, které by z důvodu vertikální ztráty kosti byly určeny k extrakcím. Nicméně celý postup je velmi náročný na čas, biomechaniku ortodontického aparátu a na použití velmi jemných a ještě účinných ortodontických sil. Těsná spolupráce mezi ortodontistou, parodontologem a protetikem a také perfektní dentální hygiena pacienta je nezbytná.
Fotografie jsou publikovány se souhlasem pacientky.
Obrazová dokumentace
Literatura
1. Lang N, Cullinan M, et al. Consensus report: aggressive periodontitis. Ann Periodontol, 1999, 4(1): 53 – 53.
2. Grant DA, Stern IB, Listgarten MA. Periodontics. 6th ed. St. Louis, Mo: CV Mosby Company, 1988, 159.
3. Nield-Gehrig JS, Willman D. Foundations of Periodontics for the Dental Hygienist. Philadelphia, Pa: Lippincott, Williams, and Wilkins, 2002, 56, 57, 87.
4. Hodges K. Concepts in Nonsurgical Periodontal Therapy (Rp Dental Assisting Procedures). Independence, Ky: Delmar Learning, 1997, 11, 12, 16.
5. Listgarten MA. Formation of dental plaque and other oral biofilms. In: Newman HN, Wilson M, ed. Dental plaque revisited. Cardiff: Bioline, 1999, 187–210.
6. Komatsuzawa H, Asakawa R, Kawai T, et al. Identification of six major outer membrane proteins from Actinobacillus actinomycetemcommitans. Gene, 2002, 288: 195 – 201.
7. Daniel F, Jeffrey K, Scott K, et al. How we got attached to Actinobacillus actinomycetemcommitans: a model for infectious diseases. Periodontol, 2000, 2006, 42: 114 – 157.
8. Melsen B. Mini–implants: where are we? J Clin Orthod, 2005, 39(9): 539 – 47.
9. Marek I, Starosta M. Řešení supraokluze molárů intruzí ke kotevním mikrošroubům. LKS, 2010, 20(1): 8 – 15.
10. Kanzaki R, Daimaruya T, Takahashi I, et al. Remodelling of alveolar bone crest after molar intrusion with skeletal anchorage system in dogs. Amer J Orthodont Dentofacial Orthop, 2007, 132(3): 199 – 207.
11. Murakami T, Yokota S, Takahama Y. Periodontal changes after experimentally induced intrusion of the upper incisors in Macaca fuscata monkeys. Amer J Orthodont Dentofacial Orthop, 1989, 95(2): 115 – 126.
12. Melsen, B, Agerbaek N, Eriksen J, Terp S. New attachment through periodontal treatment and orthodontic intrusion. Amer J Orthodont Dentofacial Orthop, 1988, 94(2): 104 – 116.
13. Cardaropoli D, Re S, Corrente G, Abundo R. Intrusion of migrated incisors with infrabony defects in adulperiodontal patients. Amer J Orthodont Dentofacial Orthop, 2001, 120(6): 671 – 675.
14. Marek I, Kučera J, Kamínek M. Remodelace alveolární kosti během ortodontické intruze s použitím malých a velkých sil: experimentální studie. Ortodoncie, 2013, 22(4): 211 – 223.
15. Starosta M, Marek I, Voborná I. Ortodonticko- implantologické ošetření chrupu s pokročilou parodontitidou, LKS, 2016, 26(12): 264 – 273.
16. Chee W, Jivraj S. Impression techniques for implant dentistry. B Dent J, 2006, 201(7): 429 – 432.
17. Gyawali R, Bhattarai B. Orthodontic Management in Aggressive Periodontitis. Int Sch Res Notices, 2017, 16(2): 8098154.
18. Khorsand A, Paknejad M, Yaghobee S, et al. Periodontal parameters following orthodontic treatment in patients with aggressive periodontitis: A before-after clinical study. Dent Res J, 2013, 10(6): 744 – 751.
19. Levin L, Einy S, Zigdon H, et al. Guidelines for periodontal care and follow-up during orthodontic treatment in adolescents and young adults. J. Appl Oral Sci, 2012, 20(4): 399 – 403.
20. Artun J, Urbye KS. The effect of orthodontic treatment on periodontal bone support in patients with advanced loss of marginal periodontium. Am J Orthod Dentofacial Orthop, 1988, 93(2): 143 – 48.
21. Gorbunkova A, Pagni G, Brizhak A, Farronato G, Rasperini G. Impact of Orthodontic Treatment on Periodontal Tissues: A Narrative Review of Multidisciplinary Literature. Int J Dent, 2016, 19(1): 1 – 9.
22. Corrente G, Abundo R, Re S, Cardaropoli D, Cardaropoli G. Orthodontic movement into infrabony defects in patients with advanced periodontal disease: A clinical and radiological study. J Periodontol, 2003, 74(8): 1104 – 1109.
23. Stefania R, Corrente G, Abundo R, Cardaropoli D. Orthodontic Treatment in Periodontally Compromised Patients: 12-Year Report. Int J Periodontics Restorative Dent, 2000, 20(2): 30 – 39.
24. Melsen B. Tissue reaction following application of extrusive and intrusive forces to teeth in adult monkeys. Amer J Orthodont, 1986, 89(6): 469 – 475.
25. Reitan K, Rygh P. Biomechanical principles and reactions. In: Graber TM, Vanarsdall Jr. L. Orthodontics Current Principles and Techniques. 2nd ed. St. Louis: Mosby – Year Book, 1994, 96–192.
26. Daimaruya T, Nagasaka H, Umemori M, Sugawara J, Mitani H. The influences of molar intrusion on the inferior alveolar neurovascular bundle and root using the skeletal anchorage system in dogs. Angle Orthodont, 2001, 71(1): 60 – 70.
27. Reitan K. Initial tissue behavior during apical root resorption. Angle Orthodont, 1974, 44: 68–82.
28. Marek I, Kučera J. Resorpce apexu kořene při ortodontické terapii – systematický přehled. LKS, 2014, 24(11): 226 – 234.
29. Geremy A. Initial stress produced in the periodontal membrane by orthodontic loads in the presence of varying loss of alveolar bone: a three-dimensional finite element analysis. Eur J Orthod, 2002, 24(1): 21 – 33.
16. 10. 2017
Print: LKS. 2017; 27(10): 210 – 219
Autoři:
Fotografie
- Archiv autorů
Rubrika:
Téma:
Soubory ke stažení: